Bulimia nervosa adalah gangguan makan serius yang kerap tersembunyi di balik penampilan luar yang tampak normal. Berbeda dengan anorexia nervosa yang ditandai berat badan sangat rendah, penderita bulimia sering tampak sehat secara fisik—itulah yang membuatnya sering tidak terdeteksi selama bertahun-tahun. Di balik fasad tersebut, sesungguhnya terjadi pola perilaku yang merusak: makan dalam jumlah besar dalam waktu singkat, lalu diikuti upaya “menebus” makan tersebut melalui muntah paksa, penggunaan laksatif, atau olahraga berlebihan.
Gangguan ini bukan soal lemah karakter atau tidak punya pengendalian diri. Bulimia nervosa adalah kondisi medis-psikiatri kompleks dengan akar biologis, psikologis, dan sosial yang saling terkait, dan dapat berakibat fatal jika dibiarkan tanpa penanganan.
Epidemiologi: Seberapa Besar Masalah Ini?
Berdasarkan data Global Burden of Disease Study 2021, beban bulimia nervosa secara global terus meningkat dari tahun 1990 hingga 2021, dengan proyeksi yang memperkirakan peningkatan lanjutan hingga tahun 2030. Beban penyakit ini berkorelasi positif dengan tingkat pembangunan sosial-ekonomi, dengan Australia mencatat beban tertinggi pada 2021. Pertumbuhan paling pesat terjadi di Asia Timur dan Asia Selatan, sementara Amerika Utara berpenghasilan tinggi mengalami penurunan.
Lifetime prevalence (prevalensi sepanjang hidup) bulimia nervosa diperkirakan mencapai hingga 3% pada perempuan dan lebih dari 1% pada laki-laki. Data terbaru menunjukkan angka yang lebih konservatif: prevalensi lifetime untuk perempuan dewasa berkisar 1,7–2,0%, sedangkan untuk laki-laki berkisar 0,5–0,7%.
Gangguan ini paling sering muncul pada masa remaja dan dewasa muda. Usia rata-rata onset adalah 18–19 tahun, dan sekitar 20% perempuan di perguruan tinggi dilaporkan pernah menunjukkan perilaku bulimic. Meskipun perempuan mendominasi diagnosis, laki-laki bukan tidak terpengaruh—dan penelitian terkini menunjukkan bahwa laki-laki dengan bulimia cenderung terdiagnosis lebih lambat akibat stigma dan rendahnya kesadaran klinis.
Pandemi COVID-19 juga memberikan dampak signifikan. Tinjauan sistematis yang mencakup 36.485 individu dengan gangguan makan menemukan rata-rata peningkatan 48% angka rawat inap selama pandemi, disertai peningkatan gejala gangguan makan, kecemasan, dan depresi, yang dikaitkan dengan berkurangnya akses layanan, perubahan rutinitas, dan isolasi sosial.
Apa yang Terjadi dalam Otak dan Tubuh: Patofisiologi
Bulimia nervosa bukan sekadar kebiasaan buruk—ada dasar neurobiologis yang mendasarinya. Sistem serotonin dan dopamin berperan penting dalam regulasi nafsu makan, suasana hati, dan kendali impuls. Abnormalitas pada sistem neurotransmiter ini turut berkontribusi pada siklus binge-purge yang karakteristik.
Hormon-hormon seperti ghrelin (perangsang nafsu makan) dan leptin (penanda rasa kenyang) juga menunjukkan pola tidak normal pada penderita bulimia, yang menjelaskan mengapa rasa kenyang tidak berfungsi sebagaimana mestinya selama episode makan berlebih. Penelitian terkini bahkan mengeksplorasi peran gut microbiota (flora usus) dalam hubungannya dengan depresi dan perilaku makan kompulsif pada bulimia nervosa.
Selain faktor biologis, terdapat faktor psikologis yang kuat: harga diri rendah, perfeksionisme, kecemasan tinggi, dan distorsi citra tubuh (body image). Faktor lingkungan seperti tekanan sosial terkait penampilan tubuh, paparan media yang mengidealkan kekurusan, riwayat trauma atau pelecehan seksual, serta dinamika keluarga yang penuh tekanan turut berkontribusi.
Kriteria Diagnosis: Mengenali Bulimia Nervosa
Diagnosis bulimia nervosa ditegakkan berdasarkan Diagnostic and Statistical Manual of Mental Disorders, 5th Edition (DSM-5). Kriteria diagnostik DSM-5 untuk bulimia nervosa meliputi: (1) episode makan berlebih (binge eating) berulang, yang ditandai oleh konsumsi makanan dalam jumlah definitif lebih besar dari kebanyakan orang dalam periode waktu yang sama, disertai perasaan kehilangan kendali; (2) perilaku kompensasi tidak tepat yang berulang untuk mencegah pertambahan berat badan, seperti muntah yang diinduksi sendiri, penyalahgunaan laksatif, diuretik, atau obat lain, puasa, atau olahraga berlebihan; serta (3) episode binge eating dan perilaku kompensasi terjadi rata-rata minimal sekali seminggu selama tiga bulan.
Dua kriteria tambahan melengkapi diagnosis: penilaian diri (self-evaluation) yang sangat dipengaruhi oleh bentuk dan berat badan, serta gangguan ini tidak terjadi semata-mata selama episode anorexia nervosa.
DSM-5 juga menetapkan tingkat keparahan berdasarkan frekuensi perilaku kompensasi per minggu: ringan (1–3 episode), sedang (4–7 episode), berat (8–13 episode), dan ekstrem (≥14 episode per minggu).
Penting dipahami bahwa penderita bulimia sering mempertahankan berat badan normal atau mendekati normal—inilah yang membedakannya secara klinis dari anorexia nervosa dan yang membuat banyak kasus tidak terdeteksi. Individu dengan bulimia nervosa bisa berada dalam kondisi underweight, berat badan normal, atau sedikit overweight.
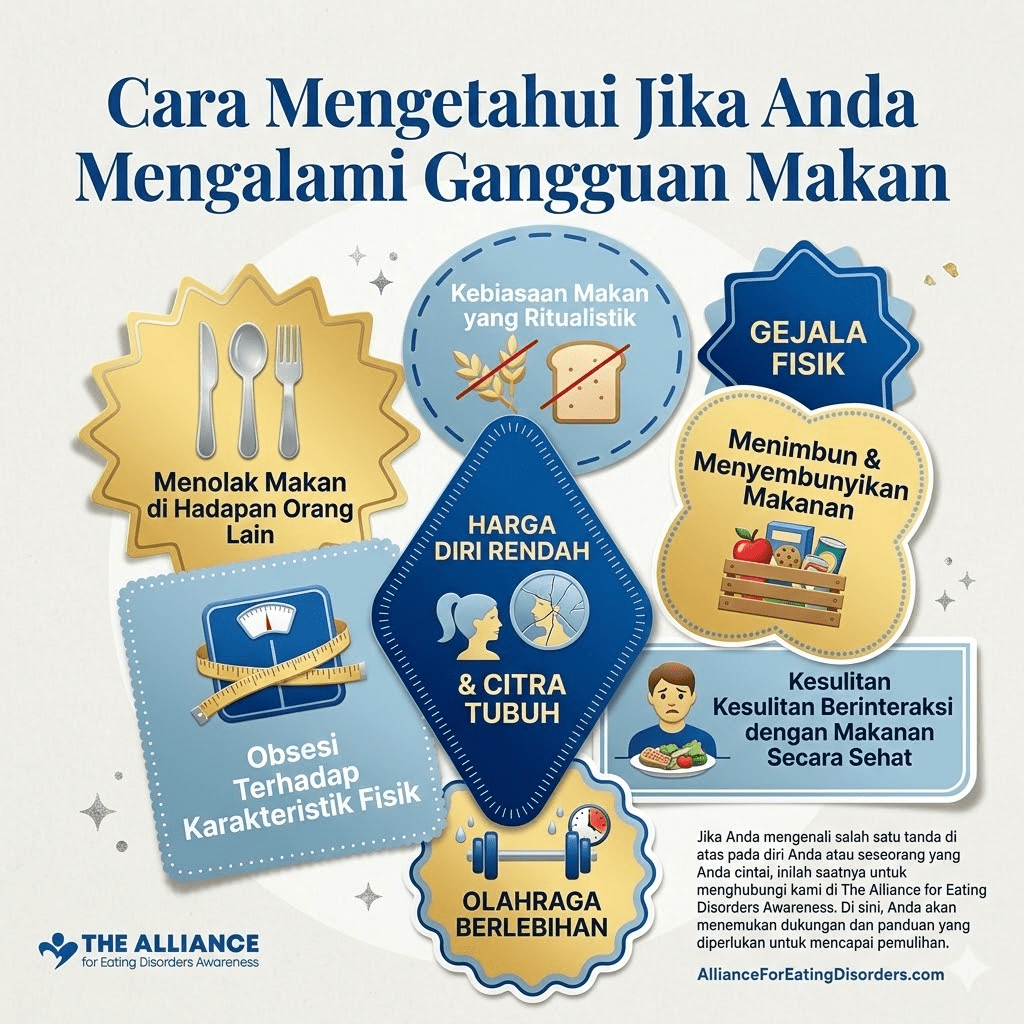
Tanda dan Gejala yang Perlu Diwaspadai
Mengenali bulimia nervosa memerlukan kepekaan, karena banyak tanda yang tidak langsung terlihat. Secara perilaku, seseorang mungkin menghilang ke kamar mandi segera setelah makan, ditemukan tanda-tanda makanan dalam jumlah besar yang habis dalam waktu singkat, atau menunjukkan perubahan berat badan yang berfluktuasi.
Secara fisik, tanda-tanda klinis yang khas meliputi:
Gejala yang dapat muncul pada bulimia nervosa mencakup nyeri tenggorokan, pembengkakan kelenjar liur, kerusakan gigi, acid reflux, dehidrasi berat, ketidakseimbangan elektrolit, dan gangguan hormonal.
Tanda yang sangat khas namun sering diabaikan adalah erosi enamel gigi, terutama pada permukaan lingual (sisi dalam) gigi depan akibat paparan asam lambung dari muntah berulang. Siklus binge-purge yang berulang dapat memengaruhi seluruh sistem pencernaan dan menyebabkan ketidakseimbangan elektrolit dan kimiawi dalam tubuh yang berdampak pada jantung dan fungsi organ utama lainnya.
Dari sisi psikologis, penderita sering menunjukkan obsesi terhadap berat badan dan bentuk tubuh, perasaan malu yang dalam, isolasi sosial, serta komorbiditas dengan gangguan kecemasan dan depresi. Di antara remaja dengan bulimia nervosa, 49% memenuhi kriteria depresi mayor, 66% memenuhi kriteria gangguan kecemasan, dan lebih dari separuh pernah mengalami ideasi bunuh diri.
Komplikasi Medis: Mengapa Bulimia Bisa Mengancam Jiwa
Meski tampak tidak separah anorexia, bulimia nervosa membawa risiko komplikasi medis serius. Perilaku purging dapat menyebabkan ketidakseimbangan elektrolit seperti hipokalemia (kadar kalium rendah), hiponatremia (kadar natrium rendah), dan hipokloremia (kadar klorida rendah), yang dapat menimbulkan kelelahan, kelemahan, kram otot, aritmia jantung, dan kejang. Dalam kasus berat, ketidakseimbangan elektrolit dapat berakibat fatal.
Gangguan cairan dan elektrolit yang serius, terutama hipokalemia, kadang terjadi. Dalam kasus yang sangat jarang, lambung dapat ruptur atau esofagus robek selama episode binge atau purge, menyebabkan komplikasi yang mengancam jiwa.
Komplikasi lainnya mencakup esofagitis, pembesaran kelenjar parotis (parotid gland hypertrophy) yang menyebabkan pembengkakan di pipi, gangguan menstruasi, hingga osteoporosis akibat defisiensi nutrisi kronis. Penggunaan jangka panjang sirup ipecac untuk merangsang muntah dapat menyebabkan kardiomiopati.
Pendekatan Diagnosis Klinis
Evaluasi klinis bulimia nervosa bersifat komprehensif. Pemeriksaan yang dilakukan mencakup pemeriksaan fisik (tinggi badan, berat badan, tanda vital, pemeriksaan kulit dan kuku, jantung, paru, dan abdomen), pemeriksaan laboratorium (darah lengkap, elektrolit, fungsi hati, ginjal, dan tiroid, serta urinalisis), dan evaluasi psikologis.
Kelainan laboratorium yang dapat ditemukan meliputi gangguan cairan dan elektrolit (hipokalemia, hipokloremia, hiponatremia), alkalosis metabolik akibat hilangnya asam lambung melalui muntah (ditandai peningkatan bikarbonat serum), asidosis metabolik akibat penyalahgunaan laksatif berulang, dan kadar amilase serum yang sedikit meningkat (dari isoenzim saliva). EKG perlu dilakukan untuk mendeteksi aritmia akibat hipokalemia.
Tata Laksana: Pendekatan Komprehensif
Penanganan bulimia nervosa memerlukan pendekatan multidisiplin yang mencakup psikoterapi, farmakologi, dan rehabilitasi nutrisi.
Psikoterapi
Cognitive Behavioral Therapy (CBT) atau Terapi Perilaku Kognitif adalah terapi pilihan utama untuk bulimia nervosa. CBT biasanya melibatkan 16–20 sesi individual selama 4–5 bulan, meskipun dapat dilakukan dalam format terapi kelompok. Terapi bertujuan memutus siklus binge-purge, dan berhasil menghilangkan perilaku tersebut pada sekitar 35–50% pasien, dengan perbaikan yang umumnya bertahan jangka panjang.
Meta-analisis terbaru memperkuat bukti ini. Sebuah meta-analisis yang mencakup 36 uji klinis acak dengan 2.809 peserta menemukan bahwa CBT secara keseluruhan memiliki efek bermakna dibandingkan kontrol (g = 0,88; 95% CI: 0,71–1,04), dengan tingkat abstinence absolut sebesar 36% pada kelompok CBT dibandingkan 10% pada kelompok kontrol, meskipun masih terdapat proporsi pasien yang tidak merespons terapi secara memadai.
Selain CBT, Interpersonal Therapy (IPT) dan terapi berbasis keluarga (family-based therapy) juga menunjukkan manfaat, terutama pada kelompok remaja.
Farmakoterapi
Selective serotonin reuptake inhibitors (SSRI) sendiri dapat mengurangi frekuensi binge eating dan muntah, tetapi tidak ideal sebagai satu-satunya terapi tanpa psikoterapi. Fluoxetine adalah satu-satunya obat yang disetujui FDA untuk pengobatan bulimia nervosa pada orang dewasa, dengan dosis lebih tinggi dari yang biasanya digunakan untuk depresi. SSRI juga efektif dalam menangani kecemasan dan depresi komorbid.
Sebuah meta-analisis farmakoterapi mengonfirmasi bahwa sebagian besar farmakoterapi—termasuk antidepresan trisiklik (TCA), SSRI, inhibitor monoamin oksidase (MAOI), dan antiepileptik (topiramate)—berhasil menurunkan frekuensi episode binge eating dan muntah, berat badan, serta gejala depresi pada pasien bulimia nervosa, meskipun efektivitasnya bervariasi untuk tiap obat dan setiap aspek klinis.
Penting dicatat bahwa bupropion merupakan kontraindikasi pada gangguan makan karena meningkatkan risiko kejang.
Rehabilitasi Nutrisi
Konseling nutrisi merupakan komponen penting untuk membantu pasien membangun hubungan yang sehat dengan makanan, menormalkan pola makan, dan mengatasi defisiensi nutrisi yang mungkin ada. Penanganan gangguan elektrolit dan dehidrasi juga harus menjadi prioritas medis segera.
Kapan Perlu Rawat Inap?
Indikasi rawat inap meliputi kelainan elektrolit yang signifikan, aritmia atau bradikardia berat, penurunan berat badan cepat meski sudah menjalani terapi rawat jalan, serta kondisi medis atau psikiatri komorbid yang serius, termasuk ideasi bunuh diri.
Prognosis dan Perjalanan Penyakit
Bulimia nervosa adalah kondisi yang dapat pulih, tetapi perjalanannya sering tidak lurus. Tingkat remisi lima tahun untuk bulimia nervosa diestimasi sekitar 74% berdasarkan kriteria DSM-IV, namun di antara mereka, 47% mengalami relaps dalam periode yang sama. Studi lain berdasarkan kriteria DSM-5 mencatat tingkat pemulihan lima tahun sebesar 55% dalam populasi komunitas.
Tinjauan sistematis terkini tentang definisi pemulihan dan relaps pada bulimia nervosa menyoroti bahwa pemulihan paling sering didefinisikan menggunakan kriteria diagnostik atau perilaku (seperti tidak adanya episode binge eating dan perilaku kompensasi), sementara kriteria psikologis dan fisik yang lebih komprehensif kurang digunakan, sehingga menghambat perbandingan antar penelitian dan akurasi penilaian klinis.
Angka mortalitas terkait bulimia nervosa diestimasi sebesar 3,9% per dekade. Deteksi dini dan penanganan segera adalah kunci untuk memperbaiki prognosis.
Bulimia Nervosa pada Remaja: Perhatian Khusus
Remaja merupakan kelompok yang paling rentan. Gangguan makan dikaitkan dengan komplikasi medis yang berat dan angka mortalitas tinggi jika tidak ditangani. Seiring meningkatnya prevalensi gangguan makan di kalangan remaja, penting bagi klinisi untuk memahami tanda-tanda awal gangguan makan dan memfasilitasi evaluasi serta koordinasi perawatan yang tepat waktu.
Pada remaja, gejala bulimia dapat tersamar sebagai perilaku diet biasa atau kekhawatiran umum tentang berat badan yang lazim di kalangan seusianya. Pendekatan berbasis keluarga dan skrining rutin di pelayanan kesehatan primer menjadi strategi pencegahan yang krusial.
Stigma: Hambatan Terbesar Menuju Pemulihan
Salah satu tantangan terbesar dalam menangani bulimia nervosa adalah stigma. Banyak penderita merasa malu, bersalah, atau menganggap diri mereka “tidak cukup sakit” untuk mencari bantuan. Fakta bahwa mereka tampak sehat secara fisik sering kali memperburuk persepsi ini—baik dari diri sendiri maupun orang sekitar.
Dalam konteks Indonesia, kesadaran tentang gangguan makan masih sangat terbatas dibandingkan negara-negara Barat. Kondisi ini berpotensi memperbesar kesenjangan diagnosis dan akses pengobatan. Tekanan sosial-budaya terhadap penampilan tubuh, yang kini diperkuat melalui media sosial, turut menjadi faktor risiko yang perlu diperhatikan secara serius.
Penutup: Mengenali, Memahami, dan Mencari Bantuan
Bulimia nervosa adalah penyakit nyata yang membutuhkan penanganan medis dan psikologis yang serius. Bukan kelemahan pribadi, bukan pilihan gaya hidup—melainkan kondisi kompleks yang berakar pada biologi, psikologi, dan pengalaman hidup seseorang.
Jika Anda atau seseorang yang Anda kenal menunjukkan tanda-tanda bulimia nervosa—episode makan berlebih yang diikuti rasa bersalah mendalam, perilaku kompensasi tersembunyi, obsesi terhadap berat badan, dan dampak signifikan terhadap kualitas hidup—segera cari bantuan profesional. Semakin dini ditangani, semakin baik peluang pemulihan.
Daftar Referensi
American Psychiatric Association. (2022). Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, Text Revision (DSM-5-TR). American Psychiatric Association Publishing.
Chew, K. K., & Temples, H. S. (2022). Adolescent eating disorders: Early identification and management in primary care. Journal of Pediatric Health Care, 36(6), 618–627. https://doi.org/10.1016/j.pedhc.2022.06.004
Çiçekoğlu Öztürk, P., & Taştekin Ouyaba, A. (2023). Prevalence and related factors of eating disorders in pregnancy: A systematic review and meta-analysis. Archives of Gynecology and Obstetrics, 309(2), 397–411. https://doi.org/10.1007/s00404-023-07051-3
Cuijpers, P., Harrer, M., Miguel, C., Keshen, A., Karyotaki, E., & Linardon, J. (2024). Absolute and relative outcomes of cognitive behavior therapy for eating disorders in adults: A meta-analysis. Eating Disorders, 33(6), 783–804. https://doi.org/10.1080/10640266.2024.2421057
Devoe, D. J., Han, A., Anderson, A., Katzman, D. K., Patten, S. B., Soumbasis, A., Flanagan, J., Paslakis, G., Vyver, E., Marcoux, G., & Dimitropoulos, G. (2022). The impact of the COVID-19 pandemic on eating disorders: A systematic review. International Journal of Eating Disorders, 56(1), 5–25. https://doi.org/10.1002/eat.23704
Feng, B., Harms, J., Chen, E., Gao, P., Xu, P., & He, Y. (2023). Current discoveries and future implications of eating disorders. International Journal of Environmental Research and Public Health, 20(14). https://doi.org/10.3390/ijerph20146325
Gardini, V., Pagli, F., & Tomba, E. (2025). Defining recovery and relapse in bulimia nervosa: A systematic review of the literature. European Eating Disorders Review, 34(2), 358–374. https://doi.org/10.1002/erv.70033
Global Burden of Disease Collaborative Network. (2025). Global Burden of Disease Study 2023 (GBD 2023). Institute for Health Metrics and Evaluation (IHME). https://vizhub.healthdata.org/gbd-results/
Hoek, H. W. (2021). Incidence, prevalence and mortality of anorexia nervosa and bulimia nervosa. Current Opinion in Psychiatry. https://pmc.ncbi.nlm.nih.gov/articles/PMC8500372/
MSD Manual Professional Edition. (2025). Bulimia nervosa. Merck & Co. https://www.msdmanuals.com/professional/psychiatric-disorders/feeding-and-eating-disorders/bulimia-nervosa
National Eating Disorders Association (NEDA). (2025). Bulimia nervosa: Symptoms, treatment & support. https://www.nationaleatingdisorders.org/bulimia-nervosa/
Takahashi, S., Ikeda, S., Ueda, M., Harada, T., & Ishii, R. (2025). rTMS therapy for eating disorders: Scoping review on efficacy, safety, stimulation parameters and study subjects. European Eating Disorders Review, 34(2), 464–475. https://doi.org/10.1002/erv.70046
Yu, S., Zhang, Y., Shen, C., & Shao, F. (2024). Efficacy of pharmacotherapies for bulimia nervosa: A systematic review and meta-analysis. Focus (American Psychiatric Publishing), 22(3), 388–399. https://doi.org/10.1176/appi.focus.24022011

Tinggalkan komentar