Update: Februari 2026
Lebih dari empat dekade lalu, dunia kedokteran dikejutkan oleh sebuah penemuan yang pada awalnya dianggap mustahil. Dua ilmuwan Australia, Barry Marshall dan Robin Warren, mengklaim bahwa tukak lambung — penyakit yang selama ini diyakini semata-mata akibat stres dan gaya hidup buruk — sebagian besar disebabkan oleh bakteri. Untuk membuktikan klaimnya, Marshall bahkan meminum larutan berisi bakteri tersebut, lalu berhasil mengembangkan gastritis. Mereka kemudian dianugerahi Hadiah Nobel Kedokteran pada 2005. Bakteri itu bernama Helicobacter pylori.
Hari ini, H. pylori dikenal sebagai salah satu infeksi bakteri paling umum di seluruh dunia, dan penelitian selama tiga tahun terakhir semakin memperkuat pemahaman kita — mulai dari cara bakteri ini bertahan hidup dalam lingkungan asam yang ekstrem, hingga strategi terapi terbaru menghadapi resistensi antibiotik yang terus meningkat.
Apa Itu Helicobacter pylori?
Helicobacter pylori adalah bakteri Gram-negatif berbentuk spiral dengan kemampuan luar biasa: mampu bertahan hidup dan berkembang biak di dalam lambung manusia, sebuah lingkungan dengan keasaman yang mematikan bagi hampir semua organisme hidup. Bakteri ini dilengkapi dengan flagela (bulu-bulu gerak) yang memungkinkannya bergerak bebas dan menembus lapisan mukus (lendir) lambung, serta menghasilkan enzim urease yang mengubah urea menjadi amonia untuk menetralisasi asam di sekelilingnya.
H. pylori termasuk dalam kelompok karsinogen kelas I yang ditetapkan oleh Badan Internasional untuk Penelitian Kanker (IARC/WHO), artinya terbukti secara ilmiah menyebabkan kanker pada manusia — dalam hal ini, kanker lambung.
Seberapa Umum Infeksi Ini?
Secara global, diperkirakan sekitar 43–44% populasi dunia terinfeksi H. pylori, meski angka ini terus mengalami penurunan dibandingkan dekade-dekade sebelumnya yang menyebut angka hingga 50%. Prevalensi tertinggi ditemukan di Afrika (sekitar 79%) dan Asia Timur (sekitar 56%), sementara negara-negara maju memiliki angka yang jauh lebih rendah seiring perbaikan sanitasi dan kondisi ekonomi (Malfertheiner et al., 2023).
Situasi di Indonesia menarik untuk dicermati karena berbeda dari pola global. Meskipun termasuk negara berkembang, prevalensi H. pylori di Indonesia secara umum tergolong rendah — terutama pada kelompok etnis Jawa yang merupakan mayoritas penduduk. Sebuah kajian komprehensif yang menelaah data dari 19 kota di seluruh Indonesia mendapati angka prevalensi rata-rata 16,4% dari pemeriksaan endoskopi, dengan variasi yang cukup signifikan antara wilayah barat dan timur Indonesia (Miftahussurur et al., 2021).
Kesenjangan antar etnis sangat mencolok: etnis Papua, Batak, dan Bugis memiliki risiko infeksi yang jauh lebih tinggi dibandingkan etnis Jawa, Dayak, dan Tionghoa. Studi di lima pulau besar Indonesia menemukan prevalensi 22,1% pada pasien dispepsia, dengan etnis Papua menunjukkan risiko 30 kali lebih tinggi dibandingkan etnis Jawa (Syam et al., 2015). Fenomena unik ini diduga berkaitan dengan perbedaan genetik bakteri, kebiasaan makan menggunakan tangan, serta sumber air minum — faktor-faktor yang tetap relevan hingga saat ini sebagaimana dikonfirmasi dalam Konsensus Indonesia 2022 tentang manajemen dispepsia dan infeksi H. pylori (Syam et al., 2023).
Rendahnya prevalensi H. pylori di Indonesia sejalan dengan rendahnya angka kanker lambung di negara ini — sebuah korelasi yang memperkuat peran sentral bakteri ini dalam karsinogenesis lambung.
Bagaimana Bakteri Ini Menular?
Penularan H. pylori terutama terjadi melalui jalur fecal-oral (dari feses ke mulut) dan oral-oral (antar mulut), umumnya dalam konteks kehidupan keluarga. Seseorang yang tinggal serumah dengan individu terinfeksi memiliki risiko penularan yang lebih tinggi. Infeksi paling sering terjadi pada masa kanak-kanak dan dapat bertahan seumur hidup jika tidak diobati.
Faktor-faktor yang meningkatkan risiko penularan mencakup kepadatan hunian, sanitasi yang buruk, kurangnya akses air bersih, dan kebiasaan higiene yang tidak optimal. Di Indonesia, penggunaan air sumur atau sungai sebagai sumber air minum terbukti meningkatkan risiko infeksi secara bermakna dibandingkan penggunaan air ledeng.
Apa yang Terjadi Setelah Infeksi?
Setelah berhasil menembus lapisan lendir lambung dan berkolonisasi di epitelium lambung, H. pylori memicu respons peradangan yang kompleks. Bakteri ini mempersenjatai dirinya dengan berbagai faktor virulensi — senjata biologis — yang menentukan seberapa parah kerusakan yang ditimbulkan.
Dua faktor virulensi terpenting adalah protein CagA (cytotoxin-associated gene A) dan VacA (vacuolating cytotoxin A). Strain bakteri yang membawa protein CagA aktif dikaitkan dengan risiko lebih tinggi berkembang menjadi tukak peptik dan kanker lambung. Menariknya, strain H. pylori yang ditemukan pada etnis Indonesia umumnya memiliki tipe CagA yang berbeda dari strain Asia Timur yang lebih agresif — faktor yang turut menjelaskan mengapa kanker lambung relatif jarang di Indonesia meski infeksi tetap ada.
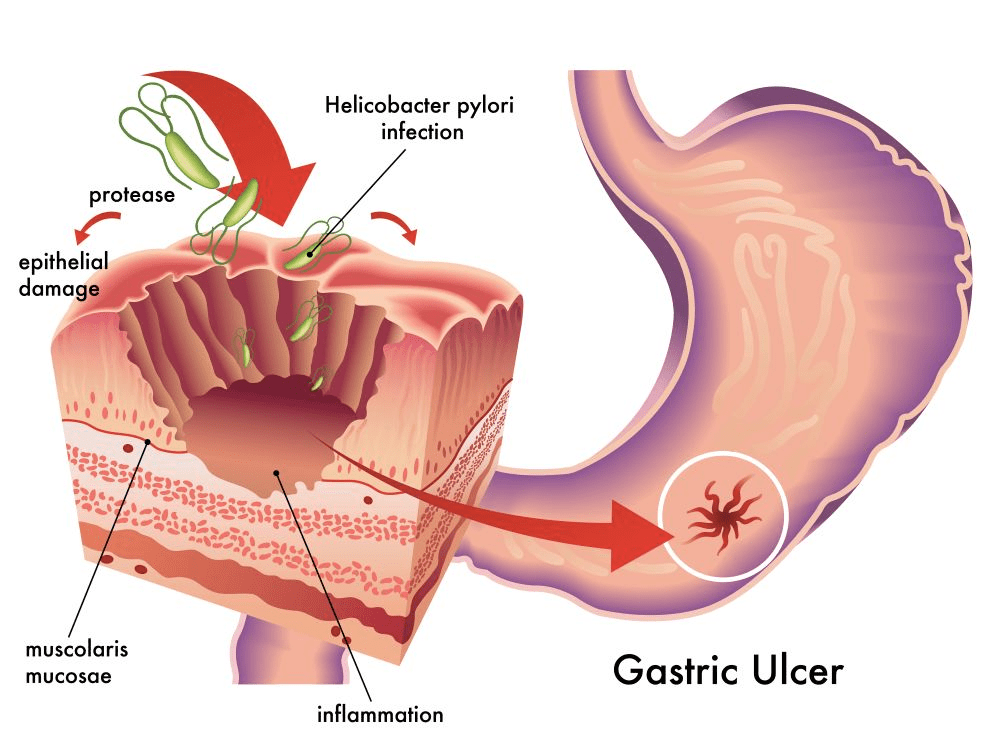
Secara klinis, dari seluruh individu yang terinfeksi H. pylori, sebagian besar (sekitar 80–85%) tidak mengalami gejala yang bermakna dan hanya menunjukkan gastritis kronis asimtomatik. Sekitar 10–20% akan mengembangkan tukak peptik (tukak lambung atau tukak usus dua belas jari). Dan sekitar 1–2% berisiko mengalami kanker lambung — angka kecil secara proporsi, namun bermakna mengingat tingginya jumlah individu terinfeksi di seluruh dunia (Malfertheiner et al., 2023).
Gejala yang Perlu Diwaspadai
Sebagian besar orang yang terinfeksi H. pylori tidak merasakan keluhan apapun. Namun jika infeksi telah berkembang menjadi gastritis kronis atau tukak peptik, beberapa gejala yang dapat muncul antara lain:
Nyeri atau rasa terbakar di ulu hati, terutama saat perut kosong, adalah keluhan yang paling sering dilaporkan. Gejala ini bisa mereda setelah makan, namun kembali muncul beberapa jam kemudian. Selain itu, penderita mungkin merasakan kembung, mual, mudah kenyang meskipun hanya makan sedikit, atau bersendawa berlebihan.
Tanda-tanda bahaya yang memerlukan perhatian medis segera meliputi: muntah darah (hematemesis), buang air besar berwarna hitam seperti aspal (melena), nyeri perut hebat dan mendadak, serta penurunan berat badan yang tidak dapat dijelaskan. Gejala-gejala ini menandakan kemungkinan komplikasi serius seperti perdarahan tukak atau perforasi lambung yang memerlukan penanganan darurat.
Bagaimana Diagnosis Ditegakkan?
Pendekatan diagnostik H. pylori dibagi menjadi dua kategori besar: metode non-invasif (tidak memerlukan endoskopi) dan metode invasif (melalui endoskopi dan biopsi).
Metode non-invasif yang tersedia saat ini mencakup urea breath test (UBT atau tes napas urea), tes antigen H. pylori dalam tinja/feses, dan pemeriksaan serologi (antibodi dalam darah). Di antara ketiganya, UBT dan tes antigen feses direkomendasikan sebagai pilihan utama karena akurasinya yang tinggi untuk mendeteksi infeksi aktif. Tes serologi, meskipun mudah dilakukan, tidak dapat membedakan antara infeksi aktif dan infeksi yang sudah berlalu sehingga kurang direkomendasikan untuk konfirmasi kesembuhan pasca-terapi.
Strategi test-and-treat (periksa dan obati) — yaitu mendeteksi H. pylori melalui tes non-invasif dan langsung memberikan terapi eradikasi tanpa endoskopi terlebih dahulu — direkomendasikan sebagai pendekatan yang efisien dan hemat biaya untuk pasien muda dengan dispepsia tanpa gejala alarm (Gisbert, 2025; Vakil, 2024).
Metode invasif melalui endoskopi diperlukan pada kondisi tertentu: pasien berusia di atas 45–50 tahun, adanya gejala alarm, atau kegagalan respons terhadap terapi. Melalui endoskopi, biopsi jaringan lambung dapat dilakukan untuk pemeriksaan rapid urease test (RUT), pemeriksaan histologis, dan kultur bakteri — yang terakhir ini sangat bernilai untuk mengetahui pola sensitivitas antibiotik.
Terapi Eradikasi: Menghilangkan Bakteri dari Lambung
Tujuan utama pengobatan H. pylori adalah eradikasi — penghilangan tuntas bakteri dari lambung — bukan sekadar meredakan gejala. Keberhasilan eradikasi terbukti mengurangi angka kekambuhan tukak peptik dari sekitar 50–60% menjadi 0–2%, dan memberikan perlindungan bermakna terhadap risiko kanker lambung (Vakil, 2024; Liou et al., 2025).
Terapi standar yang saat ini digunakan terdiri dari kombinasi:
Terapi tripel menggabungkan penekan asam lambung (proton pump inhibitor/PPI seperti omeprazol atau lansoprazol) dengan dua antibiotik, umumnya klaritromisin dan amoksisilin atau metronidazol, selama 10–14 hari. Terapi ini pernah menjadi pilihan utama, namun efektivitasnya terus menurun akibat meningkatnya resistensi antibiotik.
Terapi kuadrupel berbasis bismut menambahkan garam bismut ke dalam regimen, menghasilkan kombinasi bismut, PPI, serta dua antibiotik (tetrasiklin dan metronidazol). Panduan internasional saat ini, termasuk konsensus global Taipei II (2025), merekomendasikan terapi kuadrupel berbasis bismut sebagai pilihan utama di wilayah dengan resistensi antibiotik tinggi — kondisi yang berlaku untuk kawasan Asia Tenggara, termasuk Indonesia (Liou et al., 2025; Zhou et al., 2022).
Obat baru: Vonoprazan adalah terobosan penting dalam terapi H. pylori yang mulai mendapatkan perhatian besar dalam beberapa tahun terakhir. Berbeda dari PPI konvensional, vonoprazan bekerja sebagai potassium competitive acid blocker (P-CAB) yang menekan asam lambung lebih kuat, lebih cepat, dan lebih konsisten. Sebuah meta-analisis komprehensif menemukan bahwa terapi tripel berbasis vonoprazan secara signifikan lebih efektif dibandingkan terapi tripel berbasis PPI konvensional dalam mengeradikasi H. pylori (Kanu & Soldera, 2024). Di kawasan Asia Tenggara dengan tingkat resistensi klaritromisin yang tinggi, vonoprazan dalam kombinasi kuadrupel menunjukkan angka eradikasi yang memuaskan (Sukkamolsantiporn et al., 2025).
Penting untuk dicatat bahwa terapi harus disesuaikan dengan pola resistensi antibiotik lokal. Di Indonesia, evaluasi sensitivitas antibiotik menunjukkan bahwa resistensi terhadap levofloksasin dan metronidazol sangat tinggi, sehingga penggunaan keduanya sebagai terapi empiris tanpa pengujian sensitivitas perlu dilakukan dengan sangat hati-hati (Miftahussurur et al., 2021).
Peran Probiotik sebagai Terapi Pendamping
Salah satu perkembangan menarik dalam tata laksana H. pylori adalah meningkatnya bukti ilmiah mengenai peran probiotik sebagai terapi pendamping — bukan pengganti — antibiotik. Berbagai penelitian menunjukkan bahwa suplemen probiotik tertentu, terutama Lactobacillus dan Bifidobacterium, dapat meningkatkan angka keberhasilan eradikasi sekaligus mengurangi efek samping antibiotik seperti diare, mual, dan nyeri perut. Mekanismenya mencakup kompetisi langsung dengan H. pylori, produksi zat antimikroba alami, serta perlindungan terhadap integritas mukosa lambung (Liang et al., 2022). Meski demikian, dosis optimal dan strain probiotik terbaik masih terus diteliti.
Resistensi Antibiotik: Tantangan Global yang Kian Mengkhawatirkan
Masalah terbesar dalam penanganan H. pylori saat ini adalah meningkatnya resistensi antibiotik. Klaritromisin — salah satu antibiotik kunci dalam regimen tripel standar — menunjukkan tingkat resistensi yang sangat tinggi di kawasan Asia Pasifik bagian barat, termasuk Asia Tenggara, dengan angka resistensi mencapai lebih dari 50% di beberapa area (Martínez-Martínez et al., 2025). Situasi ini menjadikan terapi empiris tanpa panduan uji sensitivitas semakin tidak optimal.
Konsensus global terkini menegaskan perlunya pengujian sensitivitas antibiotik — idealnya melalui kultur bakteri atau metode molekuler berbasis genotip — sebelum menentukan regimen terapi, terutama pada kasus kegagalan eradikasi pertama (Homan et al., 2024). Di Indonesia, tantangan ini diperparah oleh keterbatasan fasilitas diagnostik di luar pusat-pusat kesehatan tersier.
H. pylori dan Kanker Lambung: Hubungan yang Tidak Bisa Diabaikan
Salah satu alasan mengapa eradikasi H. pylori menjadi begitu penting adalah hubungannya dengan kanker lambung — kanker yang secara global berada dalam sepuluh besar penyebab kematian akibat kanker. WHO secara resmi menetapkan H. pylori sebagai karsinogen kelas I sejak 1994, dan bukti-bukti ilmiah terus mengukuhkan posisi ini.
Mekanisme karsinogenesisnya berlangsung melalui proses bertahap yang dikenal sebagai Correa cascade: dimulai dari gastritis kronis, berkembang menjadi atrofi lambung, metaplasia intestinal, displasia, dan akhirnya adenokarsinoma lambung. Proses ini dapat berlangsung selama puluhan tahun. Fakta kunci yang semakin dikonfirmasi penelitian terbaru adalah bahwa eradikasi H. pylori — terutama sebelum timbulnya lesi prakanker — terbukti secara bermakna mengurangi risiko kanker lambung di semua kelompok usia (Liou et al., 2025).
Namun dalam konteks Indonesia, dengan prevalensi H. pylori yang relatif rendah dan insiden kanker lambung yang juga rendah, strategi yang dianjurkan lebih diarahkan pada skrining kelompok berisiko tinggi: individu dengan riwayat keluarga kanker lambung, etnis dengan prevalensi infeksi tinggi (Papua, Batak, Bugis), serta pasien dengan gejala alarm atau usia di atas 45 tahun.
Pencegahan: Langkah yang Masih Paling Andal
Hingga saat ini, belum ada vaksin H. pylori yang disetujui untuk penggunaan klinis umum, meskipun penelitian pengembangan vaksin terus berlangsung dan menjadi salah satu kebutuhan yang belum terpenuhi dalam konsensus global terkini.
Pencegahan primer tetap bertumpu pada perbaikan sanitasi dan higiene: mencuci tangan secara teratur terutama sebelum makan dan sesudah buang air besar, mengonsumsi air minum yang bersih dan matang, memastikan pengolahan makanan yang higienis, serta menghindari makan bersama dari piring yang sama tanpa peralatan makan individual.
Bagi individu yang sudah teridentifikasi membawa infeksi H. pylori — bahkan tanpa gejala — diskusi dengan dokter mengenai manfaat eradikasi sangat dianjurkan, karena eradikasi proaktif terbukti mencegah perkembangan komplikasi jangka panjang.
Kapan Harus ke Dokter?
Segera konsultasikan ke dokter atau fasilitas kesehatan jika Anda mengalami nyeri ulu hati yang menetap atau berulang, terutama jika tidak membaik dengan obat maag biasa. Jangan tunda mencari bantuan medis jika muncul tanda-tanda komplikasi: muntah darah, buang air besar berwarna hitam, nyeri perut yang hebat dan mendadak, atau penurunan berat badan tanpa sebab jelas.
Ingat bahwa sebagian besar komplikasi serius H. pylori — termasuk perdarahan tukak dan kanker lambung — dapat dicegah jika infeksi terdeteksi dan ditangani lebih awal.
Artikel ini disusun untuk tujuan edukasi kesehatan umum dan tidak menggantikan konsultasi medis langsung dengan dokter Anda.
Daftar Referensi
Gisbert, J. P. (2025). Helicobacter pylori and gastric disease. Medicina Clínica, 165(1), 106974. https://doi.org/10.1016/j.medcli.2025.106974
Homan, M., Jones, N. L., Bontems, P., Carroll, M. W., Czinn, S. J., Gold, B. D., Goodman, K., Harris, P. R., Jerris, R., Kalach, N., Kori, M., Megraud, F., Rowland, M., & Tavares, M. (2024). Updated joint ESPGHAN/NASPGHAN guidelines for management of Helicobacter pylori infection in children and adolescents (2023). Journal of Pediatric Gastroenterology and Nutrition, 79(3), 758–785. https://doi.org/10.1002/jpn3.12314
Kanu, J. E., & Soldera, J. (2024). Treatment of Helicobacter pylori with potassium competitive acid blockers: A systematic review and meta-analysis. World Journal of Gastroenterology, 30(9), 1213–1223. https://doi.org/10.3748/wjg.v30.i9.1213
Liang, B., Yuan, Y., Peng, X.-J., Liu, X.-L., Hu, X.-K., & Xing, D.-M. (2022). Current and future perspectives for Helicobacter pylori treatment and management: From antibiotics to probiotics. Frontiers in Cellular and Infection Microbiology, 12, 1042070. https://doi.org/10.3389/fcimb.2022.1042070
Liou, J.-M., Malfertheiner, P., Hong, T.-C., Cheng, H.-C., Sugano, K., Shah, S., Sheu, B.-S., Chen, M.-J., Chiang, T.-H., Chen, Y.-C., Yamaoka, Y., Wong, S. H., El-Omar, E. M., Lee, Y.-C., & Wu, M.-S. (2025). Screening and eradication of Helicobacter pylori for gastric cancer prevention: Taipei Global Consensus II. Gut, 74(11), 1767–1791. https://doi.org/10.1136/gutjnl-2025-336027
Malfertheiner, P., Camargo, M. C., El-Omar, E., Liou, J.-M., Peek, R., Schulz, C., Smith, S. I., & Suerbaum, S. (2023). Helicobacter pylori infection. Nature Reviews Disease Primers, 9(1), 19. https://doi.org/10.1038/s41572-023-00431-8
Martínez-Martínez, F. J., Chiner-Oms, Á., Furió, V., Yamaoka, Y., Dekker, J. P., Mégraud, F., Bénejat, L., Ducournau, A., Giese, A., Jehanne, Q., Jauvain, M., Camargo, M. C., Comas, I., & Lehours, P. (2025). Genomic determinants of antibiotic resistance for Helicobacter pylori treatment: a retrospective phenotypic and genotypic observational study. The Lancet Microbe, 7(1), 101217. https://doi.org/10.1016/j.lanmic.2025.101217
Miftahussurur, M., Waskito, L. A., Fauzia, K. A., Mahmudah, I., Doohan, D., Adnyana, I. K., Khomsan, A., Ratnasari, N., & Rezkitha, Y. A. A. (2021). Overview of Helicobacter pylori infection in Indonesia: What distinguishes it from countries with high gastric cancer incidence? Gut and Liver, 15(5), 653–665. https://doi.org/10.5009/gnl20095
Sukkamolsantiporn, S., Bongkotvirawan, P., Chonprasertsuk, S., Pornthisarn, B., Siramolpiwat, S., Bhanthumkomol, P., Issariyakulkarn, N., Gamnarai, P., Wongcha-Um, A., Aumpan, N., Vilaichone, V., Sornchuer, P., Mahachai, V., Miftahussurur, M., Yamaoka, Y., Kitipawong, P., & Vilaichone, R.-K. (2025). Efficacy of fourteen-day once-daily vonoprazan-based quadruple therapy for Helicobacter pylori in high clarithromycin-resistance regions (ONCE-VONO Trial). Scientific Reports, 15(1), 44105. https://doi.org/10.1038/s41598-025-27876-z
Sun, Q., Yuan, C., Zhou, S., Lu, J., Zeng, M., Cai, X., & Song, H. (2023). Helicobacter pylori infection: a dynamic process from diagnosis to treatment. Frontiers in Cellular and Infection Microbiology, 13, 1257817. https://doi.org/10.3389/fcimb.2023.1257817
Syam, A. F., Miftahussurur, M., Makmun, D., Nusi, I. A., Zain, L. H., Zulkhairi, Akil, F., Uswan, W. B., Simanjuntak, D., Uchida, T., Adi, P., Utari, A. P., Rezkitha, Y. A., Subsomwong, P., Nasronudin, Suzuki, R., & Yamaoka, Y. (2015). Risk factors and prevalence of Helicobacter pylori in five largest islands of Indonesia: A preliminary study. PLOS ONE, 10(11), e0140186. https://doi.org/10.1371/journal.pone.0140186
Syam, A. F., Miftahussurur, M., Makmun, D., Abdullah, M., Rani, A. A., Siregar, G. A., Simadibrata, M., Zubir, N., Wibawa, I. D. N., Purnomo, H. D., Manan, C., Djojoningrat, D., Fauzi, A., Renaldi, K., Maulahela, H., Utari, A. P., Pribadi, R. R., Muzellina, V. N., Nursyirwan, S. A., … & Yamaoka, Y. (2023). Management of dyspepsia and Helicobacter pylori infection: the 2022 Indonesian consensus report. Gut Pathogens, 15(1), 25. https://doi.org/10.1186/s13099-023-00551-2
Vakil, N. (2024). Peptic ulcer disease: A review. JAMA, 332(21), 1832–1842. https://doi.org/10.1001/jama.2024.19094
Zhou, L., Lu, H., Song, Z., Lyu, B., Chen, Y., Wang, J., Xia, J., & Zhao, Z. (2022). 2022 Chinese national clinical practice guideline on Helicobacter pylori eradication treatment. Chinese Medical Journal, 135(24), 2899–2910. https://doi.org/10.1097/CM9.0000000000002546
Berdasarkan artikel-artikel yang ditelusuri melalui PubMed dan sumber-sumber ilmiah terkait.

Tinggalkan komentar