Banyak orang Indonesia pernah mendengar istilah “cacar api” atau “cacar ular” — penyakit kulit yang terkenal nyeri dan muncul sebagai gelembung-gelembung berair memanjang di satu sisi tubuh. Namun, tidak banyak yang tahu bahwa penyakit ini menyimpan potensi komplikasi serius, termasuk nyeri menahun yang bisa berlangsung berbulan-bulan hingga bertahun-tahun, bahkan — menurut penelitian terbaru — berkaitan dengan peningkatan risiko stroke dan gangguan kognitif. Penyakit bernama medis herpes zoster ini lebih dari sekadar ruam kulit biasa, dan kini ada langkah pencegahan yang sudah tersedia di Indonesia.
Apa Itu Cacar Api?
Herpes zoster (bahasa Inggris: shingles) adalah infeksi yang melibatkan saraf dan kulit yang dipersarafinya. Penyebabnya bukan virus baru, melainkan virus lama yang pernah menginfeksi: varicella-zoster virus (VZV), yaitu virus yang sama yang menyebabkan cacar air (varicella) pada masa kanak-kanak. Siapa pun yang pernah mengalami cacar air membawa risiko mengalami cacar api di kemudian hari.
Setelah seseorang sembuh dari cacar air, virus tidak lenyap sepenuhnya dari tubuh. Virus berdiam dalam kondisi laten di ganglion saraf dan dapat mengalami reaktivasi bertahun-tahun kemudian, menyebabkan herpes zoster. Reaktivasi ini mengirimkan virus menyusuri serabut saraf menuju kulit, memunculkan ruam khas yang terbatas pada satu area atau dermatom (wilayah kulit yang dipersarafi oleh satu saraf).
Perlu ditegaskan bahwa herpes zoster berbeda sepenuhnya dengan herpes genitalis yang disebabkan oleh herpes simplex virus (HSV). Meskipun sama-sama disebut “herpes”, keduanya adalah penyakit yang berbeda, disebabkan oleh virus yang berbeda, dan memiliki perjalanan klinis yang berbeda pula.
Seberapa Umum Penyakit Ini?
Secara global, diperkirakan sekitar 10–20% orang yang pernah mengalami cacar air akan mengalami herpes zoster dalam rentang hidupnya. Risiko meningkat tajam setelah usia 50 tahun, dan diperkirakan setengah dari mereka yang mencapai usia 85 tahun akan pernah mengalami setidaknya satu episode herpes zoster.
Data Indonesia menunjukkan pola serupa. Puncak insidens herpes zoster di Indonesia terjadi pada kisaran usia 45–64 tahun. Dalam sebuah studi dari rumah sakit pendidikan di Indonesia yang mengevaluasi data tahun 2011–2013, tercatat 2.232 pasien herpes zoster, dengan kelompok usia 45–64 tahun menjadi yang terbanyak (37,95%). Meski belum ada data epidemiologi nasional yang komprehensif, gambaran ini mencerminkan bahwa herpes zoster merupakan masalah kesehatan nyata di Indonesia, terutama pada kelompok dewasa paruh baya dan lanjut usia.
Pada kelompok usia muda, kejadian herpes zoster tergolong rendah dan umumnya bersifat ringan. Penelitian terhadap pasien muda menunjukkan bahwa virus yang mengaktifkan diri kembali merupakan strain liar (wild-type), bukan dari vaksin varicella.
Mengapa Virus Bisa Aktif Kembali?
Sistem imun, khususnya imunitas seluler yang dimediasi limfosit-T, berperan sebagai “penjaga” yang menekan virus agar tetap laten. Ketika kekebalan ini melemah — karena faktor usia, penyakit, stres berat, atau terapi tertentu — virus mendapat celah untuk aktif kembali.
Faktor risiko herpes zoster mencakup penuaan, imunosupresi, serta berbagai penyakit kronis seperti diabetes melitus, gangguan kardiovaskular, dan penyakit pernapasan kronik. Kelompok yang secara khusus berisiko tinggi meliputi penderita HIV/AIDS, pasien yang menjalani kemoterapi atau radioterapi, penerima transplantasi organ, serta mereka yang mengonsumsi steroid atau obat imunosupresan jangka panjang.
Perkembangan terbaru juga mencatat bahwa infeksi COVID-19 dapat memicu reaktivasi VZV. Reakivasi VZV juga dilaporkan terjadi setelah vaksinasi COVID-19, meski secara keseluruhan herpes zoster lebih sering terjadi pada pasien yang terinfeksi COVID-19 dibandingkan setelah vaksinasi.
Perjalanan Penyakit dan Gejala
Herpes zoster memiliki perjalanan penyakit yang cukup khas dan berlangsung dalam beberapa tahap.
Fase prodromal berlangsung 2–3 hari (kadang lebih) sebelum ruam muncul. Pada fase ini, penderita sering merasakan nyeri, rasa terbakar, kesemutan (parestesia), atau sangat sensitif pada sentuhan (alodinia) di area kulit tertentu — tanpa ruam yang terlihat. Bisa disertai demam ringan, malaise, dan nyeri kepala. Pada fase ini, diagnosis sering terlewatkan atau disalahartikan sebagai nyeri otot biasa.
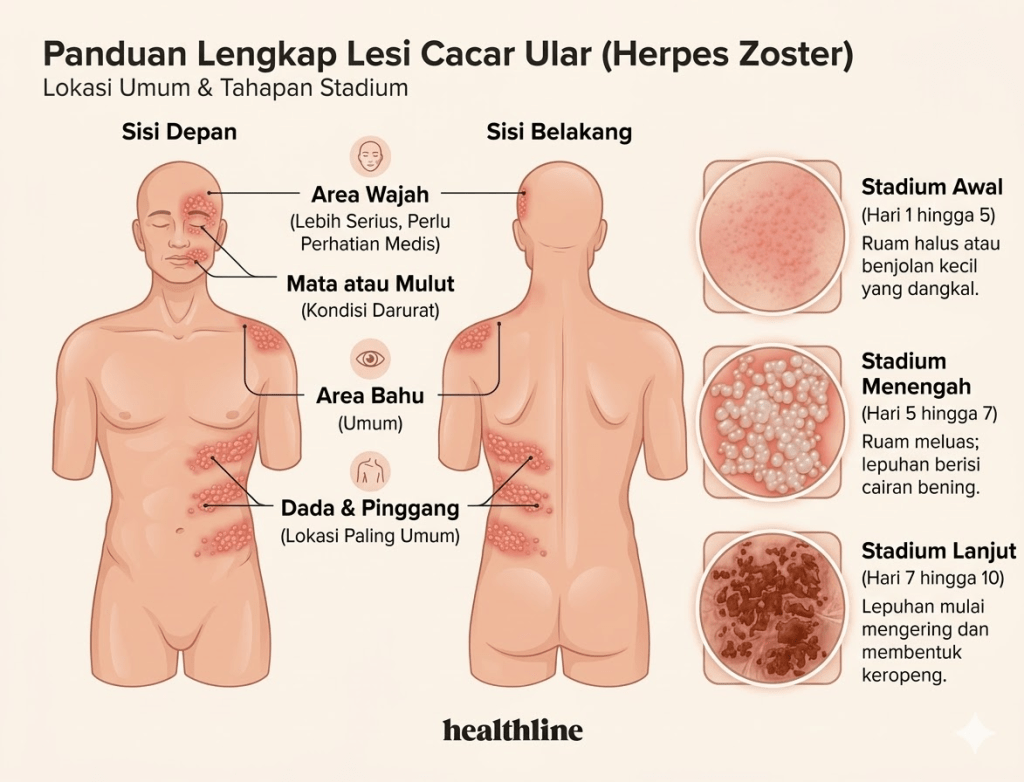
Fase erupsi ditandai munculnya ruam kemerahan yang dalam 12–24 jam berubah menjadi kumpulan gelembung (vesikel) berisi cairan jernih. Ruam ini bersifat unilateral (hanya satu sisi tubuh) dan mengikuti jalur dermatom — tampak seperti pita atau sabuk yang tidak melintasi garis tengah tubuh. Area yang paling sering terkena adalah dada, punggung, dan perut (area torakal), namun bisa pula mengenai wajah, leher, anggota gerak, bahkan area genital.
Vesikel baru terus muncul selama 3–5 hari, kemudian mulai mengering, membentuk keropeng (krusta), dan perlahan sembuh dalam 2–4 minggu. Pada lanjut usia atau pasien dengan imunitas lemah, penyembuhan bisa memakan waktu lebih lama dan meninggalkan parut.
Komplikasi yang Perlu Diwaspadai
Sebagian besar penderita pulih tanpa masalah berarti, namun komplikasi dapat terjadi — dan sebagian di antaranya cukup serius.
Postherpetic Neuralgia (PHN)
Ini adalah komplikasi tersering dan paling mengganggu kualitas hidup. PHN didefinisikan sebagai nyeri unilateral kronik pada satu atau lebih dermatom yang menetap setelah fase akut herpes zoster berakhir. Pada satu dari empat penderita herpes zoster, nyeri akut akan bertransisi menjadi PHN. Nyerinya bisa sangat hebat, bersifat membakar, menusuk, atau muncul bahkan hanya karena sentuhan ringan seperti helaan angin atau gesekan pakaian.
Dalam data Indonesia, total kasus PHN mencapai 26,5% dari seluruh pasien herpes zoster, dengan kelompok usia 45–64 tahun sebagai yang terbanyak (42%). Semakin tua usia penderita saat mengalami herpes zoster, semakin tinggi risiko PHN dan semakin panjang durasinya.
Herpes Zoster Ophthalmicus (HZO)
Sekitar 4–20% pasien herpes zoster mengalami HZO, yaitu keterlibatan cabang oftalmik dari saraf kranial V (nervus trigeminus). Dari mereka yang mengalami HZO, sekitar 50% mengembangkan penyakit pada mata — dan hingga 25% di antaranya mengalami penyakit kronik atau rekuren. Manifestasi meliputi konjungtivitis, keratitis, dan uveitis, sementara neuropati optik dan retinitis lebih jarang terjadi namun dapat menyebabkan kehilangan penglihatan permanen. Bila herpes zoster mengenai ujung hidung (Hutchinson’s sign), ini merupakan tanda kuat akan keterlibatan mata yang harus segera dikonsultasikan ke spesialis mata.
Komplikasi Kardiovaskular
Penelitian terbaru mengungkap hubungan yang signifikan antara herpes zoster dan risiko penyakit kardiovaskular. Sebuah studi kohort berbasis registri nasional Denmark selama tiga dekade menemukan bahwa risiko relatif stroke atau infark miokard dalam 90 hari setelah rawat inap akibat herpes zoster meningkat lebih dari dua kali lipat dibandingkan populasi tanpa herpes zoster. Mekanismenya diyakini terkait dengan vaskulitis yang dipicu virus, peradangan sistemik, dan aktivasi trombosit.
Komplikasi Neurologis Lain
VZV dapat menyebabkan ensefalitis, mielitis, atau vaskulopati serebral. Virus varicella-zoster merupakan salah satu penyebab tersering ensefalitis sporadis, bersama dengan herpes simplex virus tipe 1. Pada pasien imunokompromais, risiko diseminasi virus ke berbagai organ jauh lebih tinggi.
Komplikasi lain yang dapat terjadi meliputi infeksi bakteri sekunder pada ruam, sindrom Ramsay Hunt (keterlibatan saraf kranial VII dan VIII menyebabkan kelumpuhan wajah dan gangguan pendengaran), serta kelemahan motorik akibat keterlibatan saraf motorik.
Diagnosis
Dalam kebanyakan kasus, diagnosis herpes zoster dapat ditegakkan secara klinis berdasarkan gambaran khas: nyeri unilateral mengikuti dermatom yang mendahului atau menyertai ruam vesikel berkelompok. Diagnosis biasanya sangat jelas karena gambaran klinisnya khas. Namun, sebelum ruam timbul atau pada kasus atipikal, konfirmasi laboratorium seperti PCR (polymerase chain reaction) dari sampel vesikel mungkin diperlukan.
Penanganan
Tujuan utama pengobatan adalah mengurangi keparahan dan durasi nyeri akut, mempercepat penyembuhan ruam, serta mencegah atau meminimalkan komplikasi — terutama PHN.
Terapi antiviral merupakan tata laksana utama dan paling penting. Obat-obatan seperti acyclovir, valacyclovir, dan famciclovir bekerja menghambat replikasi VZV. Terapi antiviral paling efektif apabila dimulai dalam 72 jam sejak munculnya ruam. Jika nyeri belum cukup terkontrol, pilihan tambahan meliputi analgesik sesuai tangga nyeri WHO, antidepresan trisiklik (misalnya nortriptyline), dan obat antiepileptik (misalnya gabapentin).
Pemberian antiviral sangat dianjurkan pada penderita berusia di atas 50 tahun, pasien dengan herpes zoster yang mengenai mata atau telinga, pasien imunokompromais, kasus dengan nyeri atau ruam yang sedang hingga berat, serta kasus yang mengenai area selain badan (wajah, leher, tangan, genital).
Penanganan nyeri perlu disesuaikan dengan intensitasnya. Untuk nyeri ringan dapat digunakan parasetamol; nyeri sedang-berat mungkin memerlukan analgesik opioid jangka pendek atau kombinasi. Kompres dingin pada area yang terkena dapat membantu meredakan nyeri lokal. Pakaian berbahan katun yang longgar sebaiknya digunakan untuk menghindari gesekan pada kulit yang sensitif.
Untuk PHN, selain antidepresan trisiklik dan gabapentin/pregabalin, tersedia pula pilihan topikal seperti krim atau koyo capsaicin konsentrasi tinggi, serta koyo lidokain. Pendekatan intervensi seperti blok epidural dengan anestesi lokal dan kortikosteroid, atau pulsed radiofrequency (PRF) pada ganglion akar dorsal, menjadi pilihan ketika terapi konvensional tidak cukup mengendalikan nyeri. PRF pada ganglion akar dorsal tampaknya merupakan modalitas intervensi yang paling menjanjikan untuk PHN.
Penggunaan kortikosteroid sistemik (misalnya prednisolon) sebagai tambahan antiviral pada fase akut masih kontroversial; beberapa studi menunjukkan manfaat dalam mempercepat penyembuhan ruam, namun tidak terbukti mencegah PHN.
Penularan: Yang Perlu Dipahami
Penderita herpes zoster dapat menularkan VZV kepada orang lain yang belum pernah mengalami cacar air atau belum divaksinasi, menyebabkan cacar air (bukan herpes zoster) pada orang tersebut. Penularan terjadi melalui kontak langsung dengan cairan vesikel, atau melalui droplet dari vesikel yang pecah.
Risiko penularan berlangsung hingga semua vesikel mengering dan berkrusta. Untuk mencegah penularan, area ruam sebaiknya ditutup dengan perban, hindari berbagi handuk, hindari kolam renang, dan sebaiknya tidak beraktivitas yang melibatkan kontak fisik selama masih ada lesi aktif. Ibu hamil yang belum pernah mengalami cacar air atau belum divaksinasi perlu menghindari kontak dengan penderita herpes zoster.
Vaksinasi: Pencegahan yang Kini Tersedia di Indonesia
Perkembangan terbesar dalam dekade terakhir di bidang herpes zoster adalah hadirnya vaksin generasi baru yang jauh lebih efektif. Jika pada artikel versi 2015 ini vaksin zoster masih disebutkan langka di Indonesia, situasinya kini telah berubah.
Vaksin herpes zoster rekombinan (recombinant zoster vaccine/RZV), yang dipasarkan dengan nama Shingrix, telah mendapat izin edar dari BPOM pada 13 Mei 2024 untuk usia 50 tahun ke atas dan usia 18–49 tahun dengan risiko tinggi, dengan efikasi 91–97%. Vaksin ini diberikan dalam dua dosis dengan interval 2 bulan.
Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PAPDI) telah memasukkan vaksin herpes zoster rekombinan (HZR) ke dalam Jadwal Imunisasi Dewasa 2024. Vaksin ini direkomendasikan untuk lansia di atas 60 tahun dan orang dewasa berusia di atas 19 tahun dengan kondisi risiko tinggi, termasuk penyakit paru kronik, autoimun atau imunokompromais, penggunaan obat imunosupresan, gangguan endokrin-metabolik, dan penyakit kardiovaskular.
Berbeda dengan vaksin zoster hidup generasi sebelumnya, RZV mengandung glikoprotein E VZV bersama sistem adjuvan AS01B — bukan virus hidup. Ini berarti vaksin ini aman diberikan kepada pasien dengan kondisi imunosupresi tertentu yang sebelumnya tidak bisa menerima vaksin hidup.
Data dari studi dunia nyata (real-world) mendukung efektivitasnya. Dalam studi prospektif melibatkan hampir 2 juta orang berusia 50 tahun ke atas, dua dosis RZV terbukti efektif 76% mencegah herpes zoster dengan penurunan efikasi yang sangat minimal selama empat tahun pemantauan. Satu dosis saja sudah memberikan perlindungan 64%, namun efektivitasnya menurun bermakna setelah satu tahun — menegaskan pentingnya menyelesaikan dua dosis.
Yang menarik, penelitian terbaru mengungkap manfaat vaksin yang melampaui pencegahan herpes zoster semata. Sebuah studi kohort retrospektif berskala besar menemukan bahwa dua dosis RZV dikaitkan dengan penurunan risiko demensia sebesar 32% dibandingkan kelompok yang tidak divaksinasi, setelah penyesuaian berbagai faktor. Lebih jauh, memiliki riwayat diagnosis herpes zoster sendiri dikaitkan dengan peningkatan risiko demensia sebesar 47%. Temuan ini memberi dimensi baru pada manfaat vaksinasi: bukan hanya mencegah nyeri kulit, tetapi berpotensi melindungi kesehatan otak jangka panjang.
Vaksin ini tidak mencegah cacar air (varicella), dan tidak diindikasikan untuk mengobati herpes zoster yang sudah aktif. Bagi yang sudah pernah mengalami herpes zoster, vaksin tetap dapat diberikan minimal 2 bulan setelah sembuh untuk mencegah kekambuhan.
Kapan Harus ke Dokter?
Segera konsultasikan ke dokter jika Anda mencurigai gejala herpes zoster — terutama jika nyeri dan ruam muncul di area wajah atau sekitar mata, jika Anda berusia di atas 50 tahun, atau jika Anda memiliki kondisi yang melemahkan kekebalan tubuh. Pengobatan antiviral paling efektif bila dimulai dalam 72 jam sejak ruam pertama muncul, sehingga penundaan dalam mencari pertolongan medis dapat mengurangi manfaat terapi.
Artikel ini disusun untuk tujuan edukasi kesehatan dan tidak menggantikan konsultasi, diagnosis, maupun tata laksana oleh tenaga kesehatan profesional.
Daftar Referensi
Adriaansen, E. J. M., Jacobs, J. G., Vernooij, L. M., van Wijck, A. J. M., Cohen, S. P., Huygen, F. J. P. M., & Rijsdijk, M. (2024). Herpes zoster and post herpetic neuralgia. Pain Practice, 25(1). https://doi.org/10.1111/papr.13423
Duerlund, L. S., Nielsen, H., & Bodilsen, J. (2024). Current epidemiology of infectious encephalitis: A narrative review. Clinical Microbiology and Infection, 31(4), 515–521. https://doi.org/10.1016/j.cmi.2024.12.025
Eiberg, M. F., Rezahosseini, O., Andersen, M. P., Torp-Pedersen, C., Roed, C., Denholt, C. S., Frederiksen, C. M., Fischer, T. K., Søborg, C., Ekenberg, C., Rostgaard, K., Hjalgrim, H., & Harboe, Z. B. (2026). Temporal changes of hospital contacts due to herpes zoster during three decades in Denmark. Infectious Diseases, 1–10. https://doi.org/10.1080/23744235.2026.2625355
Jiang, B., Hu, Y., Cui, Q., You, M., Wang, R., Wang, H., Xu, S., Feng, L., & Yin, D. (2025). Epidemiology and clinical profile of herpes zoster in the varicella vaccine era: A case series study. Journal of Medical Virology, 97(10), e70643. https://doi.org/10.1002/jmv.70643
Litt, J., Cunningham, A. L., Arnalich-Montiel, F., & Parikh, R. (2024). Herpes zoster ophthalmicus: Presentation, complications, treatment, and prevention. Infectious Diseases and Therapy, 13(7), 1439–1459. https://doi.org/10.1007/s40121-024-00990-7
Oleszko, M., Zapolnik, P., Kmiecik, W., & Czajka, H. (2025). Herpes zoster: Risk factors for occurrence, complications, and recurrence with a focus on immunocompromised patients. Diseases, 13(3), 71. https://doi.org/10.3390/diseases13030071
Patil, A., Goldust, M., & Wollina, U. (2022). Herpes zoster: A review of clinical manifestations and management. Viruses, 14(2), 192. https://doi.org/10.3390/v14020192
Tang, E., Ray, I., Arnold, B. F., & Acharya, N. R. (2024). Recombinant zoster vaccine and the risk of dementia. Vaccine, 46, 126673. https://doi.org/10.1016/j.vaccine.2024.126673
Zerbo, O., Bartlett, J., Fireman, B., Lewis, N., Goddard, K., Dooling, K., Duffy, J., Glanz, J., Naleway, A., Donahue, J. G., & Klein, N. P. (2024). Effectiveness of recombinant zoster vaccine against herpes zoster in a real-world setting. Annals of Internal Medicine, 177(2), 189–195. https://doi.org/10.7326/M23-2023

Tinggalkan komentar