- Apa Itu Amniosentesis?
- Mengapa dan Kapan Prosedur Ini Dilakukan?
- Bagaimana Prosedur Dijalankan?
- Analisis Laboratorium: Karyotype vs. Microarray
- Risiko Amniosentesis: Mitos vs. Fakta Terkini
- Amniosentesis vs. NIPT: Apa Bedanya?
- Kesimpulan
- Glosarium (Catatan Kaki)
- Apakah Anda Membutuhkan Informasi Lebih Lanjut?
- Referensi Utama
Kehamilan adalah periode yang penuh harapan, namun sering kali juga disertai kekhawatiran. Salah satu pertanyaan terbesar yang sering muncul di benak calon orang tua adalah: “Apakah bayi saya sehat?”
Dalam dunia kedokteran fetal (janin) modern, teknologi telah berkembang pesat untuk menjawab pertanyaan tersebut. Salah satu prosedur diagnostik1 yang menjadi standar emas (gold standard) dalam mendeteksi kelainan genetik adalah Amniosentesis. Meskipun prosedur ini sudah dikenal lama, pemahaman mengenai keamanan, indikasi, dan teknologinya telah mengalami pembaruan signifikan dalam satu dekade terakhir.
Artikel ini akan mengupas tuntas apa itu amniosentesis, bagaimana prosedurnya, risiko terbarunya, serta perbedaannya dengan metode skrining2 terbaru seperti NIPT (Non-Invasive Prenatal Testing).
Apa Itu Amniosentesis?
Amniosentesis adalah prosedur medis prenatal3 (sebelum kelahiran) di mana sejumlah kecil cairan amnion (air ketuban) diambil dari kantung yang mengelilingi janin untuk diuji.
Cairan ketuban bukan sekadar air. Cairan ini mengandung sel-sel janin yang luruh, protein, dan urin janin. Sel-sel inilah yang memegang kunci informasi genetik. Dengan membiakkan dan menganalisis sel-sel tersebut di laboratorium, dokter dapat memeriksa DNA janin untuk mendeteksi adanya kelainan genetik atau kromosom dengan akurasi hampir 100%.
Mengapa dan Kapan Prosedur Ini Dilakukan?
Penting untuk dipahami bahwa amniosentesis adalah tes diagnostik, bukan sekadar tes skrining. Artinya, hasil dari tes ini memberikan jawaban “ya” atau “tidak” yang pasti mengenai kondisi tertentu, berbeda dengan USG atau tes darah biasa yang hanya memberikan perkiraan risiko.
Berdasarkan pedoman terbaru dari American College of Obstetricians and Gynecologists (ACOG) dan Royal College of Obstetricians and Gynaecologists (RCOG), amniosentesis biasanya ditawarkan pada kondisi berikut:
1. Hasil Skrining Prenatal yang Tidak Normal
Ini adalah alasan paling umum. Jika ibu hamil telah melakukan tes skrining trimester pertama atau NIPT dan hasilnya menunjukkan “risiko tinggi” (high risk) untuk kelainan seperti Down Syndrome, dokter akan menyarankan amniosentesis untuk mengonfirmasi diagnosis tersebut.
2. Riwayat Kelainan Genetik dalam Keluarga
Jika calon orang tua memiliki riwayat keluarga dengan kelainan genetik tertentu (misalnya Fibrosis Kistik atau Thalassemia) atau pernah memiliki anak dengan kelainan kromosom sebelumnya.
3. Temuan USG yang Mencurigakan
Jika saat USG rutin dokter menemukan soft markers (tanda halus) atau kelainan struktural pada organ janin (seperti kelainan jantung atau ginjal), amniosentesis dilakukan untuk melihat apakah kelainan tersebut berhubungan dengan sindrom genetik.
4. Usia Ibu
Secara historis, wanita di atas usia 35 tahun otomatis disarankan amniosentesis. Namun, dalam praktik terkini, usia saja tidak lagi menjadi indikasi mutlak tanpa didahului konseling genetik, karena ketersediaan tes skrining non-invasif yang lebih aman sudah sangat luas.
5. Kecurigaan Infeksi Janin
Meskipun jarang, prosedur ini bisa dilakukan untuk memeriksa infeksi intrauterin (dalam rahim), seperti Cytomegalovirus (CMV) atau Toksoplasmosis, jika dicurigai telah menular ke janin.
Waktu Pelaksanaan:
Amniosentesis genetik biasanya dilakukan antara minggu ke-15 dan ke-20 kehamilan. Melakukan prosedur ini sebelum minggu ke-15 (amniosentesis dini) tidak disarankan karena risiko komplikasi yang lebih tinggi.
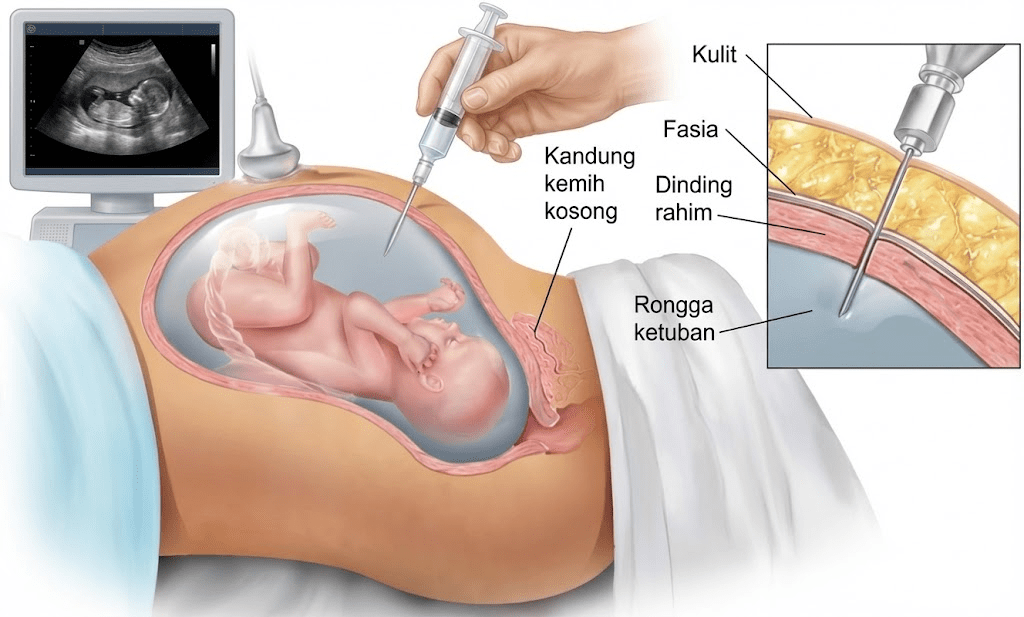
Bagaimana Prosedur Dijalankan?
Banyak ibu hamil merasa ngeri membayangkan jarum suntik di perut, namun prosedur ini sebenarnya berlangsung sangat cepat dan umumnya tidak memerlukan rawat inap. Berikut langkah-langkahnya:
- Panduan USG (Ultrasonografi): Dokter menggunakan USG untuk melihat posisi janin dan mencari kantong cairan ketuban yang aman, jauh dari tubuh bayi dan plasenta.
- Asepsis4: Perut ibu dibersihkan dengan antiseptik untuk mencegah infeksi.
- Insersi Jarum: Dengan panduan real-time dari USG, dokter memasukkan jarum tipis panjang melalui dinding perut dan dinding rahim hingga masuk ke kantung ketuban.
- Catatan: Sebagian besar wanita melaporkan rasa seperti disuntik biasa atau kram haid ringan saat jarum masuk.
- Aspirasi: Sekitar 20-30 ml cairan (sekitar 2 sendok makan) diambil. Tubuh ibu akan memproduksi kembali cairan yang diambil ini dalam waktu singkat.
- Selesai: Jarum ditarik keluar, dan detak jantung janin diperiksa kembali untuk memastikan kondisinya stabil.
Proses pengambilan cairan itu sendiri biasanya hanya memakan waktu 1 hingga 2 menit.
Analisis Laboratorium: Karyotype vs. Microarray
Setelah cairan diambil, apa yang terjadi di laboratorium? Di sinilah kemajuan teknologi berperan besar.
- Karyotyping (Analisis Kromosom Standar): Ini adalah metode klasik untuk melihat jumlah dan struktur kromosom. Metode ini efektif mendeteksi kelainan besar seperti Trisomi5 21 (Down Syndrome), Trisomi 18, dan Trisomi 13. Hasil biasanya keluar dalam 10-14 hari.
- Chromosomal Microarray Analysis (CMA): Ini adalah teknologi yang lebih baru dan lebih canggih. CMA dapat mendeteksi kelainan kromosom yang jauh lebih kecil (microdeletions6 atau microduplications) yang tidak terlihat oleh mikroskop biasa pada metode Karyotyping. ACOG kini merekomendasikan CMA sebagai uji lini pertama jika ditemukan kelainan struktural pada USG janin.
Risiko Amniosentesis: Mitos vs. Fakta Terkini
Salah satu hambatan terbesar bagi orang tua untuk melakukan amniosentesis adalah ketakutan akan keguguran. Mari kita lihat data terbarunya.
Dulu, sering disebutkan bahwa risiko keguguran adalah 1 dari 200 (0,5%). Namun, angka ini berasal dari penelitian lama (tahun 1970-1980an) ketika teknologi USG belum secanggih sekarang.
Data Ilmiah Terbaru (Pasca-2015):
Penelitian sistematis terbaru menunjukkan bahwa risiko keguguran akibat amniosentesis yang dilakukan oleh tenaga ahli berpengalaman jauh lebih rendah, yaitu sekitar 1 dari 900 hingga 1 dari 1.000 (0,1% – 0,13%).
Risiko lain yang mungkin terjadi (namun jarang):
- Kebocoran air ketuban: Biasanya berhenti sendiri.
- Infeksi: Sangat jarang terjadi karena prosedur steril yang ketat.
- Sensitisasi Rh: Jika darah bayi bercampur dengan darah ibu. Ibu dengan golongan darah Rhesus Negatif akan diberikan suntikan Rh Immunoglobulin setelah prosedur untuk mencegah masalah ini.
Amniosentesis vs. NIPT: Apa Bedanya?
Sering terjadi kebingungan antara Amniosentesis dan NIPT (Non-Invasive Prenatal Test). Berikut perbandingan singkatnya:
| Fitur | NIPT (Tes Darah Ibu) | Amniosentesis |
| Sifat Tes | Skrining (Menilai risiko) | Diagnostik (Memastikan kondisi) |
| Metode | Mengambil darah ibu (non-invasif) | Mengambil air ketuban (invasif) |
| Risiko Keguguran | Tidak ada (0%) | Sangat kecil (0,1% – 0,3%) |
| Akurasi | Tinggi, tapi bisa ada positif palsu | Sangat tinggi (>99,9%) |
| Kapan Dipilih? | Sebagai langkah awal deteksi | Sebagai langkah konfirmasi jika NIPT positif |
Pesan Kunci: Jika hasil NIPT Anda positif/risiko tinggi, jangan panik dulu. Hasil tersebut harus dikonfirmasi dengan amniosentesis sebelum mengambil keputusan medis besar.
Kesimpulan
Amniosentesis tetap menjadi metode paling akurat untuk mendiagnosis kelainan genetik pada janin. Dengan panduan USG modern dan tenaga medis yang terlatih, prosedur ini kini jauh lebih aman daripada yang diperkirakan banyak orang. Keputusan untuk melakukan tes ini sangat personal dan harus didasarkan pada diskusi mendalam antara calon orang tua dan dokter, menimbang manfaat informasi yang didapat dibandingkan dengan risiko kecil yang ada.
Jika Anda disarankan untuk melakukan prosedur ini, tanyakan kepada dokter Anda mengenai indikasi spesifiknya dan opsi analisis laboratorium (Karyotype atau Microarray) yang paling sesuai dengan kebutuhan janin Anda.
Glosarium (Catatan Kaki)
- Diagnostik: Prosedur untuk memastikan atau mengidentifikasi penyakit/kondisi secara pasti. ↩︎
- Skrining: Prosedur penyaringan awal untuk mengetahui apakah seseorang memiliki risiko lebih tinggi terhadap suatu penyakit, namun belum memastikan diagnosis. ↩︎
- Prenatal: Periode sebelum kelahiran; selama kehamilan. ↩︎
- Asepsis: Keadaan bebas dari mikroorganisme penyebab penyakit. ↩︎
- Trisomi: Kondisi genetik di mana seseorang memiliki tiga salinan kromosom tertentu, bukan dua seperti pada umumnya (contoh: Down Syndrome adalah Trisomi pada kromosom 21). ↩︎
- Microdeletions: Hilangnya sebagian kecil materi genetik pada kromosom yang bisa menyebabkan gangguan kesehatan atau perkembangan. ↩︎
Apakah Anda Membutuhkan Informasi Lebih Lanjut?
Jika Anda atau kerabat Anda sedang mempertimbangkan pemeriksaan genetik janin, langkah terbaik selanjutnya adalah meminta sesi Konseling Genetik dengan dokter spesialis Obstetri dan Ginekologi Konsultan Fetomaternal.
Referensi Utama
- American College of Obstetricians and Gynecologists (ACOG). (2024). Practice Bulletin No. 162: Prenatal Diagnostic Testing for Genetic Disorders. Washington, DC: ACOG.
- Society for Maternal-Fetal Medicine (SMFM). (2023). Consult Series #58: Use of chromosomal microarray for prenatal diagnosis. American Journal of Obstetrics and Gynecology.
- Royal College of Obstetricians and Gynaecologists (RCOG). (2021). Amniocentesis and Chorionic Villus Sampling: Green-top Guideline No. 8. London: RCOG.
- Salomon, L. J., et al. (2019). ISUOG Practice Guidelines: performance of fetal magnetic resonance imaging. Ultrasound in Obstetrics & Gynecology.
- Kementerian Kesehatan Republik Indonesia. Pedoman Pelayanan Kedokteran Fetomaternal.
Disclaimer (Penafian):
Artikel ini disusun berdasarkan sumber-sumber ilmiah terkini untuk tujuan edukasi dan informasi. Tulisan ini tidak menggantikan saran, diagnosis, atau perawatan medis profesional. Selalu konsultasikan masalah kesehatan Anda dan janin Anda dengan dokter spesialis kandungan atau tenaga kesehatan yang berwenang.

Tinggalkan komentar