Pendahuluan
Pernahkah Anda mengalami sensasi berputar yang tiba-tiba muncul saat mengubah posisi kepala, seperti saat bangun tidur, menoleh ke belakang, atau menundukkan kepala? Jika ya, kemungkinan besar Anda mengalami kondisi yang disebut Benign Paroxysmal Positional Vertigo (BPPV), gangguan vestibular yang paling sering menyebabkan vertigo. Meskipun kondisi ini sangat umum dan mengganggu aktivitas sehari-hari, sayangnya BPPV masih sering tidak terdiagnosis atau salah didiagnosis, terutama di fasilitas pelayanan kesehatan primer.
BPPV merupakan gangguan mekanis pada telinga dalam yang dapat diperbaiki dengan prosedur mekanis sederhana, tanpa memerlukan obat-obatan atau pembedahan. Salah satu metode terapi yang paling efektif dan banyak direkomendasikan adalah manuver Epley atau canalith repositioning procedure (CRP). Artikel ini akan membahas secara komprehensif tentang BPPV dan manuver Epley sebagai terapinya, berdasarkan bukti ilmiah terkini.
Memahami BPPV: Definisi dan Patofisiologi
Definisi BPPV
BPPV adalah gangguan pada sistem vestibular telinga dalam yang ditandai dengan episode berulang dari vertigo posisional, yaitu sensasi berputar yang dipicu oleh perubahan posisi kepala tertentu. Vertigo yang terjadi biasanya berlangsung singkat, kurang dari satu menit, namun cukup intens dan dapat disertai dengan mual serta ketidakseimbangan.
Menurut kriteria diagnostik yang ditetapkan oleh Bárány Society, BPPV didefinisikan sebagai gangguan yang ditandai dengan minimal lima kali serangan vertigo vestibular yang berlangsung kurang dari satu menit, tanpa gejala neurologis yang menyertai, dan secara konsisten dipicu oleh perubahan posisi kepala yang khas.
Patofisiologi: Mengapa BPPV Terjadi?
Untuk memahami bagaimana BPPV terjadi, kita perlu mengenal struktur telinga dalam. Di dalam telinga kita terdapat tiga kanal semisirkular (posterior, horizontal, dan anterior) yang berisi cairan (endolymph) dan berfungsi mendeteksi gerakan rotasi kepala. Di dalam telinga juga terdapat struktur yang disebut utricle dan saccule, yang mengandung kristal kalsium karbonat kecil yang disebut otolit atau otokonia. Kristal-kristal ini normalnya melekat pada membran di utricle dan membantu kita merasakan gravitasi dan akselerasi linear.
BPPV terjadi ketika kristal-kristal otolit ini terlepas dari tempatnya dan masuk ke dalam salah satu kanal semisirkular. Kondisi ini paling sering terjadi pada kanal posterior (60-90% kasus), diikuti oleh kanal horizontal (5-30% kasus), dan jarang pada kanal anterior. Ketika kepala bergerak ke posisi tertentu, kristal-kristal yang terlepas ini bergerak dalam kanal semisirkular, menyebabkan aliran cairan yang abnormal. Ini mengakibatkan sinyal yang salah dikirim ke otak tentang gerakan kepala, menciptakan sensasi vertigo meskipun kepala sebenarnya diam atau bergerak normal.
Terdapat dua mekanisme patofisiologi utama BPPV:
- Kanalolitiasis: Kristal otolit yang terlepas mengambang bebas di dalam kanal semisirkular. Ini adalah bentuk yang paling umum, menyebabkan nistagmus (gerakan mata yang tidak terkontrol) yang bersifat sementara dan berkurang seiring waktu (fatigable).
- Kupulolitiasis: Kristal otolit melekat pada kupula (struktur sensor di ujung kanal semisirkular). Kondisi ini lebih jarang terjadi dan menyebabkan nistagmus yang lebih persisten.
Penelitian terbaru menggunakan simulasi dinamika fluida dan pemodelan tiga dimensi telah memberikan pemahaman yang lebih baik tentang bagaimana otokonia bergerak dalam kanal semisirkular, membantu mengoptimalkan teknik terapi repositioning seperti manuver Epley.
Epidemiologi BPPV: Seberapa Umum Kondisi Ini?
Prevalensi dan Insidensi Global
BPPV adalah gangguan vestibular yang paling sering dijumpai di seluruh dunia. Berdasarkan studi epidemiologi populasi yang komprehensif, prevalensi seumur hidup BPPV diperkirakan sekitar 2,4% dari populasi umum, dengan prevalensi 1 tahun sebesar 1,6% dan insidensi tahunan 0,6%. Ini berarti di Jerman saja, diperkirakan 1,1 juta orang dewasa menderita BPPV setiap tahunnya.
Studi lain melaporkan insidensi BPPV sekitar 107 kasus per 100.000 individu di seluruh dunia, dengan prevalensi mencapai 65 per 100.000 individu. Di klinik pusing yang terspesialisasi, BPPV menyumbang sekitar 17-42% dari semua kasus vertigo yang didiagnosis, menjadikannya penyebab vertigo vestibular yang paling umum.
Faktor Risiko dan Karakteristik Demografis
Beberapa faktor risiko yang secara konsisten dikaitkan dengan BPPV meliputi:
Usia: BPPV lebih sering terjadi pada individu berusia lebih dari 50 tahun. Prevalensi puncak terjadi pada kelompok usia 41-50 tahun (37%), meskipun BPPV akibat trauma kepala dapat terjadi pada usia lebih muda.
Jenis Kelamin: Wanita memiliki risiko 2-3 kali lebih tinggi dibandingkan pria untuk mengalami BPPV. Rasio pria:wanita dilaporkan sekitar 1:1,2 hingga 1:2. Peningkatan risiko pada wanita ini diduga terkait dengan defisiensi estrogen pada masa pascamenopause, yang dapat berkontribusi pada osteoporosis dan pelepasan otolit.
Kondisi Komorbid: Beberapa kondisi medis yang secara independen terkait dengan peningkatan risiko BPPV adalah:
- Migrain
- Hipertensi
- Hiperlipidemia
- Riwayat stroke
- Osteoporosis dan osteopenia
- Defisiensi vitamin D
- Diabetes melitus (risiko 2,28 kali lipat lebih tinggi)
- Hipotiroidisme (risiko 2,64 kali lipat lebih tinggi)
Trauma Kepala: Trauma kepala ringan hingga sedang merupakan penyebab sekunder BPPV yang penting, menyumbang sekitar 20,8% kasus. BPPV pascatrauma dapat terjadi segera atau beberapa waktu setelah cedera.
Neuritis Vestibular: Beberapa pasien mengalami BPPV dalam 3 bulan setelah onset neuritis vestibular. Kelompok pasien ini cenderung memerlukan lebih banyak prosedur repositioning dan memiliki tingkat kekambuhan yang lebih tinggi.
Epidemiologi di Indonesia dan Asia Tenggara
Data epidemiologi BPPV spesifik untuk Indonesia masih terbatas. Sebuah studi hospital-based di Nigeria melaporkan prevalensi BPPV sebesar 1,9%, yang mungkin dapat memberikan gambaran untuk negara berkembang dengan kondisi serupa. Studi dari India Timur melaporkan bahwa 26,6% pasien yang datang ke klinik vertigo didiagnosis dengan BPPV.
Di Indonesia, BPPV kemungkinan besar masih underdiagnosed karena beberapa faktor:
- Rendahnya tingkat pemahaman tentang gangguan ini, baik oleh pasien maupun tenaga kesehatan
- Keterbatasan akses ke spesialis atau fasilitas diagnostik vestibular
- Kecenderungan untuk mengaitkan pusing dengan “kurang darah”, tekanan darah rendah, atau masalah kardiovaskular
- Terbatasnya pelatihan tentang diagnosis dan manajemen BPPV di tingkat pelayanan primer
Dampak Sosial dan Ekonomi
BPPV memiliki dampak signifikan terhadap kualitas hidup dan produktivitas. Dalam studi populasi Jerman, 86% individu yang terkena BPPV mencari konsultasi medis, mengalami gangguan aktivitas harian, atau mengambil cuti sakit. Namun, hanya 8% dari mereka yang menerima terapi efektif, menunjukkan kesenjangan besar antara kebutuhan dan pelayanan yang diterima.
Pasien BPPV berisiko lebih tinggi untuk jatuh dan mengalami fraktur, terutama fraktur tulang belakang, tulang rusuk, dan panggul. Risiko fraktur ini dapat bertahan hingga 12 tahun setelah diagnosis BPPV. Selain itu, BPPV juga dikaitkan dengan peningkatan risiko stroke iskemik dan demensia di masa depan.
Dampak psikososial BPPV juga signifikan, dengan banyak pasien mengalami kecemasan (40%) dan depresi yang dapat mengurangi kualitas hidup mereka secara substansial. Studi terbaru menunjukkan bahwa pasien BPPV dengan gangguan fungsi fisik memiliki odds ratio 5,1 kali lebih tinggi untuk mengalami kecemasan abnormal dan 3,1 kali lebih tinggi untuk mengalami depresi.
Gejala Klinis dan Presentasi BPPV
Gejala Khas
Gejala utama BPPV adalah vertigo posisional yang memiliki karakteristik khas:
Sifat Vertigo: Pasien menggambarkan sensasi berputar atau rasa seperti “dunia berputar” yang intens. Beberapa pasien mungkin merasakan sensasi seperti “jatuh” atau ketidakseimbangan yang parah.
Pemicu Posisional: Vertigo dipicu oleh perubahan posisi kepala tertentu, seperti:
- Berbaring atau bangun dari tempat tidur
- Menoleh ke samping saat berbaring
- Menundukkan kepala untuk mengambil sesuatu
- Mendongak untuk melihat ke atas
- Berguling di tempat tidur
Durasi: Episode vertigo biasanya berlangsung singkat, kurang dari 1 menit. Jika vertigo berlangsung lebih dari 1 menit, ini mungkin mengindikasikan varian BPPV tertentu atau diagnosis lain.
Gejala Penyerta: Vertigo sering disertai dengan:
- Nistagmus (gerakan mata yang tidak terkontrol)
- Mual dan kadang muntah
- Ketidakseimbangan
- Sensasi melayang atau pusing kepala (dizziness)
- Kecemasan atau ketakutan akan jatuh
Variasi Presentasi
Tidak semua pasien BPPV mengalami vertigo klasik. Fenomena yang disebut “vestibular agnosia” dapat terjadi, terutama pada lansia, pasien dengan neurodegenerasi, atau cedera otak traumatik. Kondisi ini menyebabkan gangguan persepsi gerakan vestibular, sehingga pasien mengalami BPPV tanpa sensasi vertigo yang jelas. Pasien-pasien ini lebih rentan terhadap diagnosis yang terlewatkan dan cenderung mengalami outcome yang lebih buruk terkait gangguan keseimbangan dan risiko jatuh.
Pola Temporal
Gejala BPPV dapat bervariasi dalam pola temporalnya:
- Akut: Onset mendadak dengan gejala yang intens
- Kronis: Gejala yang berlangsung lebih lama, dengan episode berulang
- Rekuren: Episode BPPV yang kambuh setelah periode bebas gejala
Median durasi episode BPPV tanpa terapi adalah sekitar 2 minggu, meskipun beberapa kasus dapat berlangsung lebih lama atau mengalami remisi spontan.
Gejala Residual
Setelah episode akut BPPV teratasi, beberapa pasien dapat mengalami “residual dizziness” atau pusing residual yang berbeda dari krisis postural akut. Ini adalah kondisi kronis yang ditandai dengan ketidakseimbangan postural persisten. Gejala residual ini terutama memengaruhi fungsi sosial dan dapat memerlukan manajemen tambahan seperti rehabilitasi vestibular.
Diagnosis BPPV: Pendekatan Klinis
Diagnosis BPPV terutama bergantung pada anamnesis yang teliti dan tes provokasi posisional yang tepat. Pemeriksaan penunjang seperti pencitraan (CT scan atau MRI kepala) umumnya tidak diperlukan untuk diagnosis BPPV kecuali ada kecurigaan terhadap penyebab sentral atau kondisi lain.
Anamnesis
Riwayat medis yang cermat harus mencakup:
- Karakteristik vertigo (onset, durasi, frekuensi, pemicu)
- Gejala penyerta (gangguan pendengaran, tinnitus, nyeri kepala)
- Riwayat trauma kepala
- Riwayat migrain
- Kondisi medis yang mendasari (hipertensi, diabetes, osteoporosis)
- Riwayat penyakit vestibular atau neurologis sebelumnya
- Obat-obatan yang sedang dikonsumsi
- Dampak gejala terhadap aktivitas sehari-hari
Pemeriksaan Fisik
Pemeriksaan fisik harus mencakup:
- Pemeriksaan neurologis umum untuk menyingkirkan penyebab sentral
- Pemeriksaan otoskopi untuk menyingkirkan patologi telinga tengah
- Evaluasi keseimbangan dan gait (cara berjalan)
- Tes provokasi posisional
Tes Provokasi Posisional
Tes provokasi posisional adalah kunci diagnosis BPPV. Pedoman klinis terbaru dari American Academy of Otolaryngology-Head and Neck Surgery (AAO-HNS) merekomendasikan beberapa manuver diagnostik:
Manuver Dix-Hallpike
Manuver Dix-Hallpike adalah tes standar untuk mendiagnosis BPPV kanal posterior. Prosedurnya:
- Pasien duduk tegak di tepi meja pemeriksaan, kepala diputar 45° ke satu sisi (sisi yang dicurigai terkena)
- Pemeriksa dengan cepat membaringkan pasien ke posisi terlentang dengan kepala tetap diputar 45° dan ekstensi leher 20° (kepala menggantung di ujung meja)
- Posisi dipertahankan selama minimal 20-30 detik atau sampai nistagmus berhenti
- Pasien dikembalikan ke posisi duduk
- Manuver diulang untuk sisi yang lain
Hasil Positif: Munculnya nistagmus torsional dengan fase cepat ke atas (upbeating torsional nystagmus) setelah periode laten 1-5 detik. Nistagmus biasanya berlangsung kurang dari 1 menit dan berkurang intensitasnya jika tes diulang (fatigable). Pasien akan merasakan vertigo saat nistagmus muncul.
Studi validasi menunjukkan bahwa manuver Dix-Hallpike memiliki spesifisitas 92% dan sensitivitas 88% dalam mendeteksi BPPV kanal posterior.
Supine Roll Test (Tes Pagnini-McClure)
Tes ini digunakan untuk mendiagnosis BPPV kanal horizontal, terutama jika tes Dix-Hallpike menunjukkan nistagmus horizontal atau tidak ada nistagmus. Prosedurnya:
- Pasien berbaring terlentang dengan kepala dalam posisi netral
- Kepala dengan cepat diputar 90° ke satu sisi
- Posisi dipertahankan selama minimal 20-30 detik
- Kepala dikembalikan ke posisi netral
- Kepala kemudian diputar 90° ke sisi yang berlawanan
Hasil Positif: Munculnya nistagmus horizontal. Arah nistagmus menentukan jenis BPPV kanal horizontal:
- Geotropik: Nistagmus dengan fase cepat menuju ke bawah (ke arah tanah). Ini menunjukkan kanalolitiasis kanal horizontal.
- Apogeotropik: Nistagmus dengan fase cepat menjauhi tanah. Ini menunjukkan kupulolitiasis kanal horizontal atau kanalolitiasis di sisi berlawanan.
Diagnosis Banding
Klinisi harus mampu membedakan BPPV dari kondisi lain yang dapat menyebabkan vertigo atau pusing, termasuk:
- Neuritis Vestibular: Vertigo berkelanjutan (bukan posisional), nistagmus spontan yang persisten, tidak ada gangguan pendengaran
- Penyakit Meniere: Episode vertigo yang lebih lama (20 menit hingga beberapa jam), disertai gangguan pendengaran fluktuatif, tinnitus, dan sensasi penuh di telinga
- Migrain Vestibular: Episode vertigo yang lebih lama, sering terkait dengan riwayat migrain, gejala migrain lain (fotofobia, fonofobia)
- Stroke atau TIA: Vertigo disertai gejala neurologis fokal (diplopia, disartria, ataksia), onset mendadak, faktor risiko vaskular
- Tumor Sudut Serebelopontin: Vertigo progresif, gangguan pendengaran unilateral progresif, gejala neurologis lain
- Ototoksisitas: Riwayat penggunaan obat ototoksik (aminoglikosida, kemoterapi tertentu)
Algoritma diagnostik seperti ATTEST atau STANDING dapat membantu membedakan penyebab perifer dan sentral dari vertigo akut di ruang gawat darurat.
Penilaian Faktor yang Memodifikasi Manajemen
Pedoman AAO-HNS merekomendasikan penilaian terhadap faktor-faktor yang dapat memodifikasi manajemen BPPV, termasuk:
- Gangguan mobilitas atau keseimbangan yang ada sebelumnya
- Gangguan sistem saraf pusat
- Kurangnya dukungan di rumah
- Peningkatan risiko jatuh (misalnya, lansia dengan osteoporosis)
Faktor-faktor ini penting untuk menentukan apakah pasien memerlukan rujukan ke spesialis, terapi rehabilitasi vestibular tambahan, atau modifikasi pendekatan terapi.
Manuver Epley: Prosedur Repositioning Kanalit yang Efektif
Sejarah dan Prinsip Dasar
Manuver Epley, juga dikenal sebagai canalith repositioning procedure (CRP), dikembangkan oleh Dr. John Epley pada tahun 1980-an. Manuver ini dirancang berdasarkan pemahaman patofisiologi BPPV sebagai gangguan mekanis akibat otokonia yang terlepas. Tujuan manuver Epley adalah memindahkan kristal otolit yang terlepas dari kanal semisirkular kembali ke utricle, tempat asalnya, di mana kristal tersebut dapat direabsorpsi atau tidak lagi menyebabkan gejala.
Prinsip dasarnya adalah menggunakan gravitasi untuk “menggulung” otokonia keluar dari kanal semisirkular melalui serangkaian perubahan posisi kepala yang terencana. Untuk BPPV kanal posterior (yang paling umum), manuver Epley memanfaatkan orientasi anatomis kanal untuk memandu otokonia kembali ke utricle.
Prosedur Manuver Epley untuk BPPV Kanal Posterior
Manuver Epley terdiri dari lima langkah utama. Berikut adalah deskripsi detail untuk BPPV kanal posterior kanan (untuk sisi kiri, prosedur dilakukan secara cermin):
Langkah 1 – Posisi Awal (Identik dengan Dix-Hallpike):
- Pasien duduk tegak di tepi meja pemeriksaan
- Kepala diputar 45° ke kanan (sisi yang terkena)
- Pasien dengan cepat dibaringkan ke posisi terlentang dengan kepala tetap diputar 45° dan ekstensi leher 20° (kepala menggantung di ujung meja)
- Posisi dipertahankan selama 20-30 detik atau sampai nistagmus berhenti
- Pasien mungkin merasakan vertigo pada tahap ini
Langkah 2 – Rotasi Pertama:
- Kepala diputar 90° ke sisi berlawanan (dalam contoh ini, ke kiri)
- Kepala sekarang diputar 45° ke kiri dari garis tengah
- Posisi dipertahankan selama 20-30 detik
- Pasien mungkin merasakan vertigo lagi saat kepala diputar
Langkah 3 – Rotasi Tubuh:
- Pasien diminta berguling ke sisi yang sehat (dalam contoh ini, ke kiri)
- Kepala tetap diputar sehingga wajah menghadap ke bawah (hidung mengarah ke bawah dengan sudut 45°)
- Posisi dipertahankan selama 20-30 detik
Langkah 4 – Kembali ke Posisi Duduk:
- Pasien dengan perlahan dikembalikan ke posisi duduk tegak
- Kepala dikembalikan ke posisi tengah dan sedikit fleksi ke depan (dagu ke dada)
- Posisi dipertahankan selama 20-30 detik
Langkah 5 – Posisi Akhir:
- Pasien diminta mempertahankan kepala tetap tegak dan menghindari membungkuk atau berbaring selama beberapa menit
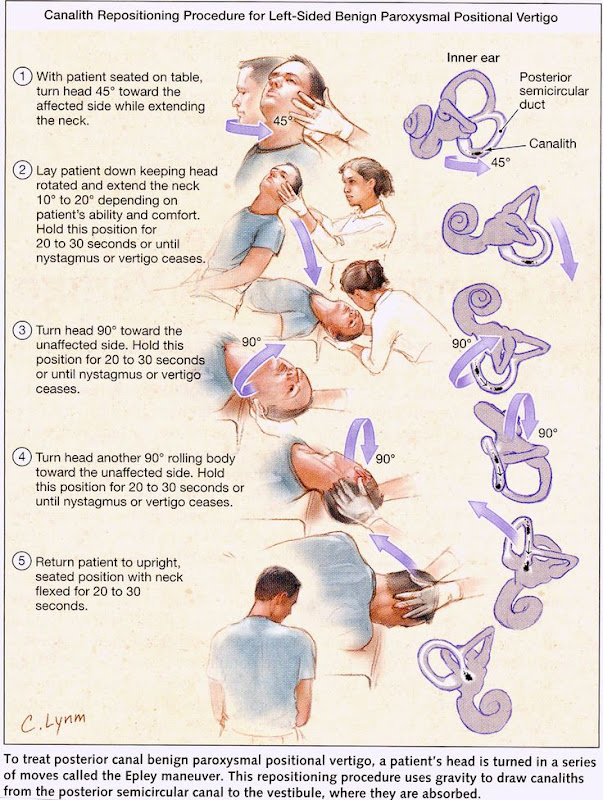
Seluruh prosedur memakan waktu sekitar 2-3 menit. Sangat penting untuk memberitahu pasien bahwa mereka mungkin akan merasakan vertigo selama prosedur, tetapi ini adalah tanda bahwa manuver bekerja dan kristal sedang bergerak.
Modifikasi dan Variasi Manuver Epley
Modifikasi Shigeno
Pada tahun 2023, Shigeno memperkenalkan modifikasi manuver Epley untuk mencegah krisis postural yang jarang namun mengkhawatirkan, yaitu sensasi jatuh yang intens dengan retropulsi yang diucapkan yang menyerupai “krisis Tumarkin.” Modifikasi ini melibatkan:
- Mempertahankan kepala dalam posisi tertentu yang lebih lama
- Menambahkan langkah transisi yang lebih lembut antar posisi
Studi pada 200 pasien BPPV kanal posterior menunjukkan bahwa modifikasi Shigeno secara signifikan mengurangi kejadian krisis postural. Dalam kelompok yang menerima manuver tradisional, 12 pasien mengalami krisis postural, sementara tidak ada pasien dalam kelompok manuver dengan modifikasi Shigeno yang melaporkan kejadian tersebut. Modifikasi ini sangat direkomendasikan terutama untuk pasien lansia atau pasien dengan komorbiditas.
Manuver untuk Kanal Horizontal
Untuk BPPV kanal horizontal, manuver yang berbeda digunakan:
- Manuver Barbecue/Lempert: Untuk kanalolitiasis geotropik kanal horizontal
- Manuver Gufoni: Untuk kupulolitiasis kanal horizontal (apogeotropik)
- Manuver Zuma: Variasi untuk kanal horizontal
Manuver untuk Kanal Anterior
BPPV kanal anterior sangat jarang (1-2% kasus), tetapi dapat diterapi dengan:
- Manuver Yacovino: Dirancang khusus untuk kanal anterior
- Studi simulasi terbaru menggunakan rekonstruksi mikro-CT telah mengoptimalkan manuver Yacovino, menunjukkan bahwa modifikasi dengan fleksi kepala 50° pada langkah awal dan interval istirahat 30 detik per langkah dapat meningkatkan migrasi otokonia secara signifikan
Pertimbangan Teknis
Waktu Mempertahankan Posisi: Meskipun tradisional direkomendasikan 20-30 detik per posisi, penelitian terbaru menunjukkan bahwa waktu istirahat yang lebih lama (misalnya, 30-60 detik) dapat meningkatkan perpindahan partikel yang lebih kecil tanpa mengurangi keamanan prosedur.
Kecepatan Transisi: Perpindahan antar posisi harus dilakukan dengan mulus namun cukup cepat untuk memanfaatkan inersia dalam memindahkan otokonia.
Pengawasan Nistagmus: Idealnya, nistagmus harus diamati selama prosedur menggunakan kacamata Frenzel atau videonistagmografi untuk memastikan bahwa otokonia sedang bergerak. Namun, ketiadaan peralatan ini tidak menghalangi dilakukannya manuver.
Efektivitas Manuver Epley: Bukti Ilmiah
Tingkat Keberhasilan
Manuver Epley telah dievaluasi secara ekstensif melalui uji klinis acak terkontrol dan tinjauan sistematis. Bukti ilmiah secara konsisten menunjukkan efektivitas tinggi dari manuver ini.
Berdasarkan pedoman klinis dari AAO-HNS yang diperbarui pada tahun 2017, manuver Epley (CRP) sangat direkomendasikan sebagai terapi aman dan efektif untuk BPPV kanal posterior. Rekomendasi ini berdasarkan pada berbagai uji klinis acak terkontrol yang berkualitas tinggi.
Sebuah studi observasional prospektif pada 115 pasien BPPV yang diterapi dengan manuver Epley melaporkan tingkat keberhasilan yang mengesankan:
- Resolusi gejala pada kunjungan pertama: Pasien yang diterapi dengan manuver Epley mengalami pemulihan lebih cepat dibandingkan mereka yang hanya diterapi dengan obat supresan vestibular
- Kunjungan ulang yang lebih sedikit: Pasien yang menerima manuver Epley memerlukan kunjungan ulang yang lebih sedikit dibandingkan mereka yang hanya diterapi dengan medikasi
Studi yang lebih baru melaporkan variasi tingkat keberhasilan tergantung pada berbagai faktor:
Konversi Tes Dix-Hallpike: Dalam sebuah uji klinis acak yang membandingkan manuver Epley mandiri (self-Epley maneuver) dengan latihan Brandt-Daroff di rumah:
- Tingkat konversi dari tes Dix-Hallpike positif menjadi negatif pada 1 bulan: 92% (kelompok Epley mandiri) dan 84% (kelompok Brandt-Daroff)
- Meskipun tidak ada perbedaan signifikan dalam resolusi vertigo lengkap (40% pada 1 bulan dan 48% pada 6 bulan untuk kedua kelompok), terdapat pengurangan signifikan dalam intensitas vertigo dan skor Dizziness Handicap Inventory (DHI)
Tingkat Kesembuhan Awal: Sebuah studi retrospektif membandingkan efektivitas berbagai manuver repositioning:
- Manuver Epley: Tingkat resolusi 88,9% dengan tingkat kekambuhan 11,1%
- Manuver Semont: Tingkat resolusi 75% dengan tingkat kekambuhan 25%
- Latihan Brandt-Daroff: Tingkat resolusi 50% dengan tingkat kekambuhan 40%
Data ini menunjukkan bahwa manuver Epley memiliki tingkat keberhasilan tertinggi di antara berbagai teknik repositioning.
Dampak terhadap Keseimbangan dan Risiko Jatuh
Studi menggunakan computerized dynamic posturography (CDP) menunjukkan bahwa manuver Epley tidak hanya menghilangkan vertigo tetapi juga secara objektif meningkatkan keseimbangan:
Peningkatan Nilai Sensory Organization Test (SOT):
- Nilai SOT somatosensori, visual, dan vestibular dalam arah antero-posterior dan medio-lateral meningkat secara signifikan setelah manuver Epley (p = 0,003, p < 0,001, p = 0,001 untuk antero-posterior; p = 0,022, p = 0,001, p < 0,001 untuk medio-lateral)
Penurunan Risiko Jatuh:
- Perbedaan signifikan secara statistik ditemukan antara hasil fall test sebelum dan sesudah aplikasi manuver Epley (p < 0,05)
- Mengingat tingginya risiko jatuh pada populasi pasien BPPV, terutama lansia, terapi prompt dengan manuver Epley sangat direkomendasikan
Evaluasi Fungsi Utricular
Penelitian menggunakan tes video Ocular Counter-Roll (vOCR) telah memberikan bukti objektif tentang disfungsi utricular pada BPPV dan pemulihan fungsi setelah manuver Epley:
- Sebelum terapi: Nilai vOCR pada sisi yang terkena secara signifikan lebih rendah dibandingkan sisi yang tidak terkena dan kelompok kontrol
- Setelah terapi: Terjadi peningkatan yang nyata dalam respons vOCR. Nilai vOCR rata-rata meningkat dari 3,77° menjadi 6,00°, dan rasio asimetri menurun dari 25,80% menjadi 2,84%
Temuan ini menunjukkan bahwa manuver Epley tidak hanya memindahkan otokonia tetapi juga berkontribusi pada pemulihan fungsi vestibular normal.
Dampak terhadap Kesehatan Mental
BPPV sering dikaitkan dengan kecemasan dan depresi yang signifikan. Studi menunjukkan bahwa terapi repositioning, termasuk manuver Epley, dapat meningkatkan gejala depresi dan kecemasan:
- Terapi repositioning secara signifikan meningkatkan gejala depresi dan kecemasan pada semua pasien BPPV kanal posterior
- Peningkatan gejala depresi lebih menonjol pada kelompok dengan kualitas tidur yang buruk
Ini menekankan pentingnya tidak hanya mengobati gejala fisik BPPV tetapi juga memperhatikan dampak psikososialnya.
Analisis Biaya-Efektivitas
Manuver Epley adalah terapi yang sangat cost-effective (hemat biaya). Studi menunjukkan bahwa:
- Tidak memerlukan peralatan khusus atau medikasi mahal
- Dapat dilakukan di setting pelayanan primer
- Mengurangi kebutuhan untuk pencitraan yang mahal
- Mengurangi kunjungan berulang
- Mengurangi biaya terkait ketidakhadiran kerja dan aktivitas terbatas
Dibandingkan dengan pendekatan “wait and see” atau terapi medikamentosa saja, manuver Epley terbukti lebih efektif dalam mengurangi biaya total perawatan BPPV.
Perbandingan dengan Terapi Lain
Manuver Semont
Manuver Semont (juga dikenal sebagai liberatory maneuver) adalah alternatif lain untuk terapi BPPV kanal posterior. Manuver ini melibatkan gerakan kepala dan tubuh yang lebih cepat dan vigorous dibandingkan manuver Epley.
Perbandingan Efektivitas:
- Beberapa studi menunjukkan efektivitas yang sebanding antara manuver Epley dan Semont
- Studi retrospektif terbaru menunjukkan tingkat resolusi manuver Epley (88,9%) lebih tinggi dari manuver Semont (75%)
- Tingkat kekambuhan manuver Epley (11,1%) lebih rendah dari manuver Semont (25%)
Pertimbangan Klinis:
- Manuver Semont mungkin lebih sulit dilakukan pada pasien lansia atau pasien dengan keterbatasan mobilitas
- Manuver Epley umumnya lebih dapat ditoleransi karena gerakan yang lebih lembut
- Kedua manuver dapat efektif, dan pilihan dapat disesuaikan dengan preferensi klinisi dan kondisi pasien
Latihan Brandt-Daroff
Latihan Brandt-Daroff adalah serangkaian latihan yang dapat dilakukan pasien secara mandiri di rumah. Latihan ini melibatkan gerakan berulang dari posisi duduk ke berbaring miring ke kanan dan kiri.
Perbandingan Efektivitas:
- Studi uji klinis acak menunjukkan bahwa baik manuver Epley mandiri maupun latihan Brandt-Daroff efektif untuk mengobati BPPV kanal posterior
- Meskipun tidak ada perbedaan signifikan dalam resolusi vertigo lengkap, keduanya menunjukkan pengurangan signifikan dalam intensitas vertigo dan dampaknya terhadap kehidupan sehari-hari
- Studi retrospektif menunjukkan latihan Brandt-Daroff memiliki tingkat keberhasilan terendah (50%) dan tingkat kekambuhan tertinggi (40%) dibandingkan manuver Epley dan Semont
Keuntungan Latihan Brandt-Daroff:
- Dapat dilakukan secara mandiri tanpa bantuan
- Berguna sebagai terapi pemeliharaan atau untuk kasus yang resisten terhadap manuver repositioning tunggal
Kerugian:
- Memerlukan komitmen pasien untuk melakukan latihan secara teratur
- Efektivitas mungkin lebih rendah dibandingkan manuver Epley yang dilakukan oleh tenaga kesehatan terlatih
Terapi Medikamentosa
Penggunaan obat supresan vestibular (seperti meklizin, betahistin, atau dimenhydrinate) untuk BPPV telah lama diperdebatkan.
Pedoman Terkini: Pedoman klinis AAO-HNS dan berbagai konsensus ahli tidak merekomendasikan penggunaan rutin obat supresan vestibular untuk BPPV, karena:
- BPPV adalah gangguan mekanis yang memerlukan koreksi mekanis
- Tidak ada bukti bahwa obat-obatan mempercepat resolusi BPPV
- Obat supresan vestibular dapat memperlambat kompensasi vestibular
- Efek samping (sedasi, pusing) dapat mengganggu aktivitas sehari-hari
Penggunaan Terbatas: Obat antiemetik (anti-mual) dapat dipertimbangkan untuk pasien dengan mual yang sangat berat, tetapi hanya sebagai terapi simtomatik sementara, bukan sebagai terapi definitif.
Observasi (“Wait and See”)
Beberapa kasus BPPV dapat mengalami resolusi spontan tanpa terapi. Namun, pendekatan observasi memiliki beberapa kerugian:
Waktu Resolusi: Median durasi episode BPPV tanpa terapi adalah sekitar 2 minggu, meskipun beberapa kasus dapat berlangsung lebih lama (berminggu-minggu hingga berbulan-bulan)
Dampak Kualitas Hidup: Selama periode observasi, pasien terus mengalami gejala yang mengganggu aktivitas sehari-hari, meningkatkan risiko jatuh, dan memengaruhi kualitas hidup
Komplikasi: Periode gejala yang lebih lama dapat meningkatkan risiko komplikasi seperti jatuh, fraktur, kecemasan, dan depresi
Rekomendasi: Pendekatan observasi mungkin dipertimbangkan hanya pada kasus yang sangat ringan dengan dampak minimal terhadap aktivitas, tetapi manuver Epley tetap menjadi pilihan terapi yang lebih disukai karena efektivitas dan keamanannya.
Pertimbangan Klinis dan Keamanan Manuver Epley
Kontraindikasi
Manuver Epley umumnya aman, tetapi ada beberapa kondisi yang memerlukan perhatian khusus atau merupakan kontraindikasi relatif:
Kontraindikasi Absolut:
- Fraktur servikal yang tidak stabil
- Stenosis arteri vertebral yang berat dengan riwayat gejala neurologis saat rotasi leher
- Retinal detachment atau kondisi oftalmologis akut
- Herniasi diskus servical yang berat dengan mielopati
Kontraindikasi Relatif:
- Osteoporosis servical yang berat
- Artritis servical yang berat dengan rentang gerak yang sangat terbatas
- Penyakit arteri karotis atau vertebrobasilar yang signifikan
- Gangguan koagulasi atau penggunaan antikoagulan dosis tinggi (risiko perdarahan dengan mobilisasi yang vigorous)
Pertimbangan Khusus:
- Pada pasien dengan gangguan mobilitas atau keseimbangan yang signifikan, manuver mungkin perlu dilakukan dengan bantuan tambahan atau modifikasi teknik
- Pada pasien dengan obesitas morbid, posisi tertentu mungkin sulit dicapai, memerlukan modifikasi atau bantuan lebih banyak
Efek Samping dan Komplikasi
Manuver Epley umumnya ditoleransi dengan baik, tetapi beberapa efek samping dapat terjadi:
Efek Samping Umum:
- Vertigo selama prosedur: Ini adalah efek yang diharapkan dan sebenarnya menunjukkan bahwa otokonia sedang bergerak. Pasien harus diberitahu sebelumnya bahwa mereka mungkin merasakan vertigo intens selama prosedur
- Mual dan kadang muntah: Terjadi pada sekitar 10-20% pasien selama atau segera setelah prosedur
- Pusing kepala ringan (light-headedness) sementara: Dapat berlangsung beberapa menit hingga beberapa jam setelah prosedur
Komplikasi Jarang:
- Krisis Postural: Sensasi jatuh yang intens dengan retropulsi yang diucapkan, menyerupai “krisis Tumarkin.” Kejadian ini jarang tetapi dapat mengkhawatirkan, terutama pada pasien lansia. Modifikasi Shigeno telah terbukti mengurangi kejadian ini secara signifikan
- Canal Conversion: Perpindahan otokonia dari satu kanal ke kanal lain. Dilaporkan terjadi pada sekitar 1-2% kasus
- Eksaserbasi gejala sementara: Beberapa pasien dapat mengalami peningkatan gejala sementara sebelum membaik
Laporan Cedera: Laporan bahaya atau cedera pasien akibat manuver Epley sangat jarang. Sebagian besar efek samping bersifat sementara dan dapat dikelola.
Faktor yang Mempengaruhi Keberhasilan
Beberapa faktor dapat mempengaruhi keberhasilan manuver Epley:
Durasi Nistagmus:
- Pasien dengan nistagmus posisional yang berlangsung lebih dari 1 menit (nistagmus persisten) cenderung lebih resisten terhadap terapi repositioning dan mungkin memerlukan lebih banyak sesi
- Dalam analisis regresi multinomial, durasi nistagmus posisional adalah satu-satunya faktor yang secara signifikan terkait dengan jumlah prosedur CRP yang diperlukan (p < 0,001)
Kualitas Tidur:
- Pasien dengan kualitas tidur yang buruk (skor Pittsburgh Sleep Quality Index tinggi) memiliki proporsi kupulolitiasis yang lebih tinggi (60,38% vs. 35,90%)
- Kelompok kualitas tidur buruk memiliki durasi median nistagmus upbeating yang lebih lama selama tes Dix-Hallpike (63,50 detik vs. 26,80 detik)
- Tingkat kesembuhan pada repositioning awal lebih rendah pada kelompok kualitas tidur buruk (9,43% vs. 56,41%)
- Gangguan tidur dapat dikaitkan dengan resistensi terapi dan gejala residual yang terutama memengaruhi fungsi sosial
Tingkat Aktivitas Fisik:
- Tidak ada hubungan signifikan antara jumlah manuver yang diperlukan dan skor aktivitas fisik jangka pendek
- Namun, skor aktivitas fisik jangka panjang (Physical Activity Habit Assessment Questionnaire) secara signifikan lebih rendah pada pasien yang memerlukan beberapa manuver
- Inaktivitas fisik jangka panjang dapat menjadi faktor risiko yang dapat dimodifikasi untuk meningkatkan respons terapi
Penyebab Sekunder:
- BPPV sekunder akibat neuritis vestibular cenderung memerlukan lebih banyak prosedur repositioning dan memiliki tingkat kekambuhan yang lebih tinggi
- BPPV pascatrauma mungkin juga memiliki karakteristik yang berbeda dalam respons terhadap terapi
Subtipe BPPV:
- Varian BPPV kanal posterior yang kurang umum (seperti varian apogeotropik, varian Scocco, dan varian Yetiser) dapat lebih resisten terhadap manuver repositioning standar
- Studi menunjukkan bahwa varian Scocco memerlukan jumlah manuver liberatori yang secara signifikan lebih banyak dibandingkan BPPV kanal posterior klasik (p < 0,05)
Multi-Canal BPPV:
- Keterlibatan beberapa kanal (BPPV multi-kanal atau tri-kanal) menghadirkan tantangan diagnostik dan terapeutik yang lebih kompleks
- Memerlukan pendekatan sekuensial dengan manuver yang disesuaikan untuk setiap kanal yang terlibat
- Resolusi lengkap mungkin memerlukan beberapa sesi terapi
Restriksi Pascaprosedur: Perlu atau Tidak?
Secara tradisional, pasien yang menjalani manuver Epley sering diberikan instruksi restriksi postural pascaprosedur, seperti:
- Tidur dengan kepala ditinggikan 30-45° selama 1-2 malam
- Menghindari berbaring pada sisi yang terkena selama beberapa hari
- Menghindari membungkuk atau menundukkan kepala
Namun, pedoman klinis terbaru dari AAO-HNS membuat rekomendasi kuat untuk tidak memberikan restriksi postural pascaprosedur setelah CRP untuk BPPV kanal posterior. Rekomendasi ini berdasarkan pada:
- Tinjauan sistematis Cochrane dan berbagai uji klinis acak menunjukkan tidak ada manfaat tambahan dari restriksi postural dalam meningkatkan tingkat kesembuhan atau mengurangi kekambuhan
- Restriksi postural dapat mengurangi kepatuhan pasien dan kenyamanan tanpa memberikan manfaat klinis
- Menghilangkan restriksi postural dapat meningkatkan kualitas hidup pasien segera setelah terapi
Oleh karena itu, pasien dapat kembali ke aktivitas normal segera setelah manuver Epley, dengan hanya menghindari posisi yang memicu gejala berat selama 24-48 jam pertama sebagai tindakan kehati-hatian.
Kapan Harus Mengulangi Manuver atau Merujuk
Penilaian Ulang:
- Pedoman AAO-HNS merekomendasikan untuk menilai ulang pasien dalam waktu 1 bulan setelah periode awal observasi atau terapi untuk mendokumentasikan resolusi atau persistensi gejala
- Jika gejala persisten, tes provokasi posisional harus diulang untuk mengkonfirmasi BPPV yang belum teratasi atau untuk mengidentifikasi canal conversion
Indikasi Mengulangi Manuver:
- Tes Dix-Hallpike atau supine roll test masih positif setelah manuver pertama
- Gejala vertigo posisional masih ada
- Biasanya, 1-3 sesi manuver sudah cukup untuk sebagian besar kasus
Indikasi Rujukan ke Spesialis:
- Gejala persisten setelah 3-4 sesi manuver repositioning
- Kecurigaan terhadap penyebab sentral (gejala neurologis fokal, nistagmus yang tidak khas)
- BPPV multi-kanal yang kompleks atau varian yang jarang
- Pasien dengan gangguan mobilitas atau keseimbangan yang signifikan yang memerlukan rehabilitasi vestibular komprehensif
- Pasien dengan komorbiditas yang memerlukan pendekatan multidisiplin
Prognosis dan Manajemen Kekambuhan
Prognosis Jangka Pendek
Dengan terapi manuver Epley yang tepat, prognosis jangka pendek BPPV sangat baik:
- Tingkat Resolusi: Mayoritas pasien (70-90%) mengalami resolusi gejala setelah 1-3 sesi manuver Epley
- Waktu Pemulihan: Banyak pasien merasakan perbaikan segera atau dalam beberapa hari setelah manuver
- Kualitas Hidup: Studi menunjukkan peningkatan signifikan dalam skor kualitas hidup dan penurunan Dizziness Handicap Inventory setelah terapi yang berhasil
Gejala Residual
Meskipun vertigo posisional akut teratasi, beberapa pasien (sekitar 30-60%) dapat mengalami gejala residual:
- Jenis Gejala Residual:
- Pusing kepala non-spesifik (non-specific dizziness)
- Ketidakseimbangan ringan
- Intoleransi gerakan kepala cepat
- Sensasi “melayang” (light-headedness)
- Durasi: Gejala residual biasanya berlangsung beberapa hari hingga beberapa minggu dan secara bertahap membaik
- Manajemen: Rehabilitasi vestibular dengan latihan adaptasi dan habituasi dapat membantu mempercepat pemulihan gejala residual
Tingkat Kekambuhan
Kekambuhan adalah tantangan umum dalam manajemen BPPV:
Tingkat Kekambuhan:
- Studi jangka panjang menunjukkan tingkat kekambuhan BPPV berkisar antara 15-50% dalam 5 tahun pertama setelah terapi
- Studi retrospektif melaporkan tingkat kekambuhan setelah manuver Epley sekitar 11,1%, dibandingkan dengan 25% setelah manuver Semont dan 40% setelah latihan Brandt-Daroff
- Kekambuhan lebih sering terjadi dalam tahun pertama setelah episode awal
Faktor Risiko Kekambuhan:
- Jenis kelamin perempuan (wanita memiliki risiko kekambuhan lebih tinggi)
- Usia lanjut
- Osteoporosis dan defisiensi vitamin D
- BPPV sekunder (terutama pascatrauma atau pasca-neuritis vestibular)
- Kualitas tidur yang buruk
- Migrain
Manajemen Kekambuhan:
- Episode kekambuhan biasanya merespons baik terhadap pengulangan manuver Epley
- Beberapa pasien dapat diajarkan untuk melakukan manuver Epley mandiri (self-Epley maneuver) di rumah untuk mengelola episode kekambuhan
- Latihan Brandt-Daroff dapat digunakan sebagai terapi pemeliharaan untuk mengurangi risiko kekambuhan pada pasien dengan kekambuhan berulang
Pencegahan Kekambuhan
Beberapa strategi telah dievaluasi untuk mencegah kekambuhan BPPV:
Suplementasi Vitamin D:
- Beberapa studi menunjukkan bahwa suplementasi vitamin D pada pasien BPPV dengan defisiensi vitamin D dapat mengurangi tingkat kekambuhan
- Pedoman terkini merekomendasikan pemeriksaan kadar vitamin D serum pada pasien BPPV, terutama mereka dengan kekambuhan berulang atau faktor risiko osteoporosis
- Suplementasi dapat dipertimbangkan pada pasien dengan kadar vitamin D subnormal, meskipun manfaatnya masih diperdebatkan
Modifikasi Gaya Hidup:
- Aktivitas fisik teratur dapat membantu menjaga kesehatan vestibular dan menurunkan risiko kekambuhan
- Manajemen kondisi komorbid (hipertensi, diabetes, hipotiroidisme) dapat membantu mengurangi risiko
- Hidrasi yang adekuat
- Kualitas tidur yang baik
Latihan Vestibular Pemeliharaan:
- Beberapa ahli merekomendasikan latihan vestibular reguler (seperti modifikasi latihan Brandt-Daroff) untuk pasien dengan kekambuhan berulang
- Latihan ini dapat membantu menjaga kompensasi vestibular dan mengurangi sensitivitas terhadap gerakan kepala
Transisi ke Persistent Postural-Perceptual Dizziness (PPPD)
BPPV adalah salah satu pemicu yang paling umum untuk Persistent Postural-Perceptual Dizziness (PPPD), suatu gangguan vestibular fungsional kronis. Studi neuroimaging fungsional terbaru telah mengidentifikasi fitur neuroimaging yang dapat memprediksi transisi dari BPPV ke PPPD:
Faktor Prediktif:
- Maladaptasi fungsi otak mungkin menjadi salah satu patofisiologi PPPD
- Model pembelajaran mesin menggunakan fitur neuroimaging fungsional resting-state dapat memprediksi PPPD setelah BPPV dengan akurasi tinggi (AUC 0,93)
- Fitur yang paling berpengaruh termasuk konektivitas fungsional antara vermis 3 dan gyrus frontalis superior, degree centrality di cerebellum 7b kiri, dan konektivitas fungsional antara gyrus Heschl kiri dan kaudat kanan
Implikasi Klinis:
- Deteksi dini PPPD dapat memungkinkan intervensi yang lebih tepat waktu
- Pasien dengan risiko tinggi mungkin memerlukan pendekatan manajemen yang lebih komprehensif, termasuk terapi kognitif-perilaku dan rehabilitasi vestibular khusus
Implementasi di Pelayanan Kesehatan Primer
Meskipun BPPV sangat umum dan terapi dengan manuver Epley sangat efektif, masih terdapat kesenjangan besar dalam diagnosis dan terapi di tingkat pelayanan kesehatan primer. Beberapa kendala yang dihadapi adalah:
Tantangan dalam Diagnosis dan Terapi BPPV
Underdiagnosis dan Misdiagnosis:
- Studi populasi menunjukkan bahwa hanya 8% pasien BPPV yang menerima terapi efektif
- Di setting pelayanan primer, tingkat pengenalan BPPV masih rendah
- Banyak kasus BPPV didiagnosis sebagai “vertigo” non-spesifik atau dikaitkan dengan kondisi lain (tekanan darah rendah, anemia, dll.)
Keterbatasan Pengetahuan dan Keterampilan:
- Survei di Mesir menunjukkan bahwa meskipun 85% fisioterapis percaya bahwa mereka dapat mempraktikkan rehabilitasi vestibular, hampir 40% yang melaporkan mempraktikkan rehabilitasi vestibular tidak menggunakan atau tidak menyadari tes dan terapi khas untuk BPPV
- 73,3% tidak menggunakan atau tidak menyadari tes Dix-Hallpike
- 53,3% tidak menggunakan atau tidak menyadari manuver Epley
- Situasi serupa mungkin terjadi di Indonesia dan negara berkembang lainnya
Penggunaan Berlebihan Pencitraan dan Medikasi:
- Banyak pasien BPPV menjalani CT scan atau MRI kepala yang tidak perlu
- Penggunaan obat supresan vestibular yang berlebihan, meskipun tidak efektif untuk BPPV
- Ini meningkatkan biaya perawatan tanpa memberikan manfaat klinis
Strategi Peningkatan Implementasi
Untuk mengatasi tantangan ini, beberapa strategi dapat diimplementasikan:
Pendidikan dan Pelatihan Tenaga Kesehatan:
- Program pelatihan terstruktur tentang diagnosis dan manajemen BPPV untuk dokter layanan primer, fisioterapis, dan perawat
- Simulasi dan praktik langsung manuver diagnostik dan terapeutik
- Pelatihan berbasis kasus untuk meningkatkan kemampuan diagnosis banding
- Penggunaan teknologi web dan video untuk demonstrasi teknik
Algoritma Klinis dan Panduan Praktis:
- Implementasi algoritma sederhana seperti ATTEST atau STANDING untuk evaluasi vertigo akut
- Pengembangan panduan praktis lokal yang disesuaikan dengan konteks Indonesia
- Checklist untuk memastikan langkah-langkah diagnosis dan terapi yang tepat
Teknologi dan Inovasi:
- Aplikasi smartphone yang dapat membantu skrining dan monitoring gejala BPPV
- Video tutorial untuk manuver Epley yang dapat diakses oleh tenaga kesehatan dan pasien
- Telemedicine untuk konsultasi dengan ahli vestibular di daerah dengan akses terbatas
Kampanye Kesadaran Publik:
- Edukasi masyarakat tentang gejala BPPV dan tersedianya terapi efektif
- Informasi bahwa BPPV dapat diobati tanpa obat-obatan atau operasi
- Mengurangi stigma dan ketakutan terkait vertigo
Sistem Rujukan yang Efektif:
- Jalur rujukan yang jelas antara pelayanan primer dan spesialis
- Kriteria rujukan yang jelas (misalnya, BPPV yang resisten terhadap terapi, kecurigaan penyebab sentral)
- Feedback loop untuk meningkatkan keterampilan di pelayanan primer
Uji Coba Implementasi:
- Proyek DIZZTINCT-2 (DIZZiness treatment through implementation and clinical strategy Tactics-2) adalah contoh uji klinis yang mengevaluasi strategi implementasi berbasis sistem kesehatan untuk meningkatkan perawatan pasien dengan vertigo akut di ruang gawat darurat
- Intervensi meliputi edukasi dokter, materi pasien, dan penggunaan algoritma klinis
- Pendekatan serupa dapat diadaptasi untuk setting pelayanan primer di Indonesia
Rekomendasi untuk Kemenkes dan Organisasi Profesi
Kebijakan dan Regulasi:
- Memasukkan BPPV dalam pedoman pelayanan kesehatan primer
- Menetapkan standar kompetensi untuk diagnosis dan terapi BPPV di pelayanan primer
- Mengintegrasikan pelatihan BPPV dalam kurikulum pendidikan kedokteran dan keperawatan
Program Pelatihan Nasional:
- Menyelenggarakan workshop dan pelatihan nasional tentang manajemen BPPV
- Sertifikasi bagi tenaga kesehatan yang telah terlatih
- Penyediaan materi pelatihan standar dalam bahasa Indonesia
Monitoring dan Evaluasi:
- Mengembangkan indikator kualitas untuk diagnosis dan terapi BPPV
- Audit klinis berkala untuk menilai kepatuhan terhadap pedoman
- Penelitian lokal tentang epidemiologi BPPV dan efektivitas implementasi intervensi
Edukasi Pasien: Kunci Keberhasilan Terapi
Edukasi pasien adalah komponen penting dalam manajemen BPPV yang berhasil. Pedoman klinis AAO-HNS merekomendasikan bahwa klinisi harus mendidik pasien tentang:
Informasi yang Harus Disampaikan
Tentang BPPV:
- BPPV adalah gangguan mekanis pada telinga dalam yang sangat umum
- Bukan merupakan kondisi yang mengancam jiwa atau tanda penyakit serius
- Dapat diterapi secara efektif dengan manuver repositioning sederhana
- Tidak memerlukan obat-obatan atau pembedahan dalam sebagian besar kasus
Tentang Manuver Epley:
- Cara kerja manuver: memindahkan kristal kalsium yang terlepas kembali ke tempatnya
- Apa yang diharapkan selama prosedur: vertigo sementara adalah normal
- Tidak ada batasan aktivitas setelah prosedur (menghilangkan kesalahpahaman tentang restriksi postural)
- Kemungkinan perlu pengulangan jika gejala tidak sepenuhnya hilang
Tentang Prognosis:
- Tingkat keberhasilan yang tinggi (70-90% dengan 1-3 sesi)
- Kemungkinan gejala residual ringan yang akan membaik secara bertahap
- Risiko kekambuhan dan pentingnya kembali untuk terapi jika gejala muncul kembali
- Strategi pencegahan (aktivitas fisik, vitamin D, dll.)
Keamanan dan Pencegahan Jatuh:
- BPPV meningkatkan risiko jatuh, terutama pada lansia
- Pentingnya berhati-hati saat bangun dari tempat tidur atau mengubah posisi kepala dengan cepat
- Modifikasi lingkungan rumah untuk mengurangi risiko jatuh (penerangan yang baik, pegangan di kamar mandi, menghilangkan karpet licin)
- Penggunaan alat bantu jalan jika diperlukan
Materi Edukasi
Format:
- Brosur atau leaflet tertulis dalam bahasa yang mudah dipahami
- Video demonstrasi manuver Epley dan latihan vestibular
- Diagram atau ilustrasi yang menjelaskan anatomi telinga dalam dan patofisiologi BPPV
- Website atau aplikasi mobile dengan informasi dan sumber daya
Bahasa dan Tingkat Kesulitan:
- Hindari jargon medis yang kompleks
- Gunakan analogi dan metafora yang mudah dipahami (misalnya, “kristal kecil seperti pasir yang terlepas”)
- Sesuaikan dengan tingkat pendidikan dan bahasa pasien
- Sediakan materi dalam bahasa Indonesia dan bahasa daerah jika memungkinkan
Shared Decision Making
Pendekatan shared decision making (pengambilan keputusan bersama) penting dalam manajemen BPPV:
- Diskusikan Pilihan Terapi: Jelaskan berbagai pilihan (manuver Epley di klinik, manuver mandiri di rumah, latihan Brandt-Daroff, observasi)
- Jelaskan Manfaat dan Risiko: Bantu pasien memahami manfaat dan risiko relatif dari setiap pilihan
- Pertimbangkan Preferensi Pasien: Beberapa pasien mungkin lebih suka terapi di klinik, sementara yang lain mungkin lebih suka pendekatan mandiri
- Rencana Tindak Lanjut: Diskusikan kapan harus kembali untuk evaluasi atau terapi tambahan
Manuver Epley Mandiri
Untuk beberapa pasien, terutama mereka yang mengalami kekambuhan berulang atau memiliki akses terbatas ke fasilitas kesehatan, manuver Epley mandiri (self-Epley maneuver) dapat menjadi pilihan:
Keuntungan:
- Dapat dilakukan kapan saja gejala muncul
- Mengurangi kebutuhan untuk kunjungan ke klinik
- Memberdayakan pasien dalam manajemen kondisi mereka
Kerugian:
- Mungkin lebih sulit dilakukan dengan benar tanpa bantuan
- Beberapa pasien mungkin tidak merasa nyaman melakukan sendiri
- Risiko kesalahan teknik yang dapat mengurangi efektivitas
Pelatihan:
- Demonstrasi langsung oleh tenaga kesehatan
- Video tutorial yang dapat ditonton berulang kali
- Instruksi tertulis dengan gambar yang jelas
- Tindak lanjut untuk memastikan teknik yang benar
Studi menunjukkan bahwa manuver Epley mandiri dapat seefektif manuver yang dilakukan oleh tenaga kesehatan untuk beberapa pasien, meskipun mungkin memerlukan pengulangan lebih sering.
Kesimpulan
Benign Paroxysmal Positional Vertigo (BPPV) adalah gangguan vestibular yang paling umum menyebabkan vertigo, dengan prevalensi seumur hidup sekitar 2,4% dan dampak signifikan terhadap kualitas hidup, risiko jatuh, dan kesehatan mental. Meskipun sangat umum, BPPV masih sering tidak terdiagnosis atau salah didiagnosis, terutama di pelayanan kesehatan primer dan di negara berkembang seperti Indonesia.
Manuver Epley, atau canalith repositioning procedure (CRP), telah terbukti menjadi terapi yang sangat efektif, aman, dan hemat biaya untuk BPPV kanal posterior. Bukti ilmiah yang kuat dari berbagai uji klinis acak terkontrol dan tinjauan sistematis menunjukkan tingkat keberhasilan 70-90% setelah 1-3 sesi manuver. Manuver Epley tidak hanya menghilangkan vertigo posisional tetapi juga secara objektif meningkatkan keseimbangan, mengurangi risiko jatuh, dan meningkatkan kualitas hidup pasien.
Beberapa poin penting yang perlu diingat:
- Diagnosis Klinis: BPPV dapat didiagnosis secara akurat melalui anamnesis yang teliti dan tes provokasi posisional (manuver Dix-Hallpike untuk kanal posterior, supine roll test untuk kanal horizontal). Pencitraan umumnya tidak diperlukan kecuali ada kecurigaan penyebab sentral.
- Efektivitas Manuver Epley: Manuver Epley memiliki tingkat keberhasilan tertinggi di antara berbagai terapi repositioning, dengan tingkat kekambuhan yang lebih rendah dibandingkan manuver lain atau latihan vestibular.
- Tidak Perlu Restriksi Postural: Pedoman klinis terbaru merekomendasikan untuk tidak memberikan restriksi postural pascaprosedur, karena tidak ada manfaat tambahan yang terbukti.
- Tidak Perlu Obat-obatan: Obat supresan vestibular tidak direkomendasikan untuk BPPV, karena tidak mempercepat resolusi dan dapat memperlambat kompensasi vestibular.
- Keamanan: Manuver Epley umumnya aman dengan efek samping minimal. Modifikasi teknik (seperti modifikasi Shigeno) dapat lebih meningkatkan keamanan dan kenyamanan pasien.
- Edukasi Pasien: Edukasi pasien yang komprehensif tentang BPPV, terapi, dan prognosis adalah kunci keberhasilan manajemen jangka panjang.
- Implementasi di Pelayanan Primer: Peningkatan pengetahuan dan keterampilan tenaga kesehatan di pelayanan primer, pengembangan algoritma klinis, dan kampanye kesadaran publik dapat meningkatkan diagnosis dan terapi BPPV yang tepat.
- Manajemen Kekambuhan: Meskipun kekambuhan dapat terjadi pada 15-50% pasien, episode kekambuhan biasanya merespons baik terhadap pengulangan manuver Epley. Beberapa pasien dapat diajarkan untuk melakukan manuver mandiri.
- Pencegahan: Strategi pencegahan seperti aktivitas fisik teratur, suplementasi vitamin D pada pasien dengan defisiensi, dan manajemen kondisi komorbid dapat membantu mengurangi risiko kekambuhan.
- Deteksi Dini PPPD: Pemahaman tentang faktor risiko transisi dari BPPV ke PPPD dapat memungkinkan intervensi dini dan pendekatan manajemen yang lebih komprehensif.
Dengan pemahaman yang lebih baik tentang BPPV, pelatihan yang memadai untuk tenaga kesehatan, dan implementasi pedoman klinis berbasis bukti, kita dapat secara signifikan meningkatkan diagnosis dan manajemen BPPV di Indonesia. Manuver Epley harus menjadi bagian integral dari keterampilan klinis dokter layanan primer, fisioterapis, dan perawat yang menangani pasien dengan keluhan vertigo. Terapi sederhana ini dapat secara dramatis meningkatkan kualitas hidup ribuan pasien BPPV dan mengurangi beban penyakit yang sering diabaikan ini.
Referensi
Arán-Tapia, I., Bastos, G., & Muñuzuri, A. P. (2025). Optimization of the Yacovino maneuver for superior canal BPPV using numerical simulations. Hearing Research, 466, 109374. https://doi.org/10.1016/j.heares.2025.109374
Califano, L., Ertugrul, G., Santopietro, G., Melillo, M. G., Nuti, D., & Martellucci, S. (2025). Shigeno correction technique is effective in reducing postural crises in the treatment of posterior canal benign paroxysmal positional vertigo. European Archives of Oto-Rhino-Laryngology. https://doi.org/10.1007/s00405-025-09893-w
Durmus, K., Bora, A., Sapci, B., Al-Hazzar, M. K., Akti, K., Kekul Sapci, M., & Altuntas, E. E. (2025). Diagnostic utility of smartphone-integrated gait analysis in the assessment of BPPV. Frontiers in Neurology, 16, 1728659. https://doi.org/10.3389/fneur.2025.1728659
Fu, W., Bai, Y., He, F., Lu, Y., Han, J., & Wang, X. (2025). Functional neuroimaging features for predicting the transition from benign paroxysmal positional vertigo to persistent postural-perceptual dizziness. Journal of Vestibular Research, 09574271251407403. https://doi.org/10.1177/09574271251407403
Hanapi, N. H. M., Basri, N. F. H., Rahman, A. R. A., Bakar, M. Z. A., Muhamad, N. A., Mazlan, M., & Yang, C. T. (2025). A randomized controlled trial comparing home-based modified Epley maneuver and Brandt-Daroff exercise for posterior canal benign paroxysmal positional vertigo symptoms. Korean Journal of Family Medicine. https://doi.org/10.4082/kjfm.24.0337
Kim, M. K., Kim, H. J., Choi, J. Y., & Kim, J. S. (2025). Clinical features and outcome predictors in benign paroxysmal positional vertigo and its variant: Perspective in a primary care neurology clinic. Journal of Vestibular Research, 36(1), 57-66. https://doi.org/10.1177/09574271251347261
McConnell, C., Allen, P., & Anson, E. (2025). Patient-Reported Outcomes Measurement Information System (PROMIS) outcomes: Higher odds of adverse mental health when physical function is impaired. Journal of Vestibular Research, 35(6), 320-327. https://doi.org/10.1177/09574271251335958
Men, A. F., & Cırık, A. A. (2025). Rehabilitative monitoring of utricular dysfunction: VOCR findings before and after Epley maneuver in BPPV patients. European Archives of Oto-Rhino-Laryngology, 282(12), 6121-6128. https://doi.org/10.1007/s00405-025-09543-1
Meurer, W. J., Park, S., Nguyen, H., Paz, S. R., Jancis, M. O., Bacerdo, J., Baecker, A. S., Manthena, P., Sangha, N. S., Zheng, C., An, L. C., Fife, T. D., Sharp, A. L., Burke, J. F., & Kerber, K. A. (2025). DIZZiness treatment through implementation and clinical strategy Tactics-2 (DIZZTINCT-2) project—a clinical trial protocol. Trials, 26(1), 378. https://doi.org/10.1186/s13063-025-09055-7
Omron, R., & Edlow, J. (2025). Dizziness. Emergency Medicine Clinics of North America, 44(1), 85-106. https://doi.org/10.1016/j.emc.2025.08.006
Santopietro, G., Armato, E., & Califano, L. (2025). Less common variants of posterior semicircular canal benign paroxysmal positional vertigo: Diagnostic and therapeutic considerations. Journal of Clinical Medicine, 15(1), 282. https://doi.org/10.3390/jcm15010282
Şahin, B. N., & Büyüklü, A. F. (2025). Relationship between post-maneuver benefit and frequency of physical activity in benign paroxysmal positional vertigo. Acta Oto-Laryngologica, 145(12), 1141-1146. https://doi.org/10.1080/00016489.2025.2577832
Vats, A. K., Castellucci, A., Mohamad, A., Kothari, S., & Vats, S. (2025). Management of tri-canal benign paroxysmal positional vertigo using sequential repositioning maneuvers: A case report. Physiotherapy Theory and Practice, 42(1), 232-238. https://doi.org/10.1080/09593985.2025.2558800
Wang, W., Han, R., Zhang, S., Yan, S., Zhang, T., Hao, Y., Li, D., Liu, S., Xie, P., Wang, C., Yang, X., & Gu, P. (2025). Impact of sleep quality on effectiveness of repositioning therapy for patients with posterior canal benign paroxysmal positional vertigo. The Journal of Laryngology and Otology, 139(12), 1181-1189. https://doi.org/10.1017/S0022215125102971
Yılmaz, T., Baran, E., & Dündar, M. A. (2025). The effect of the Epley maneuver on balance and falls in patients with benign paroxysmal positional vertigo. European Archives of Oto-Rhino-Laryngology, 282(12), 6193-6199. https://doi.org/10.1007/s00405-025-09572-w
Zakadan, P. S., & Fortuine, H. A. (2025). Physical therapist beliefs and practice of vestibular rehabilitation in Egypt: A cross-sectional survey study. Disability and Rehabilitation, 47(24), 6332-6336. https://doi.org/10.1080/09638288.2025.2501657
Arabian, R., & Vintimilla, A. (2025). Exploring the association between BPPV, hypothyroidism, and metabolic comorbidities: A retrospective case-control study. Journal of Multimorbidity and Comorbidity, 15, 26335565251371254. https://doi.org/10.1177/26335565251371254
Bhattacharyya, N., Guzzo, S. M., Marill, K. A., & Katz, J. N. (2017). Clinical practice guideline: Benign paroxysmal positional vertigo (update). Otolaryngology–Head and Neck Surgery, 156(3_suppl), S1-S47. https://doi.org/10.1177/0194599816689667
von Brevern, M., Radtke, A., Lezius, F., Feldmann, M., Ziese, T., Lempert, T., & Neuhauser, H. (2007). Epidemiology of benign paroxysmal positional vertigo: A population based study. Journal of Neurology, Neurosurgery & Psychiatry, 78(7), 710-715. https://doi.org/10.1136/jnnp.2006.100420
Kim, J. S., & Zee, D. S. (2014). Benign paroxysmal positional vertigo. New England Journal of Medicine, 370(12), 1138-1147. https://doi.org/10.1056/NEJMcp1309481
Catatan Penafian: Artikel ini disusun untuk tujuan edukasi dan tidak menggantikan konsultasi medis profesional. Jika Anda mengalami gejala vertigo atau gangguan keseimbangan, silakan berkonsultasi dengan dokter atau tenaga kesehatan yang berkompeten untuk diagnosis dan terapi yang tepat.

Tinggalkan komentar