Pada pertengahan 2023, nama Gunungkidul kembali muncul dalam berita kesehatan nasional. Sebanyak 93 warga dilaporkan positif antraks, dengan tiga di antaranya meninggal dunia. Kejadian ini bukan yang pertama — dan kemungkinan besar bukan yang terakhir. Antraks (anthrax) adalah penyakit zoonosis yang sudah lama dikenal dunia, namun di Indonesia justru kerap muncul kembali dalam pola berulang yang sebenarnya dapat dicegah. Artikel ini menyajikan pembaruan menyeluruh mengenai penyebab, gejala, diagnosis, penanganan, hingga situasi terkini antraks di Indonesia.
Apa Itu Antraks?
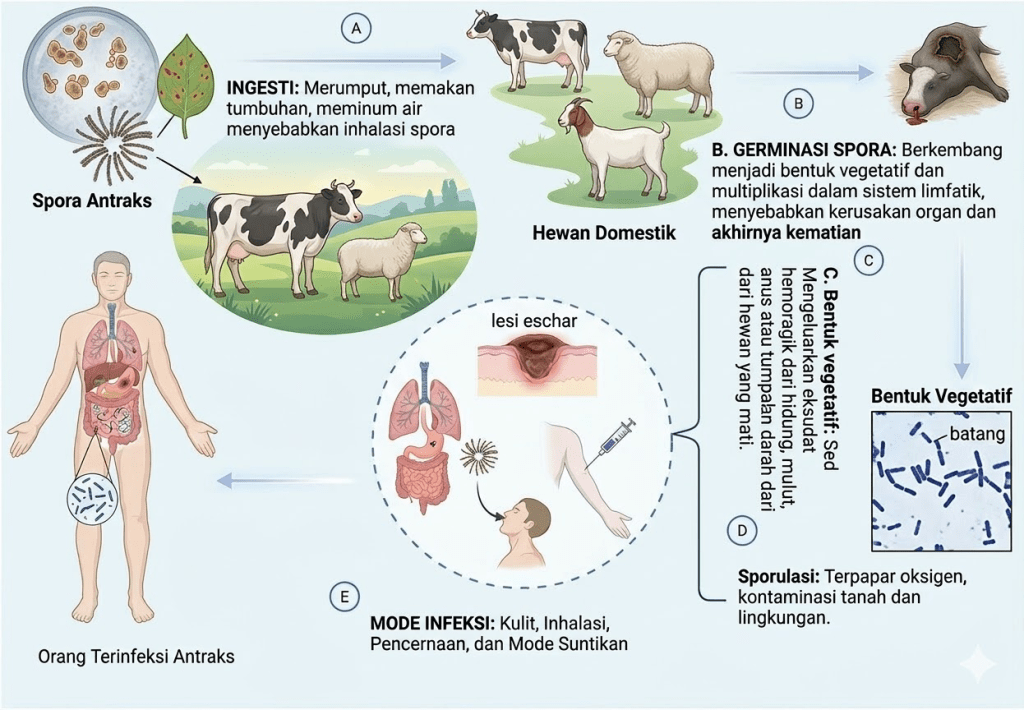
Antraks adalah penyakit infeksi serius yang disebabkan oleh bakteri Bacillus anthracis, yakni bakteri berbentuk batang, berspora, tidak bergerak, dan tergolong bakteri Gram-positif aerobik. Yang membuat bakteri ini sangat berbahaya adalah kemampuannya membentuk spora — struktur dorman yang dapat bertahan di lingkungan (terutama tanah) selama puluhan hingga ratusan tahun.
Berdasarkan tinjauan klinis terbaru yang dipublikasikan di jurnal Diagnostics, antraks termasuk penyakit zoonosis penting yang utamanya menginfeksi herbivora dan secara oportunistik menginfeksi manusia. Infeksi pada manusia terjadi melalui kontak dengan hewan sakit atau mati, produk hewan yang terkontaminasi, paparan langsung terhadap spora di lingkungan, atau spora yang disebarkan secara sengaja dalam konteks bioterorisme.
Satu hal yang perlu digarisbawahi: tidak ada bukti penularan antraks dari manusia ke manusia secara langsung, kecuali kemungkinan kontak langsung dengan lesi antraks kulit.
Bagaimana Bacillus anthracis Membuat Sakit?
Pemahaman tentang mekanisme penyakit (patogenesis) antraks berkembang pesat dalam dua dekade terakhir. Bakteri ini menghasilkan dua plasmid utama yang menentukan virulensinya: plasmid pXO1 yang mengkode produksi toksin (toxin), dan plasmid pXO2 yang mengkode pembentukan kapsul poliglutamat. Pada plasmid pXO1 ditemukan gen-gen virulensi kritis seperti pagA, lef, cya, atxA, dan pagR, sementara plasmid pXO2 membawa gen-gen cap yang berkaitan dengan sintesis kapsul.
Toksin antraks terdiri dari tiga komponen: Protective Antigen (PA), Lethal Factor (LF), dan Edema Factor (EF). Kombinasi PA + LF menghasilkan lethal toxin, sementara kombinasi PA + EF menghasilkan edema toxin. Toksin inilah yang bertanggung jawab atas manifestasi klinis sistemik yang fatal, termasuk syok dan gangguan multiorgan.
Spora yang masuk ke tubuh akan difagositosis oleh makrofag, dibawa ke kelenjar limfa regional, lalu berkecambah menjadi bentuk vegetatif yang kemudian memperbanyak diri dan menghasilkan toksin dalam jumlah besar — menjelaskan mengapa fase awal infeksi kerap terlihat ringan, namun perburukan dapat terjadi sangat cepat.
Jalur Infeksi dan Gambaran Klinis
Terdapat empat jalur infeksi antraks pada manusia, masing-masing dengan gambaran klinis yang berbeda. Sebuah tinjauan sistematis besar yang menganalisis data dari tahun 1880 hingga 2018 melaporkan bahwa antraks kutaneus adalah bentuk paling umum pada semua kelompok populasi, dan sejak tahun 1960, angka kematian (mortality) antraks dewasa berkisar antara 31% untuk antraks kutaneus hingga 90% untuk meningitis primer akibat antraks.
1. Antraks Kutaneus (Cutaneous Anthrax)
Ini adalah bentuk tersering dan yang paling ringan. Bakteri masuk melalui luka atau lecet pada kulit saat kontak dengan hewan atau produk hewan yang terinfeksi. Di Indonesia, hampir semua kasus pada manusia adalah tipe ini. Gejalanya dimulai sebagai papul gatal yang menyerupai gigitan serangga, berkembang menjadi vesikel berisi cairan, lalu pecah membentuk ulkus dengan eskar (eschar) berwarna hitam di tengahnya — yang merupakan tanda khas antraks kulit — disertai edema (pembengkakan) jaringan sekitar yang tidak nyeri.
2. Antraks Gastrointestinal (Gastrointestinal Anthrax)
Terjadi akibat mengonsumsi daging hewan terinfeksi yang tidak dimasak sempurna. Manifestasinya meliputi nyeri abdomen, mual, muntah, demam, dan dapat berkembang menjadi diare berdarah, asites (penumpukan cairan di rongga perut), hingga sepsis. Lebih dari separuh pasien dengan antraks ingesti mengalami asites, suatu temuan yang penting untuk dikenali oleh klinisi.
3. Antraks Inhalasi (Inhalation Anthrax)
Jalur ini terjadi saat seseorang menghirup spora B. anthracis — umumnya dalam konteks paparan industrial atau bioterorisme. Ini adalah bentuk paling mematikan. Sebagian besar pasien dengan antraks inhalasi mengalami efusi pleura (penumpukan cairan di rongga paru). Fase awal mirip flu biasa — demam ringan, nyeri otot, batuk — namun dapat memburuk dalam hitungan jam menjadi gagal napas, syok septik, dan meningitis hemoragik.
4. Antraks Injeksi (Injection Anthrax)
Bentuk ini teridentifikasi relatif baru, dilaporkan di Eropa pada pengguna heroin yang menyuntikkan obat yang terkontaminasi spora. Antraks injeksi memiliki angka kematian tinggi, melebihi 33%, dan ditandai kemerahan serta pembengkakan di tempat suntikan tanpa terbentuknya eskar hitam yang khas, sehingga kerap terlambat terdiagnosis.
Masa Inkubasi
Masa inkubasi bervariasi: paling singkat sekitar 1 hari (rentang interkuartil 0–4 hari) untuk antraks injeksi, dan paling panjang sekitar 7 hari (rentang interkuartil 4–9 hari) untuk antraks inhalasi. Antraks inhalasi bahkan dapat memiliki periode laten hingga berminggu-minggu sebelum gejala muncul.
Epidemiologi Global dan Situasi di Indonesia
Secara global, antraks bersifat endemis di banyak wilayah Asia, Afrika, dan Amerika Latin — terutama di negara-negara dengan sistem vaksinasi hewan ternak yang belum optimal. Infeksi masih sering terjadi di negara-negara berpenghasilan rendah dan menyebabkan penderitaan serta kerugian ekonomi yang signifikan.
Di Indonesia, antraks bukan penyakit baru. Catatan sejarah menunjukkan kasus pertama pada manusia dilaporkan sejak abad ke-19. Yang lebih mengkhawatirkan, pola kejadian menunjukkan rekurensi (kekambuhan) yang konsisten di daerah-daerah endemis.
Kemenkes RI melaporkan daerah endemis antraks pada hewan terdapat di Jambi, Sumatera Barat, DKI Jakarta, Jawa Barat, Jawa Tengah, Sulawesi Tenggara, Sulawesi Selatan, NTB, dan NTT. Dalam lima tahun (2009–2014), kasus pada manusia paling sering ditemukan di Jawa Tengah, Sulawesi Selatan, dan NTT. Kasus antraks di Indonesia tahun 2015–2019 berjumlah 171 kasus, dengan puncak 63 kasus pada 2017 dan 44 kasus pada 2019.
Peristiwa yang paling menonjol belakangan ini adalah KLB (Kejadian Luar Biasa) Gunungkidul 2023. Kronologi dimulai pada 18 Mei 2023, ketika seekor sapi yang mati tetap disembelih dan dagingnya dibagikan kepada warga untuk dikonsumsi — yang menjadi salah satu penyebab penyebaran kasus. Rangkaian kematian ternak berulang terjadi lima kali dalam rentang Mei hingga awal Juni 2023. Gunungkidul merupakan daerah endemis antraks, dengan kejadian yang sudah berlangsung lima tahun berturut-turut. Tren kejadian antraks di Yogyakarta hampir setiap tahun terjadi: pada 2019 tercatat 31 kasus dan pada 2022 sebanyak 23 kasus, meskipun sebelumnya belum ada laporan kematian.
Faktor budaya memainkan peran besar dalam penyebaran di konteks Indonesia. Praktik menyembelih hewan ternak yang baru mati (brucatan atau sate gelonggong) untuk dikonsumsi atau dibagikan kepada tetangga merupakan kebiasaan yang secara langsung meningkatkan risiko infeksi gastrointestinal maupun kutaneus secara bersamaan dalam satu komunitas.
Siapa yang Paling Berisiko?
Kelompok yang memiliki risiko tinggi terpapar antraks meliputi:
- Peternak, petani, dan petugas kesehatan hewan yang bekerja di daerah endemis
- Pekerja di industri pengolahan kulit, bulu, dan wol dari hewan
- Petugas laboratorium yang menangani spesimen B. anthracis
- Personel militer yang bertugas di wilayah dengan risiko bioterorisme
- Warga yang mengonsumsi daging dari hewan yang mati mendadak dan tidak melalui pemeriksaan veteriner
Komplikasi yang Perlu Diwaspadai
Komplikasi paling serius dari antraks adalah meningitis hemoragik (radang selaput otak disertai perdarahan) yang dapat terjadi pada semua jalur infeksi, terutama bila tidak ditangani sejak dini. Sebuah laporan kasus yang diterbitkan di Clinical Infectious Diseases mendokumentasikan kelangsungan hidup seorang pasien dengan meningitis hemoragik akibat antraks inhalasi setelah mendapatkan antibiotik kombinasi dan antitoksin raxibacumab — kasus yang menggambarkan betapa beratnya penyakit ini sekaligus pentingnya terapi yang tepat waktu dan komprehensif (Lombarte Espinosa et al., 2022).
Komplikasi berat lainnya mencakup syok septik, sindrom gangguan napas akut (Acute Respiratory Distress Syndrome/ARDS), efusi pleura masif, asites, dan kegagalan multiorgan.
Penegakan Diagnosis
Diagnosis antraks menantang karena gejala awalnya sering menyerupai penyakit umum lain. Klinisi harus selalu mempertimbangkan riwayat epidemiologis: apakah pasien berasal dari atau baru mengunjungi daerah endemis, memiliki kontak dengan hewan ternak yang mati mendadak, atau menangani produk hewani yang mencurigakan.
Dalam hal diagnosis, penting untuk mengonfirmasi infeksi menggunakan kultur bakteri atau uji molekuler (molecular test). Gejala antraks pada stadium awal meniru banyak penyakit lain sehingga konfirmasi laboratorium menjadi esensial.
Pemeriksaan yang dapat dilakukan meliputi:
- Kultur dan pewarnaan dari apusan lesi kulit, darah, cairan pleura, atau cairan serebrospinal (pungsi lumbal)
- PCR (Polymerase Chain Reaction) untuk deteksi DNA B. anthracis — metode yang cepat dan sangat spesifik
- Uji serologi untuk mendeteksi antibodi terhadap komponen toksin, berguna untuk surveilans populasi
- Foto toraks dan CT-scan untuk mendeteksi pelebaran mediastinum (mediastinal widening) dan efusi pleura pada kasus inhalasi
Tatalaksana: Antibiotik dan Antitoksin
Antibiotik
Isolat manusia umumnya sensitif terhadap sebagian besar antibiotik, dengan penisilin G dan amoksisilin sebagai pilihan pertama, serta siprofloksasin dan doksisiklin sebagai alternatif. Kombinasi satu atau lebih antibiotik direkomendasikan untuk antraks sistemik.
Hasil tinjauan sistematis yang menganalisis lebih dari satu abad data klinis menemukan bahwa sebagian besar pasien dengan antraks kutaneus terlokalisasi atau antraks sistemik tanpa meningitis bertahan hidup dengan pemberian satu atau lebih antibiotik; pada antraks inhalasi tanpa meningitis, setidaknya dua antibiotik memberikan hasil lebih baik. Durasi terapi pada paparan yang dikonfirmasi (terutama pasca paparan spora inhalasi) adalah 60 hari untuk mencegah aktivasi ulang spora yang mungkin masih dorman di paru.
Antitoksin
Antitoksin merupakan perkembangan penting dalam tatalaksana antraks berat. Ketiga antitoksin antraks yang telah mendapat persetujuan FDA menunjukkan peningkatan signifikan pada tingkat kelangsungan hidup sebagai monoterapi dibandingkan plasebo pada model hewan percobaan. Laporan kasus menggambarkan 25 pasien dengan antraks sistemik yang menerima antitoksin, dengan 17 di antaranya bertahan hidup.
FDA telah menyetujui lima antibiotik (doksisiklin, penisilin-G, levofloksasin, moksifloksasin, dan siprofloksasin), dua antibodi monoklonal (obiltoxaximab dan raxibacumab), satu antitoksin poliklonal (Anthrax Immune Globulin Intravenous/AIGIV), dan dua vaksin untuk penanganan antraks terkait bioterorisme.
Di Indonesia, ketersediaan antitoksin ini sangat terbatas dan belum terdaftar di Badan Pengawas Obat dan Makanan (BPOM). Oleh karena itu, penanganan di fasilitas kesehatan dalam negeri umumnya bertumpu pada kombinasi antibiotik, terapi suportif, dan penanganan komplikasi.
Pencegahan: Dari Vaksin hingga Perilaku Masyarakat
Pencegahan Pasca Paparan (Post-Exposure Prophylaxis)
Bagi individu yang diduga atau dipastikan terpapar spora B. anthracis, profilaksis antibiotik oral — siprofloksasin, doksisiklin, atau levofloksasin — selama 60 hari direkomendasikan. Profilaksis antibiotik pasca paparan terbukti mengurangi risiko berkembangnya antraks setelah paparan B. anthracis.
Vaksin
Vaksin antraks untuk manusia tersedia di beberapa negara maju. Vaksin ini tidak mengandung bakteri hidup dan tidak menimbulkan infeksi, tetapi penggunaannya di Indonesia belum tersedia secara komersial. Vaksin direkomendasikan hanya untuk populasi berisiko tinggi spesifik: personel militer, ilmuwan laboratorium, dan pekerja yang terpapar bahan hewani dari daerah endemis.
Untuk hewan ternak, vaksinasi rutin merupakan tulang punggung pengendalian antraks. Pengalaman di Vietnam menunjukkan bahwa vaksinasi hewan ternak yang reaktif dan progresif memberikan dampak terbesar dalam mengurangi ukuran wabah (outbreak), namun program vaksinasi yang dihentikan menyebabkan angka kematian meningkat kembali, menegaskan perlunya vaksinasi jangka panjang yang berkelanjutan.
Perilaku Aman di Komunitas
Praktik pencegahan yang harus dibudayakan di masyarakat, terutama di daerah endemis Indonesia:
- Jangan menyembelih atau mengonsumsi hewan yang mati mendadak sebelum mendapat pemeriksaan dari petugas kesehatan hewan
- Segera laporkan kematian ternak mendadak kepada dinas peternakan setempat
- Gunakan alat pelindung diri (APD) saat menangani hewan atau produk hewan yang mencurigakan
- Pastikan daging dimasak hingga benar-benar matang
- Dukung program vaksinasi hewan ternak yang diselenggarakan pemerintah
Antraks dalam Konteks One Health
KLB Gunungkidul 2023 menjadi pengingat keras bahwa antraks adalah persoalan yang tidak bisa diselesaikan dari satu sektor saja. Pendekatan One Health — yang mengintegrasikan kesehatan manusia, kesehatan hewan, dan kesehatan ekosistem — sangat relevan di sini. Spora B. anthracis yang mengkontaminasi tanah tidak mengenal batas desa atau kabupaten; penanganan harus lintas sektoral antara Kemenkes, Kementan, pemerintah daerah, dan masyarakat.
Terputusnya rantai surveilans hewan — yang memungkinkan hewan mati karena antraks disembelih dan dikonsumsi tanpa pengawasan — adalah akar masalah yang berulang. Investasi dalam edukasi masyarakat, penguatan kapasitas surveilans veteriner di lapangan, dan penyediaan vaksin hewan yang terjangkau di daerah endemis adalah intervensi yang terbukti efektif dan harus diprioritaskan.
Kapan Harus Segera Ke Dokter?
Segera cari pertolongan medis jika Anda atau anggota keluarga mengalami gejala berikut setelah kontak dengan hewan atau produk hewan di daerah endemis antraks:
- Luka pada kulit yang tidak nyeri dengan bagian tengah berwarna hitam dan pembengkakan di sekitarnya
- Demam tinggi mendadak disertai nyeri otot berat setelah paparan terhadap ternak yang mati
- Nyeri perut hebat, muntah, atau diare berdarah setelah mengonsumsi daging dari hewan yang mati mendadak
- Gejala mirip flu berat dengan sesak napas progresif
Diagnosis dan pengobatan dini adalah kunci keselamatan. Jangan menunda karena perburukan kondisi dapat terjadi sangat cepat.
Penutup
Antraks bukanlah penyakit masa lalu. Kejadian berulang di Indonesia — dari Sulawesi, Jawa Tengah, NTT, hingga Daerah Istimewa Yogyakarta — menunjukkan bahwa bakteri ini masih hadir di lingkungan kita, diam tersimpan dalam spora yang menunggu kondisi yang tepat. Pemahaman masyarakat tentang cara penularan, gejala, dan tindakan yang tepat saat ada kematian ternak mendadak adalah lini pertama pencegahan yang paling efektif dan paling terjangkau.
Daftar Referensi
Doganay, M., Dinc, G., Kutmanova, A., & Baillie, L. (2023). Human anthrax: Update of the diagnosis and treatment. Diagnostics (Basel), 13(6), 1056. https://doi.org/10.3390/diagnostics13061056
Guerrero-Seminario, E. E., Espinoza-Culupú, A., García-Vara, P., Calderón-Escalante, J., González-Quispe, D., Córdova-Diaz, E. F., Cubas-Yalle, B., Delgado-Baldeon, M. A., Balda Juárez, L., & García-de-la-Guarda, R. (2026). Genomic characterization of clinical and environmental isolates of Bacillus anthracis in Peru. PLoS Neglected Tropical Diseases, 20(1), e0013940. https://doi.org/10.1371/journal.pntd.0013940
Hendricks, K., Person, M. K., Bradley, J. S., Mongkolrattanothai, T., Hupert, N., Eichacker, P., Friedlander, A. M., & Bower, W. A. (2022). Clinical features of patients hospitalized for all routes of anthrax, 1880–2018: A systematic review. Clinical Infectious Diseases, 75(Suppl 3), S341–S353. https://doi.org/10.1093/cid/ciac534
Hesse, E. M., Godfred-Cato, S., & Bower, W. A. (2022). Antitoxin use in the prevention and treatment of anthrax disease: A systematic review. Clinical Infectious Diseases, 75(Suppl 3), S432–S440. https://doi.org/10.1093/cid/ciac532
Kementerian Kesehatan Republik Indonesia. (2023, Juli 6). Kemenkes: Kasus antraks Gunungkidul masuk kategori KLB [Konferensi pers daring]. Kemenkes RI.
Lombarte Espinosa, E., Villuendas Usón, M. C., Arribas García, J., Jado García, I., Huarte Lacunza, R., Zárate Chug, P., Claraco Vega, L. M., Jesús Santed Andrés, M., Ríos, M. J., Cook, R., Simard, J. M., Boyer, A. E., & Rezusta, A. (2022). Survival of patient with hemorrhagic meningitis associated with inhalation anthrax. Clinical Infectious Diseases, 75(Suppl 3), S364–S372. https://doi.org/10.1093/cid/ciac531
Person, M. K., Cook, R., Bradley, J. S., Hupert, N., Bower, W. A., & Hendricks, K. (2022). Systematic review of hospital treatment outcomes for naturally acquired and bioterrorism-related anthrax, 1880–2018. Clinical Infectious Diseases, 75(Suppl 3), S392–S401. https://doi.org/10.1093/cid/ciac536
Rudolph, F. J., Luong, T. M., Do, T. M., Trinh, V. B., Pham, B. U., Hoang, M. D., Pham, A. H., Lu, V. T., Pham, V. K., Pham, T. L., Pham, Q. T., Hoang, T. T. H., Tran, T. M. H., Gomez, J. P., Ponciano, J. M., & Blackburn, J. K. (2025). Modeling the impact of anthrax vaccination on buffalo outbreak dynamics in northern Vietnam. One Health, 22, 101294. https://doi.org/10.1016/j.onehlt.2025.101294
Suwono, B., & Sihotang, I. D. (2023). Antraks: Diagnosis dan tata laksana. CDK: Cermin Dunia Kedokteran, 50(11), 660. https://cdkjournal.com/index.php/cdk/article/view/985
Bennett, C. L., Georgantopoulos, P., Gale, R. P., Knopf, K., Hrushesky, W. J., Nabhan, C., & Armitage, J. O. (2023). United States’ regulatory approved pharmacotherapies for nuclear reactor explosions and anthrax-associated bioterrorism. Expert Opinion on Drug Safety, 22(9), 783–788. https://doi.org/10.1080/14740338.2023.2245748

Tinggalkan komentar