Diperbarui dari tulisan 18 April 2017
Bagi banyak orang, bercak putih di dalam mulut mungkin tampak seperti hal sepele — mungkin sisa makanan, mungkin luka sariawan biasa. Namun ketika bercak putih itu tidak dapat dibersihkan begitu saja, atau meninggalkan permukaan kemerahan yang perih saat diusap, dokter perlu berpikir ke arah yang lebih serius: oral candidiasis, atau kandidiasis mulut. Infeksi jamur ini tergolong paling umum di antara infeksi oportunistik mukosa, tetapi justru sering diabaikan atau ditangani tidak tuntas — terutama ketika penyakit latar yang memicunya belum teridentifikasi.
Artikel ini merupakan pembaruan dari tulisan terdahulu tentang tata laksana kandidiasis mulut, dengan tambahan perspektif klinis terkini mencakup klasifikasi lesi, aspek patogenesis yang relevan secara klinis, pilihan terapi berbasis bukti, serta tantangan resistensi antijamur.
Apa Itu Kandidiasis Mulut?
Kandidiasis mulut adalah infeksi oportunistik yang disebabkan oleh pertumbuhan berlebih jamur genus Candida pada mukosa rongga mulut. Candida albicans tetap menjadi spesies yang paling sering bertanggung jawab. Namun dalam beberapa dekade terakhir, spesies non-albicans seperti C. glabrata, C. tropicalis, C. krusei, dan C. parapsilosis semakin diakui sebagai penyebab yang signifikan secara klinis — dan sebagian bersifat lebih resisten terhadap terapi lini pertama.
Candida albicans sendiri memiliki distribusi spesies dominan dalam infeksi oral, yakni sekitar 68,6%, diikuti C. glabrata (12,9%), C. krusei (8,5%), dan C. tropicalis (5,6%). Data dari RSUP Prof. Dr. I.G.N.G. Ngoerah Denpasar tahun 2022–2023 menunjukkan bahwa HIV merupakan penyakit predisposisi terbanyak pada pasien kandidiasis oral rawat jalan, tercatat pada 52,8% kasus, sejalan dengan pola global.
Patogenesis: Lebih dari Sekadar Jamur yang Tumbuh
Candida adalah flora normal rongga mulut. Pada keadaan normal, keberadaannya dikendalikan oleh sistem imun mukosa, kompetisi dengan bakteri flora normal lainnya, serta mekanisme pembersihan alami air liur. Ketika keseimbangan ini terganggu — oleh imunosupresi, perubahan lingkungan mikro mulut, atau terapi antibiotik yang menggeser ekosistem flora — Candida bertransisi dari fase komensal menjadi patogen.
Salah satu faktor virulensi utama Candida albicans yang relevan secara klinis adalah kemampuannya membentuk biofilm — komunitas sel jamur yang melekat pada permukaan mukosa atau prostesis gigi, terbungkus matriks ekstraseluler yang kompleks. Biofilm ini tidak hanya melindungi jamur dari pertahanan imun tubuh, tetapi juga menciptakan mikro-lingkungan yang secara signifikan meningkatkan resistensi terhadap antijamur konvensional (Ponde et al., 2021). Inilah alasan mengapa kandidiasis terkait prostesis gigi atau pada pasien imunosupresi berat kerap sulit dieradikasi hanya dengan terapi tunggal atau durasi singkat.
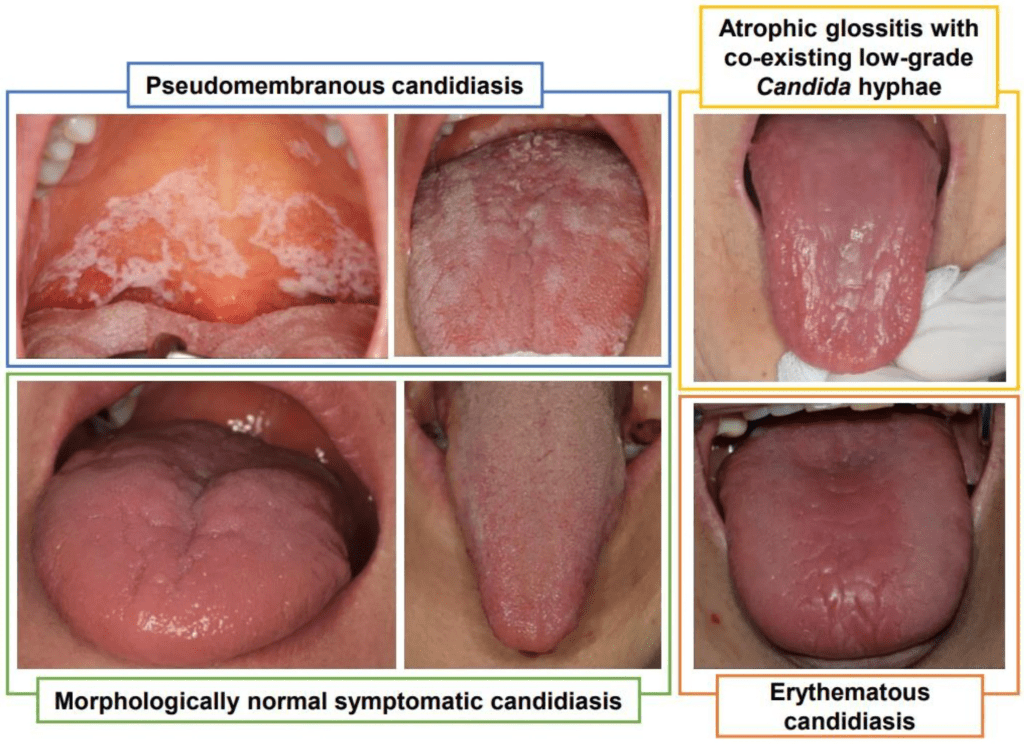
Klasifikasi Klinis: Mengenali Wajah-Wajah Kandidiasis Mulut
Tidak semua kandidiasis mulut terlihat sama. Pengenalan tipe klinis penting karena berimplikasi pada pendekatan terapi:
1. Kandidiasis Pseudomembranosa Akut (oral thrush) Ini adalah bentuk yang paling dikenal. Ditandai dengan plak putih lunak yang menyerupai susu beku atau bekas yogurt, melekat di permukaan mukosa lidah, pipi bagian dalam, langit-langit, atau tenggorokan. Plak ini dapat diangkat dengan spatula, meninggalkan mukosa di bawahnya yang merah, rapuh, dan kadang berdarah ringan.
2. Kandidiasis Eritematosa (erythematous candidiasis) Tampil sebagai bercak merah datar tanpa komponen putih yang menonjol. Sering terlewatkan karena tidak memiliki penampakan “klasik” berupa plak putih. Dapat ditemukan di dorsum lidah (sebagai area atrofi papil) atau langit-langit mulut — terutama pada pengguna gigi tiruan dan pengguna kortikosteroid inhalasi jangka panjang.
3. Stomatitis Gigi Tiruan (denture stomatitis) Salah satu manifestasi kandidiasis eritematosa yang paling umum. Terjadi pada mukosa yang berada di bawah gigi tiruan (denture), umumnya menunjukkan gambaran hiperemia merata atau bergranul sesuai klasifikasi Newton (tipe I–III). Studi pada pasien stomatitis gigi tiruan menunjukkan C. albicans tetap dominan, dengan C. glabrata dan C. tropicalis sebagai spesies non-albicans yang perlu diperhatikan dalam pola resistensi (Qiu et al., 2023).
4. Kandidiasis Hiperplastik Kronis Plak putih yang melekat kuat, tidak dapat diangkat, dan bertekstur lebih tebal. Sering terdapat pada mukosa bukal atau tepi lateral lidah. Perlu diperhatikan lebih lanjut karena dapat menyerupai leukoplakia dan berpotensi menjadi lesi prakanker pada kondisi tertentu.
5. Angular Cheilitis (Perlèche) Lesi di sudut bibir berupa retakan, kemerahan, atau krusta. Sering merupakan manifestasi kandidiasis mulut yang kurang disadari, terutama pada pasien lansia pengguna gigi tiruan, penderita defisiensi nutrisi (besi, riboflavin, zinc), atau pasien dengan xerostomia.
Siapa yang Berisiko?
Kandidiasis mulut pada dasarnya adalah “penyakit kesempatan” (disease of opportunity) — ia memanfaatkan celah pertahanan tubuh yang melemah. Faktor risiko dapat dibagi menjadi sistemik dan lokal:
Faktor Risiko Sistemik:
- Infeksi HIV/AIDS (lebih dari 90% pasien HIV yang tidak mendapat terapi antiretroviral dapat mengalami kandidiasis oral)
- Diabetes melitus — lingkungan mulut dengan kadar glukosa tinggi menunjang pertumbuhan jamur
- Keganasan dan pasien yang menjalani kemoterapi atau radioterapi
- Transplantasi organ dan terapi imunosupresi
- Penggunaan antibiotik spektrum luas jangka panjang
Faktor Risiko Lokal:
- Penggunaan kortikosteroid inhalasi (inhaled corticosteroids/ICS) tanpa kumur sesudahnya — ini relevan bagi banyak pasien asma dan PPOK di Indonesia
- Gigi tiruan (denture) yang tidak dilepas saat tidur atau tidak dibersihkan dengan benar
- Xerostomia (mulut kering) akibat berbagai penyebab: obat-obatan, radiasi kepala-leher, sindrom Sjögren
- Higiene mulut yang buruk
- Merokok
Diagnosis di Layanan Primer: Pendekatan Klinis yang Praktis
Diagnosis kandidiasis mulut pada umumnya dapat ditegakkan secara klinis berdasarkan anamnesis dan temuan fisik yang khas. Pemeriksaan penunjang diperlukan untuk konfirmasi atau pada kasus yang tidak khas.
Anamnesis: Tanyakan keluhan utama (nyeri, perih, atau sensasi terbakar di mulut; kesulitan menelan; penurunan rasa), riwayat penggunaan antibiotik, kortikosteroid (baik oral maupun inhalasi), obat imunosupresi, riwayat penggunaan gigi tiruan, riwayat penyakit sistemik (HIV, diabetes, keganasan), serta status nutrisi.
Pemeriksaan Fisik: Perhatikan karakteristik lesi — apakah plak putih dapat diangkat, apakah ada area eritematosa, apakah terdapat fisur di sudut bibir. Lesi di mukosa yang mudah berdarah saat diusap menambah kecurigaan ke arah kandidiasis pseudomembranosa.
Pemeriksaan Penunjang Sederhana: Pengambilan sampel kerokan plak putih dapat diperiksa di bawah mikroskop dengan sediaan KOH 10% — tampilan hifa atau blastospora merupakan konfirmasi diagnostik yang memadai di fasilitas primer. Pewarnaan Gram atau Periodic Acid-Schiff (PAS) dapat digunakan pada fasilitas yang lebih lengkap. Kultur Candida (media Sabouraud) diperlukan jika klinis tidak khas, jika respons terapi buruk, atau jika dicurigai spesies non-albicans yang membutuhkan identifikasi spesies untuk pemilihan antijamur.
Diagnosis Banding: Beberapa kondisi yang dapat menyerupai kandidiasis mulut antara lain hairy leukoplakia (terkait EBV, khas pada pasien HIV — tidak dapat diangkat), geographic tongue atau migratory glossitis, keratosis reaktif (asimtomatik, terkait iritasi kronik), serta lesi prakanker seperti leukoplakia sejati.
Tata Laksana: Prinsip dan Pilihan Terapi
Penatalaksanaan kandidiasis mulut harus bersifat komprehensif: mengobati infeksinya, mengatasi faktor predisposisi, dan mencegah rekurensi.
Prinsip Umum
Sebelum atau bersamaan dengan pemberian antijamur, penting untuk:
- Mengevaluasi dan mengoptimalkan kondisi sistemik yang mendasari (kontrol gula darah pada pasien diabetes, evaluasi status imunologi, dsb.)
- Memperbaiki higiene rongga mulut
- Melepas gigi tiruan saat tidur dan membersihkannya dengan benar (perendaman dalam larutan antijamur atau pembersih gigi tiruan)
- Pada pengguna kortikosteroid inhalasi: instruksikan penggunaan spacer dan kumur dengan air bersih setiap habis inhalasi — intervensi sederhana ini terbukti secara signifikan menurunkan insiden kandidiasis orofaring (Arzayus-Patiño & Benavides-Córdoba, 2025)
Pilihan Antijamur
Nistatin (Nystatin) Nistatin suspensi oral (100.000–400.000 IU, dioleskan atau dikumur 3–4 kali per hari selama 7–14 hari) tetap menjadi pilihan utama yang efektif dan aman untuk kasus kandidiasis oral ringan hingga sedang yang tidak terkomplikasi. Nistatin bekerja dengan berikatan pada ergosterol di membran sel jamur, menyebabkan kebocoran komponen sel. Di Indonesia, nistatin termasuk obat yang tersedia di fasilitas primer. Data dari RSHS Bandung menunjukkan nistatin masih efektif untuk mengatasi kandidiasis oral pada sebagian besar pasien. Penting dicatat: nistatin tidak diabsorpsi secara sistemik, sehingga efek sampingnya minimal tetapi juga tidak efektif untuk infeksi yang sudah menyebar ke esofagus atau organ dalam.
Flukonazol (Fluconazole) Flukonazol oral (50–100 mg/hari selama 7–14 hari) merupakan terapi sistemik pilihan pertama untuk kasus yang lebih berat, kandidiasis esofageal, atau pada pasien imunosupresi. Flukonazol memiliki bioavailabilitas oral yang baik dan efikasi yang terbukti. Namun, kekhawatiran terhadap resistensi flukonazol semakin relevan — terutama pada pasien HIV. Sebuah tinjauan sistematis dan meta-analisis (Keyvanfar et al., 2024) menemukan bahwa prevalensi resistensi Candida terhadap flukonazol pada pasien HIV dengan kandidiasis oral mencapai sekitar 24,8%, suatu angka yang cukup signifikan secara klinis. Sebaliknya, resistensi terhadap nistatin dan amfoterisin B jauh lebih rendah, masing-masing sekitar 4,9% dan 2,9% pada populasi yang sama.
Amfoterisin B Amfoterisin B topikal (suspensi oral) dapat menjadi alternatif nistatin. Amfoterisin B intravena dicadangkan untuk kandidiasis diseminata atau kasus berat yang tidak respons terhadap terapi oral — bukan untuk kandidiasis mulut yang tidak terkomplikasi.
Alternatif Azol Lain Itrakonazol (suspensi oral 100 mg/hari) atau vorikonazol dapat dipertimbangkan pada kasus yang gagal atau resisten terhadap flukonazol. Penggunaan ketokonazol oral saat ini sudah sangat dibatasi mengingat potensi hepatotoksisitasnya yang serius — berbeda dengan kondisi beberapa tahun lalu ketika obat ini lebih banyak digunakan.
Ekinokandin (Echinocandins) Kaspofungin, mikafungin, dan anidulafungin merupakan kelas antijamur yang bekerja dengan menghambat sintesis dinding sel jamur. Ekinokandin memiliki profil resistensi yang sangat baik — resistensi Candida terhadap kaspofungin dilaporkan sangat rendah, bahkan hampir nol pada populasi HIV (Keyvanfar et al., 2024). Namun kelompok obat ini hanya tersedia dalam bentuk intravena, sehingga penggunaannya terbatas pada setting rawat inap atau kasus berat.
Ringkasan Pemilihan Terapi
| Kondisi | Pilihan Terapi |
|---|---|
| Kandidiasis ringan-sedang, imunokompeten | Nistatin suspensi topikal 7–14 hari |
| Kandidiasis berat atau esofageal | Flukonazol oral 100–200 mg/hari |
| Pasien HIV dengan kandidiasis rekuren | Pertimbangkan resistensi; evaluasi kultur spesies |
| Resisten/gagal flukonazol | Itrakonazol, vorikonazol, atau ekinokandin IV |
| Stomatitis gigi tiruan | Antijamur topikal + desinfeksi prostesis |
Masalah Resistensi: Tantangan yang Semakin Nyata
Resistensi antijamur menjadi perhatian yang semakin serius di era modern. Paparan berulang terhadap azol — baik sebagai terapi maupun profilaksis — mendorong mekanisme resistensi pada Candida, terutama melalui mutasi gen ERG11 (yang mengkode enzim target flukonazol), overexpression pompa efflux, serta pembentukan biofilm yang mempersulit penetrasi obat (Srivastava et al., 2022).
Semakin meningkatnya prevalensi spesies non-albicans, khususnya C. glabrata yang secara intrinsik kurang sensitif terhadap flukonazol, menambah kompleksitas masalah. Kondisi ini menggarisbawahi pentingnya identifikasi spesies dan uji sensitivitas antijamur pada kasus kandidiasis yang tidak respons terhadap terapi lini pertama — sesuatu yang perlu diupayakan bahkan di fasilitas sekunder.
Situasi Klinis Khusus
Kandidiasis Oral pada Pasien HIV Kandidiasis oral merupakan infeksi oportunistik tersering pada pasien HIV dan sering menjadi penanda awal penurunan status imunologi. Penanganan tidak hanya mencakup terapi antijamur, tetapi harus disertai optimalisasi terapi antiretroviral (highly active antiretroviral therapy/HAART). Pada pasien HIV yang sudah mendapat HAART, respons terhadap antijamur umumnya lebih baik. Namun pada kasus resistensi, pilihan terapi perlu dipandu oleh kultur dan uji sensitivitas.
Kandidiasis Oral pada Pengguna Kortikosteroid Inhalasi ICS digunakan luas pada pasien asma dan PPOK di Indonesia. Deposisi partikel steroid di orofaring menyebabkan imunosupresi lokal yang memudahkan pertumbuhan Candida. Insiden kandidiasis orofaring akibat ICS bervariasi tergantung jenis ICS, dosis, dan faktor individual pasien. Pencegahan non-farmakologis — berkumur dengan air bersih setelah setiap inhalasi, penggunaan spacer pada inhaler MDI, dan higiene mulut yang baik — terbukti efektif menurunkan risiko secara signifikan dan harus selalu diedukasikan kepada pasien (Arzayus-Patiño & Benavides-Córdoba, 2025).
Kandidiasis Oral pada Pengguna Gigi Tiruan Edukasi perawatan prostesis sangat penting: lepaskan gigi tiruan setiap malam, rendam dalam larutan pembersih antijamur, dan bersihkan dengan sikat khusus. Tanpa desinfeksi prostesis yang memadai, biofilm Candida pada permukaan gigi tiruan akan menjadi sumber reinfeksi yang berkelanjutan meskipun mukosa sudah mendapat terapi antijamur.
Kandidiasis Oral pada Neonatus dan Bayi Oral thrush pada neonatus dan bayi usia 4 minggu hingga 5 bulan tergolong umum. Penularan dapat terjadi saat persalinan pervaginam atau melalui puting ibu yang terinfeksi. Nistatin suspensi oral topikal pada bayi tetap menjadi pilihan utama yang aman. Edukasi orang tua mengenai higiene puting susu dan alat minum bayi sangat penting untuk mencegah reinfeksi.
Kapan Merujuk?
Dokter di fasilitas layanan kesehatan primer perlu mempertimbangkan rujukan ke spesialis ketika:
- Kandidiasis oral merupakan manifestasi pertama atau penanda infeksi HIV yang baru teridentifikasi
- Terdapat kecurigaan kandidiasis esofageal (disfagia, odinofagia berat) yang membutuhkan konfirmasi endoskopik
- Tidak ada respons terhadap terapi standar setelah 7–14 hari
- Terdapat komorbiditas berat yang membutuhkan penanganan multidisiplin (keganasan, transplantasi organ, diabetes tidak terkontrol)
- Diperlukan identifikasi spesies dan uji sensitivitas antijamur
Penutup
Kandidiasis mulut adalah infeksi yang tampak sederhana di permukaan, namun mengandung kompleksitas klinis yang tidak boleh diremehkan. Pemahaman tentang klasifikasi lesi, faktor predisposisi, dan pilihan terapi berbasis bukti merupakan bekal penting bagi setiap klinisi — terutama di layanan primer yang menjadi garda terdepan deteksi dan penanganan infeksi ini. Di sisi lain, meningkatnya resistensi antijamur — khususnya pada populasi rentan seperti pasien HIV — mengingatkan kita bahwa penggunaan antijamur yang bijak dan terukur bukan hanya menyangkut satu pasien, tetapi merupakan bagian dari tanggung jawab kesehatan masyarakat yang lebih luas.
Daftar Referensi
Arzayus-Patiño, L., & Benavides-Córdoba, V. (2025). Non-pharmacological interventions to prevent oropharyngeal candidiasis in patients using inhaled corticosteroids: A narrative review. Healthcare (Basel), 13(14), 1718. https://doi.org/10.3390/healthcare13141718
Dewi, I. G. A. P., Ambarawati, I. G. A. D., & Purbasari, I. G. A. K. I. (2024). Gambaran kandidiasis oral pada pasien rawat jalan di RSUP Prof. Dr. I.G.N.G. Ngoerah Denpasar tahun 2022–2023. Bali Dental Journal, 8(1), 13–18. https://doi.org/10.37466/bdj.v8i1.511
Keyvanfar, A., Najafiarab, H., Talebian, N., Tafti, M. F., Adeli, G., Ghasemi, Z., & Tehrani, S. (2024). Drug-resistant oral candidiasis in patients with HIV infection: A systematic review and meta-analysis. BMC Infectious Diseases, 24(1), 546. https://doi.org/10.1186/s12879-024-09442-6
Mohamed, A. A., Lu, X.-L., & Mounmin, F. A. (2019). Diagnosis and treatment of esophageal candidiasis: Current updates. Canadian Journal of Gastroenterology and Hepatology, 2019, 3585136. https://doi.org/10.1155/2019/3585136
Nur’aeny, N., Hidayat, W., Dewi, T. S., Herawati, E., & Wahyuni, I. S. (2017). Profil oral candidiasis di bagian ilmu penyakit mulut RSHS Bandung periode 2010–2014. Majalah Kedokteran Gigi Indonesia, 3(1), 23–28. https://doi.org/10.22146/majkedgiind.11320
Ponde, N. O., Lortal, L., Ramage, G., Naglik, J. R., & Richardson, J. P. (2021). Candida albicans biofilms and polymicrobial interactions. Critical Reviews in Microbiology, 47(1), 91–111. https://doi.org/10.1080/1040841X.2020.1843400
Qiu, J., Roza, M. P., Colli, K. G., Dalben, Y. R., Maifrede, S. B., Valiatti, T. B., … Gonçalves, S. S. (2023). Candida-associated denture stomatitis: Clinical, epidemiological, and microbiological features. Brazilian Journal of Microbiology, 54(2), 841–848. https://doi.org/10.1007/s42770-023-00952-0
Srivastava, D., Yadav, A., Naqvi, S., Awasthi, H., & Fatima, Z. (2022). Efficacy of flavonoids in combating fluconazole resistant oral candidiasis. Current Pharmaceutical Design, 28(21), 1703–1713. https://doi.org/10.2174/1381612828666220324140257
Catatan: Artikel ini merupakan pembaruan konten dan ditujukan sebagai sarana edukasi kesehatan bagi pembaca umum maupun tenaga kesehatan. Informasi di dalam artikel ini tidak menggantikan konsultasi dan penilaian klinis langsung oleh dokter.

Tinggalkan komentar