Eksantema obat atau exanthematous drug eruption — dikenal pula sebagai erupsi morbiliformis, erupsi makulopapular, atau secara awam disebut “alergi obat kulit” — adalah reaksi kulit akibat obat yang paling sering ditemui dalam praktik klinis sehari-hari. Meski umumnya bersifat ringan dan dapat sembuh sendiri setelah obat penyebab dihentikan, kondisi ini sering menimbulkan kekhawatiran besar bagi pasien maupun keluarganya. Di sisi lain, tantangan nyata bagi klinisi adalah membedakannya dari bentuk erupsi obat yang jauh lebih berbahaya — bahkan mengancam jiwa.
Artikel ini membahas profil klinis terkini exanthematous drug eruption, termasuk patofisiologi yang diperbarui, pendekatan diagnosis, tanda bahaya yang harus diwaspadai, dan prinsip tatalaksana berbasis bukti.
Apa Itu Erupsi Obat Eksantematosa?
Exanthematous drug eruption adalah reaksi kulit yang ditandai dengan munculnya makula dan papul eritematosa yang dapat menyatu membentuk bercak atau plak, menyebar secara simetris, dan umumnya melibatkan sebagian besar permukaan tubuh. Penampilan ruamnya menyerupai campak (morbilli), sehingga kondisi ini juga disebut morbilliform drug eruption atau erupsi morbiliformis.
Menurut Panduan Praktik Klinis (PPK) PERDOSKI 2021, kondisi ini termasuk dalam kelompok erupsi obat alergi (EOA) ringan, berbeda dari bentuk berat seperti Sindrom Stevens-Johnson (SSJ), Toxic Epidermal Necrolysis (TEN), dan Drug Reaction with Eosinophilia and Systemic Symptoms (DRESS). Secara klasifikasi ICD-10, kondisi ini dikodekan sebagai L27.0 (Generalized skin eruption due to drugs and medicaments).
Seberapa Sering Terjadi?
Insidens erupsi obat alergi di negara berkembang diperkirakan berkisar antara 1% hingga 3% dari total pemakaian obat, meski angka yang tepat sulit ditetapkan karena banyak kasus tidak dilaporkan atau tidak terdiagnosis dengan benar. Secara global, reaksi kulit akibat obat merupakan salah satu efek samping obat yang paling umum, terutama di kalangan pasien rawat inap.
Exanthematous drug eruption merupakan bentuk reaksi kulit obat yang paling sering di antara semua jenis erupsi obat. Dalam berbagai studi rumah sakit, erupsi morbiliformis menyumbang sekitar 40–95% dari seluruh kasus erupsi obat yang dilaporkan. Kondisi ini dapat terjadi pada semua kelompok usia, namun berisiko lebih tinggi pada orang dewasa yang mengonsumsi banyak obat sekaligus, pasien dengan HIV/AIDS, dan mereka yang memiliki riwayat atopi.
Di Indonesia, data epidemiologi spesifik untuk exanthematous drug eruption masih terbatas. Obat tersering yang menyebabkan erupsi obat adalah amoksisilin, kotrimoksazol, ampisilin, penisilin semisintetik, dan produk terkait — pola yang relevan dengan penggunaan antibiotik yang tinggi di fasilitas kesehatan Indonesia.
Mengapa Obat Bisa Menyebabkan Ruam Kulit?
Mekanisme Imunologis
Pemahaman mutakhir tentang patogenesis exanthematous drug eruption telah berkembang pesat. Reaksi terhadap obat dapat terjadi cepat dan lambat. Erupsi alergi obat yang bermanifestasi ke kulit dapat terjadi dengan beberapa cara; sekitar 10% merupakan mekanisme alergi, yaitu reaksi hipersensitivitas tipe I–IV sesuai dengan klasifikasi Coombs dan Gell. Obat adalah senyawa kimia dengan berat molekul rendah, sehingga tidak dapat langsung menimbulkan respons imun. Obat dapat menimbulkan respons imun melalui mekanisme hapten, yaitu berikatan dengan protein (albumin, integrin, atau enzim), kemudian ikatan tersebut mengirimkan sinyal bahaya yang mengakibatkan stimulasi sistem imun.
Exanthematous drug eruption secara spesifik merupakan reaksi hipersensitivitas tipe IV (tipe lambat) menurut Coombs dan Gell, yang diperantarai oleh limfosit T. Berbeda dari reaksi tipe I (diperantarai IgE, terjadi dalam hitungan menit hingga jam), reaksi tipe IV memerlukan waktu beberapa hari hingga minggu sejak paparan pertama obat karena membutuhkan fase sensitisasi — proses pengenalan antigen obat oleh sel T yang kemudian “mengingat” obat tersebut sebagai benda asing. Pada paparan ulang, sel T memori ini akan mengaktifkan kaskade inflamasi yang menghasilkan ruam.
Penelitian mutakhir menunjukkan bahwa mekanisme ini lebih kompleks dari yang dipahami sebelumnya. Morbilliform drug eruption dapat memudar seiring waktu, merupakan hasil interaksi obat-virus, dan pada kasus tertentu dapat diatasi dengan reintroduksi lambat atau uji provokasi obat — terutama pada kasus yang diinduksi oleh interaksi antara aminopenisilin (seperti amoksisilin) dan infeksi virus Epstein-Barr (EBV/mononukleosis infeksiosa). Dalam konteks ini, ruam bukan merupakan “alergi sejati” terhadap obat, melainkan respons imun terhadap kompleks obat-virus.
Interaksi Obat-Virus
Fenomena interaksi obat-virus ini penting diketahui secara klinis. Pasien dengan infeksi aktif — terutama mononukleosis infeksiosa, CMV (cytomegalovirus), hepatitis virus, atau HIV — yang menerima aminopenisilin hampir selalu mengembangkan erupsi morbiliformis. Ruam ini tidak selalu mencerminkan alergi permanen terhadap obat tersebut; banyak pasien dapat mentoleransi obat yang sama di kemudian hari setelah infeksi virusnya sembuh. Pemahaman ini penting untuk menghindari “pelabelan” alergi obat yang tidak perlu, yang dapat membatasi pilihan terapi di masa depan.
Obat-Obat yang Paling Sering Menjadi Penyebab
Hampir semua obat berpotensi menyebabkan exanthematous drug eruption, namun beberapa golongan dikenal memiliki risiko lebih tinggi:
Antibiotik merupakan penyebab paling sering, terutama:
- Aminopenisilin: amoksisilin, ampisilin
- Sulfonamid: kotrimoksazol (trimetoprim-sulfametoksazol)
- Sefalosporin generasi tertentu
- Obat antituberkulosis
Obat anti-inflamasi non-steroid (OAINS) termasuk ibuprofen, asam mefenamat, dan diklofenak.
Antikonvulsan (antiepileptik) seperti karbamazepin, fenobarbital, dan fenitoin perlu diwaspadai karena kelompok obat ini berisiko lebih tinggi menimbulkan reaksi berat (DRESS/DiHS) yang awalnya tampak sebagai erupsi morbiliformis.
Allopurinol dan obat antiretroviral (terutama pada pasien HIV) juga merupakan penyebab yang umum ditemui.
Agen kontras radiologi yang digunakan untuk prosedur diagnostik pencitraan juga dapat memicu kondisi ini.
Obat yang paling banyak dihubungkan dengan reaksi hipersensitivitas kulit meliputi antiepileptik, antibiotik, obat antituberkulosis, dan OAINS. Dalam praktik di Indonesia, perhatian khusus perlu diberikan pada penggunaan kotrimoksazol yang luas — baik untuk infeksi saluran kemih, pneumonia pada pasien HIV, maupun sebagai profilaksis — serta aminopenisilin yang sering diresepkan untuk infeksi saluran pernapasan dan infeksi kulit.
Gambaran Klinis: Bagaimana Ruamnya Terlihat?
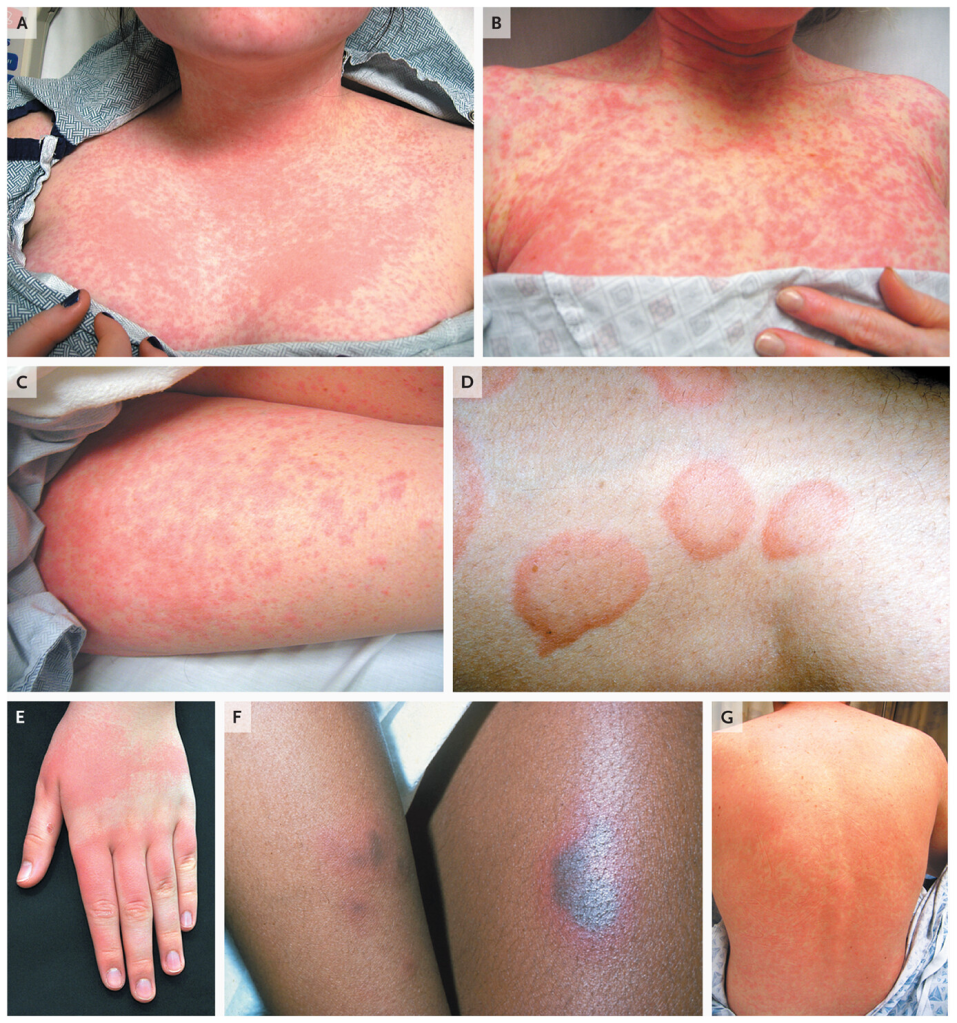
Onset dan Distribusi
Ruam biasanya muncul 7–14 hari setelah dimulainya obat baru pada paparan pertama (sensitisasi). Pada paparan ulang terhadap obat yang sama, reaksi dapat muncul lebih cepat, yaitu dalam 1–3 hari.
Lesi biasanya dimulai dari batang tubuh bagian tengah dan selangkangan, kemudian menyebar secara sentrifugal ke ekstremitas dalam satu hingga dua hari, membentuk pola distribusi yang simetris. Wajah, telapak tangan, dan telapak kaki bisa ikut terlibat, namun keterlibatan membran mukosa (selaput lendir mulut, mata, atau area genital) biasanya tidak dijumpai pada exanthematous drug eruption yang murni.
Karakteristik Lesi
Erupsi biasanya lebih polimorfik dibandingkan eksantema virus. Lesi pada bagian distal ekstremitas bawah dapat menjadi petekie atau purpura karena pengaruh gravitasi. Mukosa biasanya tidak terkena, namun pruritus dan demam ringan sering muncul. Kadang dijumpai pula plak anular atau lesi “target” atipikal yang dapat menyebabkan kesalahan diagnosis sebagai eritema multiforme.
Gejala sistemik yang menyertai umumnya ringan, berupa:
- Rasa gatal (pruritus) dari sedang hingga berat
- Demam ringan (subfebris)
- Malaise (rasa badan tidak enak)
- Arthralgia (nyeri sendi) sesekali
Mengenali Tanda Bahaya: Bukan Sekadar Ruam Biasa
Ini adalah aspek terpenting yang membedakan manajemen exanthematous drug eruption dalam praktik modern. Erupsi morbiliformis merupakan salah satu temuan kulit yang paling umum ditemui di lingkungan perawatan inpatient. Sebagian besar kasusnya bersifat jinak akibat erupsi obat risiko rendah; namun, erupsi morbiliformis juga bisa menjadi tanda penyakit risiko tinggi, termasuk SSJ/TEN, DRESS/DiHS, Acute Generalized Exanthematous Pustulosis (AGEP), dan penyakit graft-versus-host. Identifikasi etiologi yang tepat dan stratifikasi risiko suatu erupsi morbiliformis sangat penting untuk memastikan manajemen yang tepat dan mengoptimalkan hasil klinis pasien.
Tanda-Tanda yang Memerlukan Kewaspadaan Tinggi
Segera evaluasi ulang dan pertimbangkan kondisi yang lebih serius jika dijumpai:
Tanda kulit yang mengkhawatirkan:
- Lepuhan (bula) atau erosi pada kulit
- Tanda Nikolsky positif (kulit mengelupas saat digosok ringan)
- Keterlibatan membran mukosa (mulut, mata, genitalia)
- Lesi melebihi 50% luas permukaan tubuh
Tanda sistemik yang mengkhawatirkan:
- Demam tinggi (>38,5°C) yang persisten
- Edema wajah, terutama periorbital
- Pembesaran kelenjar getah bening
- Tanda disfungsi organ: ikterus (hepatitis), sesak napas (pneumonitis), atau oliguria (gangguan ginjal)
- Eosinofilia atau limfositosis atipikal pada pemeriksaan darah
Reaksi hipersensitivitas obat tipe lambat yang diperantarai imun mencakup fenotip klinis yang heterogen — dari eksantema jinak hingga penyakit kulit atau organ spesifik yang mengancam jiwa. Jika tanda-tanda di atas hadir, diagnosis harus diarahkan ke DRESS, SSJ/TEN, atau AGEP yang penanganannya jauh berbeda dari erupsi eksantematosa sederhana.
Diagnosis
Anamnesis yang Tepat
Tidak ada pemeriksaan penunjang yang bersifat gold standard untuk konfirmasi exanthematous drug eruption. Diagnosis sebagian besar ditegakkan secara klinis berdasarkan:
Anamnesis yang menitikberatkan pada awitan munculnya manifestasi, jenis manifestasi yang muncul, keluhan sistemik, lokasi predileksi, riwayat atopi, dan riwayat penggunaan obat. Saat menanyakan riwayat penggunaan obat, tanyakan secara detail mengenai jumlah dan jenis obat, dosis, cara pemberian, lama pemberian, runtutan pemberian, pengaruh paparan sinar matahari, dan jarak antara pemberian obat dengan timbulnya kelainan kulit.
Riwayat penggunaan obat sebaiknya mencakup periode hingga enam minggu sebelum munculnya erupsi, termasuk obat bebas, jamu, suplemen, dan agen kontras yang digunakan untuk prosedur diagnostik.
Penilaian Risiko
Pendekatan modern menekankan stratifikasi risiko ruam morbiliformis. Exanthematous drug eruption yang bersifat risiko rendah umumnya ditandai dengan:
- Timbul 1–2 minggu setelah mulai terapi
- Distribusi simetris, dimulai dari batang tubuh
- Tidak melibatkan mukosa
- Tidak ada tanda sistemik berat (organ involvement)
- Tidak ada lepuhan atau erosi
- Kondisi umum pasien relatif baik
Sebaliknya, jika tanda sistemik atau tanda kulit yang mengkhawatirkan (seperti yang disebutkan di atas) hadir, diperlukan evaluasi yang lebih menyeluruh.
Uji Kulit dan Pemeriksaan Penunjang
Uji kulit tunda (delayed skin testing), termasuk uji tempel (patch test) dan uji intradermal tunda, merupakan modalitas diagnosis yang tersedia untuk reaksi hipersensitivitas tipe lambat. Namun, tidak ada tes tunggal maupun kombinasi tes diagnostik yang memiliki nilai prediktif negatif 100% untuk reaksi obat berat.
Dalam praktik klinis sehari-hari di Indonesia, terutama di layanan primer dan gawat darurat, pemeriksaan penunjang umumnya tidak diperlukan untuk kasus tanpa komplikasi. Pemeriksaan darah lengkap dengan hitung jenis dapat membantu mengidentifikasi eosinofilia atau limfositosis atipikal yang mengindikasikan DRESS. Pemeriksaan fungsi hati dan ginjal dipertimbangkan bila ada kecurigaan keterlibatan organ viseral.
Diagnosis Banding
Beberapa kondisi perlu dipertimbangkan sebagai diagnosis banding, terutama:
Infeksi virus: Campak (morbili), roseola infantum, rubela, dan eksantema akibat infeksi enterovirus dapat menyerupai erupsi morbiliformis. Riwayat kontak, status imunisasi, dan adanya gejala prodromal khas (seperti koplik spot pada campak, atau limfadenopati oksipital pada rubela) membantu membedakannya. Di daerah endemis campak di Indonesia, diagnosis banding ini selalu relevan.
Reaksi obat berat: SSJ, TEN, DRESS, dan AGEP — semuanya dapat diawali dengan gambaran erupsi morbiliformis, sehingga tanda bahaya seperti yang disebutkan di atas harus selalu dievaluasi aktif.
Dermatitis kontak: Pola distribusi yang lebih terlokalisasi dan riwayat paparan alergen kontak membantu membedakannya.
Pitiriasis rosea: Pola “pohon cemara” dan herald patch yang khas memudahkan identifikasi.
Tatalaksana
Langkah Pertama: Hentikan Obat Penyebab
Prinsip utama tatalaksana adalah menghentikan obat yang dicurigai. Pada dasarnya, erupsi obat akan membaik dengan sendirinya bila obat penyebabnya diidentifikasi dan segera dihentikan. Dalam kondisi pasien mengonsumsi lebih dari satu obat, prioritaskan untuk menghentikan obat yang paling mungkin menjadi penyebab berdasarkan profil risiko dan waktu pemberian.
Pertanyaan yang sering muncul: bolehkah obat dilanjutkan jika memang diperlukan untuk terapi kondisi mendasar? Pada kasus tertentu — misalnya antibiotik satu-satunya yang efektif untuk infeksi berat — keputusan untuk melanjutkan obat harus mempertimbangkan rasio manfaat-risiko, dengan pemantauan ketat terhadap perkembangan tanda bahaya. Untuk reaksi ringan seperti eksantema jinak, pertimbangan untuk penghapusan label alergi (delabeling) serupa dengan reaksi langsung dan dapat melibatkan provokasi dosis bertahap atau dosis tunggal dengan atau tanpa uji kulit pendahuluan.
Terapi Simtomatik
Setelah obat penyebab dihentikan, terapi diarahkan untuk mengurangi gejala:
Antihistamin oral digunakan sebagai lini pertama untuk mengatasi gatal. Generasi pertama (klorfeniramin, hidroksisin) memberikan efek sedasi yang dapat membantu pasien beristirahat. Generasi kedua (setirisin, loratadin, feksofenadin) lebih disukai pada siang hari karena tidak mengganggu aktivitas.
Kortikosteroid topikal dengan potensi sedang hingga kuat (seperti triamsinolon asetonid atau mometason furoat) dapat dioleskan pada area lesi yang gatal untuk mengurangi inflamasi lokal. Pengobatan sebagian besar bersifat suportif. Antipruritik topikal dan kortikosteroid dapat membantu meringankan pruritus.
Emolien (pelembap) direkomendasikan untuk mempertahankan kelembaban kulit dan mencegah kekeringan, terutama pada fase penyembuhan saat kulit mungkin sedikit bersisik.
Kortikosteroid sistemik (misalnya prednison oral) dapat dipertimbangkan pada kasus dengan gejala yang berat, lesi yang luas, atau disertai edema angioneurotik, dengan mempertimbangkan risiko dan manfaatnya.
Pantau Perkembangan Klinis
Pasien harus dipantau secara aktif. Jika dalam 5–7 hari setelah penghentian obat tidak ada perbaikan, atau terjadi perburukan, atau muncul tanda bahaya baru, reevaluasi diagnosis harus dilakukan dan rujukan ke spesialis kulit dan kelamin dipertimbangkan.
Kapan Merujuk?
Pertimbangkan rujukan segera ke fasilitas yang lebih tinggi bila:
- Lesi sangat luas (>50% luas permukaan tubuh) atau melibatkan mukosa
- Terdapat tanda-tanda SSJ/TEN atau DRESS (demam tinggi, edema wajah, eosinofilia, keterlibatan organ)
- Tidak ada perbaikan setelah 7 hari terapi adekuat
- Terjadi perburukan klinis yang progresif
Edukasi Pasien: Informasi yang Tak Boleh Dilewatkan
Edukasi pasien merupakan komponen kritis dalam manajemen jangka panjang exanthematous drug eruption.
Dokumentasi riwayat alergi obat. Pasien dan keluarga harus diedukasi untuk mencatat dan menyimpan informasi tentang obat yang menyebabkan reaksi. Informasi ini harus tercatat dalam rekam medis dan idealnya ditulis di kartu kesehatan atau catatan pribadi yang dibawa saat berobat ke mana pun. Apabila terdapat riwayat erupsi obat, sebaiknya beri catatan khusus akan kejadian tersebut pada rekam medis pasien, dan dokter harus selalu menanyakan riwayat alergi atau kejadian tidak diinginkan saat akan meresepkan obat.
Komunikasikan riwayat alergi ke semua tenaga kesehatan. Pasien perlu memahami bahwa alergi obat harus dikomunikasikan tidak hanya kepada dokter, tetapi juga kepada apoteker, perawat, dan tenaga kesehatan lain yang terlibat dalam perawatannya.
Hindari obat penyebab. Pasien harus menghindari mengonsumsi kembali obat yang diduga menjadi penyebab erupsi, termasuk obat-obat dalam satu golongan yang mungkin bereaksi silang. Konsultasikan dengan dokter atau apoteker bila ragu.
Kemungkinan hiperpigmentasi pasca-inflamasi. Pasien perlu diberitahu bahwa bekas lesi mungkin meninggalkan warna kulit yang lebih gelap (hiperpigmentasi pasca-inflamasi) yang dapat bertahan beberapa minggu hingga bulan sebelum memudar.
Kenali tanda bahaya. Pasien dan keluarga harus diajarkan tanda-tanda yang harus segera membawa mereka kembali ke fasilitas kesehatan: demam tinggi yang muncul atau memburuk, kulit melepuh, nyeri yang hebat pada kulit, keterlibatan mata atau mulut, atau kondisi umum yang memburuk.
Prognosis
Prognosis exanthematous drug eruption pada umumnya sangat baik bila obat penyebab diidentifikasi dan dihentikan tepat waktu. Ruam biasanya mulai membaik dalam 3–5 hari setelah penghentian obat, dan resolusi komplit terjadi dalam 1–2 minggu. Pada umumnya, erupsi obat akan membaik setelah penghentian obat penyebab.
Kunci keberhasilan adalah identifikasi dini, penghentian obat segera, dan kewaspadaan terhadap tanda-tanda yang menunjukkan kondisi berkembang menjadi reaksi berat. Kondisi yang tidak teridentifikasi atau ditangani terlambat — terutama yang sebenarnya merupakan DRESS atau SSJ dalam presentasi awalnya — dapat berkembang menjadi kondisi kritis dengan angka mortalitas yang bermakna.
Catatan Khusus di Lingkungan Layanan Kesehatan Indonesia
Beberapa pertimbangan khusus relevan dalam konteks layanan kesehatan Indonesia:
Tingginya penggunaan antibiotik. Penggunaan antibiotik yang masih cukup tinggi di fasilitas layanan primer Indonesia — termasuk untuk kondisi yang sebenarnya viral (seperti batuk pilek tanpa komplikasi) — meningkatkan risiko erupsi obat akibat antibiotik. Stewardship antibiotik yang baik tidak hanya mencegah resistansi antimikroba, tetapi juga mengurangi risiko erupsi obat yang tidak perlu.
Interaksi aminopenisilin-virus. Mengingat infeksi EBV (mononukleosis infeksiosa) sering tidak terdiagnosis secara klinis di Indonesia, erupsi morbiliformis pada pasien yang menerima amoksisilin perlu dipertimbangkan apakah ada kemungkinan infeksi EBV yang mendasari sebelum mencap pasien sebagai “alergi amoksisilin” secara permanen.
Penggunaan jamu dan herbal. Di masyarakat Indonesia, konsumsi jamu dan produk herbal yang tidak terstandarisasi cukup umum. Produk-produk ini juga dapat menjadi penyebab erupsi kulit yang sering tidak teridentifikasi dalam anamnesis rutin karena pasien tidak menganggapnya sebagai “obat.” Anamnesis yang komprehensif harus selalu mencakup pertanyaan tentang konsumsi jamu, suplemen, dan produk herbal.
Sistem rujukan. Dalam sistem JKN/BPJS Kesehatan di Indonesia, penanganan exanthematous drug eruption tanpa komplikasi dapat dilakukan di tingkat layanan primer (FKTP). Kasus dengan komplikasi atau kecurigaan reaksi berat (SSJ/TEN/DRESS) harus dirujuk ke FKTRL yang memiliki fasilitas perawatan intensif dan spesialisasi dermatologi.
Kesimpulan
Exanthematous drug eruption adalah bentuk reaksi kulit akibat obat yang paling umum dan umumnya bersifat jinak. Patofisiologinya melibatkan reaksi hipersensitivitas tipe IV yang diperantarai sel T, dengan kompleksitas tambahan dari interaksi obat-virus yang kini lebih dipahami. Diagnosis ditegakkan secara klinis, dengan penekanan pada anamnesis obat yang komprehensif dan penilaian tanda bahaya yang sistematis untuk menyingkirkan reaksi obat berat yang dapat mengancam jiwa.
Tatalaksana berpusat pada penghentian obat penyebab, terapi simtomatik untuk gejala yang mengganggu, pemantauan klinis ketat, dan edukasi pasien yang komprehensif. Klinisi di lini pertama memainkan peran yang sangat penting — bukan hanya dalam menangani erupsi itu sendiri, tetapi juga dalam menjaga dokumentasi alergi obat yang akurat dan mencegah terjadinya reaksi serupa di masa depan.
Referensi
Barbaud, A., Goncalo, M., Mockenhaupt, M., Copaescu, A., & Phillips, E. J. (2024). Delayed skin testing for systemic medications: Helpful or not? The Journal of Allergy and Clinical Immunology: In Practice, 12(9), 2268–2277. https://doi.org/10.1016/j.jaip.2024.06.047
Brockow, K., Wurpts, G., Trautmann, A., Pfützner, W., Treudler, R., Bircher, A. J., … Zuberbier, T. (2023). Guideline for allergological diagnosis of drug hypersensitivity reactions: S2k Guideline of the German Society for Allergology and Clinical Immunology (DGAKI). Allergologie Select, 7, 122–139. https://doi.org/10.5414/ALX02422E
Calle, A. M., Aguirre, N., Ardila, J. C., & Cardona Villa, R. (2023). DRESS syndrome: A literature review and treatment algorithm. World Allergy Organization Journal, 16(3), 100673. https://doi.org/10.1016/j.waojou.2022.100673
Hung, S. I., Mockenhaupt, M., Blumenthal, K. G., Abe, R., Ueta, M., Ingen-Housz-Oro, S., … Chung, W. H. (2024). Severe cutaneous adverse reactions. Nature Reviews Disease Primers, 10(1), 30. https://doi.org/10.1038/s41572-024-00514-0
Kementerian Kesehatan RI. (2024). Penyakit kulit akibat reaksi simpang obat. Kemenkes RI.
Lehloenya, R. J., Peter, J. G., Copascu, A., Trubiano, J. A., & Phillips, E. J. (2020). Delabeling delayed drug hypersensitivity: How far can you safely go? The Journal of Allergy and Clinical Immunology: In Practice, 8(9), 2878–2895.e6. https://doi.org/10.1016/j.jaip.2020.07.005
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia (PERDOSKI). (2021). Panduan praktik klinis bagi dokter spesialis kulit dan kelamin di Indonesia. PERDOSKI.
Wei, B. M., Fox, L. P., Kaffenberger, B. H., Korman, A. M., Micheletti, R. G., Mostaghimi, A., … Nelson, C. A. (2023). Drug-induced hypersensitivity syndrome/drug reaction with eosinophilia and systemic symptoms. Part I: Epidemiology, pathogenesis, clinicopathological features, and prognosis. Journal of the American Academy of Dermatology, 90(5), 885–908. https://doi.org/10.1016/j.jaad.2023.02.072
Wei, B. M., Fox, L. P., Kaffenberger, B. H., Korman, A. M., Micheletti, R. G., Mostaghimi, A., … Nelson, C. A. (2023). Drug-induced hypersensitivity syndrome/drug reaction with eosinophilia and systemic symptoms. Part II: Diagnosis and management. Journal of the American Academy of Dermatology, 90(5), 911–926. https://doi.org/10.1016/j.jaad.2023.02.073
Yan, A., Madigan, L., Korman, A., Shearer, S., Dulmage, B., Patel, T., … Kaffenberger, B. (2025). Morbilliform eruptions: Differentiating low-risk drug eruptions, severe cutaneous adverse reactions, viral eruptions, and acute graft-versus-host disease. American Journal of Clinical Dermatology, 26(3), 379–393. https://doi.org/10.1007/s40257-025-00924-0
Artikel ini merupakan pembaruan dari tulisan sebelumnya yang diterbitkan tahun 2017. Informasi dalam artikel ini bersifat edukatif dan tidak menggantikan konsultasi medis langsung. Selalu konsultasikan kondisi kesehatan Anda kepada tenaga medis yang kompeten.

Tinggalkan komentar