Diperbarui: April 2025 | Artikel asli: April 2019
Sebelum pandemi COVID-19, nama myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS) nyaris tidak dikenal di luar lingkaran spesialis. Kini, setelah jutaan orang di seluruh dunia — termasuk Indonesia — mengalami gejala long COVID yang bertahan berbulan-bulan, kondisi ini mendapat perhatian baru yang sepatutnya sudah lebih awal datang. Lebih dari separuh pasien long COVID memenuhi kriteria diagnosis ME/CFS, menjadikannya salah satu konsekuensi kesehatan terbesar dari pandemi yang masih terus kita rasakan.
Artikel ini merupakan pembaruan menyeluruh dari tulisan tahun 2019 tentang sindrom kelelahan kronis, dengan mengintegrasikan panduan klinis terbaru, perkembangan pemahaman patogenesis, serta relevansinya bagi konteks kesehatan di Indonesia.
Apa Itu ME/CFS?
Myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS) adalah penyakit kronis yang debilitatif dengan etiologi yang belum diketahui, dan diakui oleh Organisasi Kesehatan Dunia (WHO) serta Pusat Pengendalian dan Pencegahan Penyakit Amerika Serikat (US CDC) sebagai gangguan pada otak. Dalam sistem klasifikasi ICD-10, ME/CFS dikodekan sebagai G93.3 (di bawah gangguan saraf), sementara dalam ICD-11 dikodekan sebagai 8E49.
Kondisi ini memiliki banyak nama sepanjang sejarahnya: chronic fatigue syndrome (CFS), myalgic encephalomyelitis (ME), kelelahan pasca-infeksi virus, dan systemic exertion intolerance disease (SEID). Banyak pasien merasa nama “sindrom kelelahan kronis” terlalu luas, terlalu sederhana, dan bersifat menghakimi, sehingga komunitas pasien dan peneliti lebih memilih singkatan ME/CFS.
Yang perlu ditekankan sejak awal: ME/CFS bukanlah sekadar “kelelahan berlebihan” atau “pikiran yang terlalu aktif.” Satu hal yang membedakan ME/CFS dari penyakit lain adalah memburuknya gejala secara bermakna sebagai respons terhadap aktivitas fisik, kognitif, ortostatik, bahkan emosional yang tergolong ringan. Fenomena ini dikenal sebagai post-exertional malaise (PEM) atau post-exertional symptom exacerbation (PESE).
Seberapa Umum ME/CFS?
Penyakit ini terutama menyerang orang dewasa, dengan puncak onset usia antara 20 dan 45 tahun, dengan rasio perempuan terhadap laki-laki sebesar 3:1. Data terbaru dari UK Biobank memperkirakan lebih dari 250.000 orang di Inggris dan Wales menderita ME/CFS, dengan perempuan terkena sekitar 2,4 kali lebih sering dari laki-laki.
ME/CFS memengaruhi semua usia, ras, dan kelompok sosial-ekonomi. Karena gejala yang meliputi gangguan kognitif dan fisik yang memburuk akibat aktivitas, kondisi ini menimbulkan beban ekonomi yang signifikan. Hingga 75% pasien ME/CFS tidak mampu bekerja, dan kurang dari seperlima yang bekerja penuh waktu.
Lonjakan Kasus Pasca Pandemi
Kaitan ME/CFS dengan long COVID secara dramatis meningkatkan perkiraan jumlah penderita. Beberapa studi memperkirakan bahwa sekitar separuh dari pasien post-COVID syndrome (long COVID) memenuhi kriteria ME/CFS.
Data dari studi RECOVER-Adult NIH memberikan gambaran yang lebih tegas: angka kejadian ME/CFS pada partisipan yang diikuti sejak terinfeksi SARS-CoV-2 adalah 2,66 per 100 orang-tahun, dibandingkan 0,93 per 100 orang-tahun pada partisipan yang tidak terinfeksi — rasio hazard sebesar 4,93. Sebanyak 4,5% dari 11.785 partisipan yang terinfeksi memenuhi kriteria ME/CFS, dibandingkan hanya 0,6% pada kelompok yang tidak terinfeksi.
Di Indonesia, meskipun data khusus ME/CFS belum tersedia, angka long COVID memberikan gambaran besar masalah ini. Studi kolaboratif antara RSUP Persahabatan Jakarta, Fakultas Kedokteran Universitas Indonesia (FKUI), dan Perhimpunan Dokter Paru Indonesia (PDPI) menemukan bahwa sekitar 66,5% penyintas COVID-19 mengalami gejala menetap atau long COVID pasca sembuh, dengan gejala kelelahan menduduki posisi teratas (29,4%).
Mengapa ME/CFS Terjadi? Memahami Patogenesis yang Kompleks
Hingga saat ini, penyebab pasti ME/CFS belum diketahui. Namun, pemahaman kita tentang mekanismenya jauh berkembang dibandingkan sepuluh tahun lalu. Analisis terkini menggambarkan ME/CFS sebagai kondisi yang muncul dari jaringan kompleks kerentanan genetik dan pemicu lingkungan — terutama infeksi virus — yang menghasilkan serangkaian respons patologis berupa disregulasi imun, inflamasi kronis, disbiosis usus, dan gangguan metabolisme.
1. Triad Neuro-Imuno-Endokrin
Pola neuro-imuno-endokrinologi pada pasien ME/CFS yang diperoleh dari berbagai studi menunjukkan bahwa tiga pilar ini merupakan kunci untuk memahami kompleksitas penyakit: sistem imunologis, sistem neuroendokrin, dan sistem saraf pusat.
Pada sisi imunologis, ME/CFS disertai inflamasi sistemik dengan peningkatan kadar sitokin pro-inflamasi, penurunan aktivitas sel NK (natural killer), gangguan pada jalur antiviral 2-5A sintetase/ribonuklease L, serta penurunan antioksidan termasuk seng dan koenzim Q10. Pada sisi neuroendokrin, terjadi atenuasi aksis hipotalamus-pituitari-adrenal (HPA) dengan bukti hipokortiolisme sistemik, disertai peningkatan aktivitas saraf simpatis dan peningkatan kadar katekolamin.
2. Disfungsi Mitokondria
ME/CFS adalah gangguan multisistem yang membebatkan dengan etiologi yang tidak jelas. Salah satu gejala khasnya adalah kelelahan berkepanjangan setelah aktivitas — sebuah ciri yang juga diamati pada long COVID — yang menunjukkan adanya disfungsi mendasar dalam produksi energi. Disfungsi mitokondria dan peran patogenetik potensialnya dalam kondisi-kondisi ini kini menjadi fokus penelitian intensif.
3. Disbiosis Usus
Penelitian terbaru menambahkan dimensi baru: disregulasi imun, stres oksidatif, disfungsi mitokondria, dan neuroinflamasi merupakan hal yang sentral dalam patologi ME/CFS. Studi multi-omik oleh Xiong dkk. (2023) menunjukkan perbedaan bermakna pada mikrobioma usus pasien ME/CFS dibandingkan kontrol sehat, membuka kemungkinan peran poros usus-otak dalam patogenesis penyakit.
4. Reaktivasi Virus Laten
Keterlibatan virus merupakan teori patofisiologis yang didukung kuat, mengingat tingginya indeks onset infeksius pada setidaknya separuh pasien, beserta temukan disregulasi biokimiawi yang terkonfirmasi pada jalur antiviral dalam monosit. Virus yang dicurigai meliputi Epstein-Barr (EBV), cytomegalovirus (CMV), HHV-6, dan kini SARS-CoV-2.
Bagaimana Gejala ME/CFS?
ME/CFS bukan sekadar “mudah lelah.” Kondisi ini adalah penyakit multisistem dengan gambaran klinis yang khas dan kompleks.
Gejala Inti
1. Kelelahan yang mengubah kehidupan — bukan sekadar rasa ngantuk biasa, tetapi kelelahan mendalam yang membatasi kemampuan melakukan aktivitas harian, berlangsung lebih dari 6 bulan, tidak membaik dengan istirahat, dan bukan akibat aktivitas berlebihan.
2. Post-exertional malaise (PEM) — ini adalah ciri khas ME/CFS yang paling membedakannya dari kondisi lain. PEM adalah memburuknya gejala secara signifikan setelah aktivitas fisik atau kognitif yang ringan sekalipun. Efeknya sering tertunda 12–48 jam setelah aktivitas, dan dapat berlangsung berhari-hari hingga berminggu-minggu. Memaksakan diri untuk “melatih stamina” bukan hanya tidak membantu, tetapi dapat memperburuk kondisi secara permanen.
3. Tidur yang tidak menyegarkan — pasien tidur dengan durasi cukup namun bangun tetap merasa lelah, seolah tidak pernah beristirahat.
4. Gangguan kognitif (brain fog) — kesulitan berkonsentrasi, gangguan memori jangka pendek, kesulitan mencari kata-kata, yang oleh pasien sering digambarkan seperti “berpikir di dalam kabut.”
5. Intoleransi ortostatik — gejala yang memburuk saat berdiri, seperti pusing, jantung berdebar, atau bahkan pingsan, yang membaik saat berbaring. Ini sering merupakan manifestasi postural orthostatic tachycardia syndrome (POTS).
Gejala Penyerta
Banyak pasien juga mengalami nyeri otot dan sendi yang berpindah-pindah, sakit kepala dengan pola baru, hipersensitivitas terhadap cahaya, suara, dan bau, gangguan pencernaan, dan gangguan fungsi imun (sering sakit ringan, namun berlangsung lama).
Kualitas hidup orang dengan ME/CFS lebih rendah dibandingkan banyak penyakit kronis berat lainnya, termasuk multiple sclerosis dan beberapa jenis kanker. Sekitar 25% penderita mengalami penyakit berat sehingga terbatas di rumah atau di ranjang.
Bagaimana ME/CFS Didiagnosis?
Diagnosis ME/CFS adalah diagnosis klinis — tidak ada pemeriksaan laboratorium atau pencitraan yang dapat membuktikannya secara pasti. Kerangka diagnostik ME/CFS saat ini sangat bergantung pada gejala klinis dan tidak memiliki biomarker yang definitif.
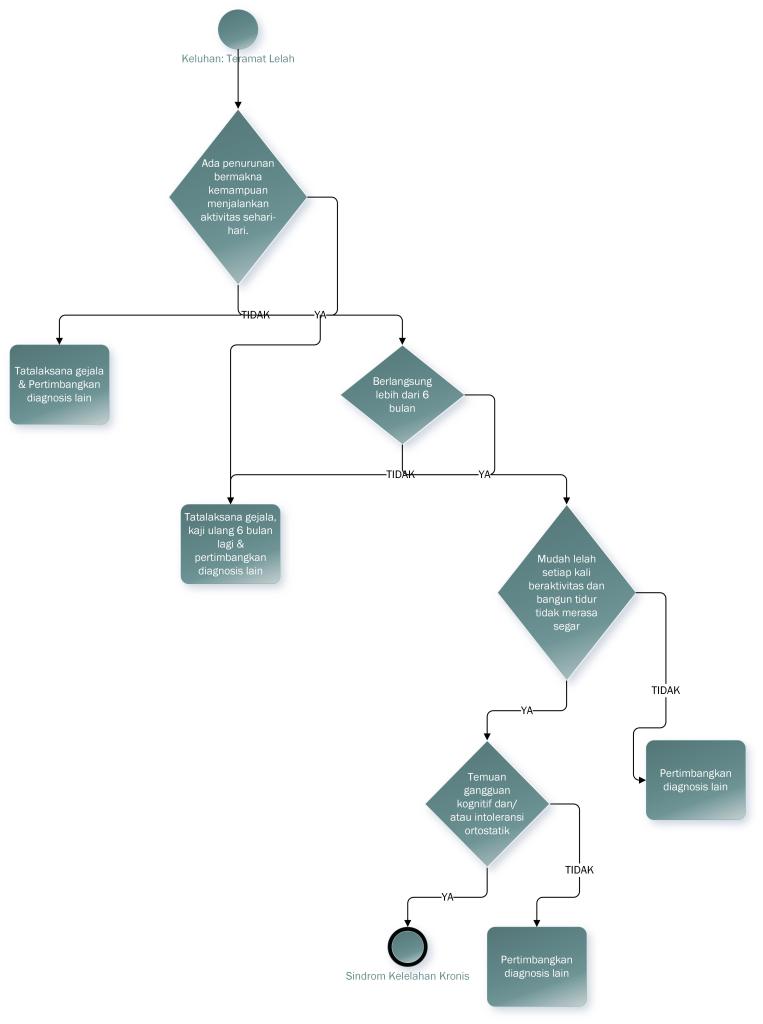
Kriteria Diagnostik: IOM 2015
Kriteria yang paling banyak digunakan secara global adalah kriteria Institute of Medicine (IOM) 2015, yang mensyaratkan semua tiga gejala berikut:
- Penurunan atau reduksi substansial dalam kemampuan melakukan aktivitas pra-sakit yang berlangsung lebih dari 6 bulan, disertai kelelahan mendalam yang tidak diakibatkan aktivitas berlebihan dan tidak berkurang secara bermakna dengan istirahat.
- Post-exertional malaise (PEM).
- Tidur yang tidak menyegarkan.
Ditambah setidaknya satu dari:
- Gangguan kognitif, atau
- Intoleransi ortostatik.
Pembaruan Panduan NICE 2021 (NG206)
Panduan NICE (Inggris) NG206 yang diterbitkan Oktober 2021 dan ditinjau ulang terakhir pada Januari 2025 mencakup rekomendasi menyeluruh mengenai diagnosis, penilaian, perencanaan asuhan, dan pengelolaan ME/CFS pada anak, remaja, dan dewasa.
Perubahan penting dalam NICE 2021 dibandingkan panduan sebelumnya (2007):
PEM diakui sebagai gejala inti yang harus ada untuk menegakkan diagnosis ME/CFS. ME/CFS kini dapat dikonfirmasi dalam 3 bulan sejak onset gejala (bukan 4–6 bulan seperti sebelumnya). Graded exercise therapy (GET — terapi latihan bertahap) tidak boleh lagi ditawarkan sebagai terapi ME/CFS.
Perubahan terakhir ini revolusioner: panduan 2007 merekomendasikan GET sebagai terapi lini pertama. Kini, bukti ilmiah yang berkembang menunjukkan bahwa memaksakan peningkatan bertahap aktivitas fisik justru berisiko memperburuk kondisi pasien melalui mekanisme PEM.
Derajat Keparahan
Pasien ME/CFS ringan masih dapat merawat diri dan sebagian besar masih bekerja atau bersekolah, namun kemungkinan telah menghentikan semua kegiatan rekreasi dan sosial. Pasien ME/CFS sedang memiliki mobilitas terbatas dan biasanya telah berhenti bekerja, membutuhkan istirahat di siang hari. Pasien ME/CFS berat tidak mampu melakukan aktivitas apapun sendiri, memiliki gangguan kognitif berat, dan sering bergantung pada kursi roda. Pasien ME/CFS sangat berat terbaring di ranjang sepanjang hari dan bergantung pada perawatan orang lain.
Pemeriksaan yang Perlu Dilakukan
Karena ME/CFS adalah diagnosis eksklusi, pemeriksaan awal bertujuan menyingkirkan kondisi lain. Pemeriksaan yang direkomendasikan meliputi darah lengkap, fungsi tiroid (TSH), glukosa darah, fungsi hati dan ginjal, kadar ferritin, vitamin B12, vitamin D, laju endap darah (LED), dan CRP. Pemeriksaan lanjutan bergantung pada gambaran klinis.
Kondisi yang Perlu Dibedakan (Diagnosis Banding)
Banyak kondisi memiliki gambaran klinis yang mirip dengan ME/CFS dan perlu disingkirkan terlebih dahulu, antara lain: hipotiroidisme, anemia defisiensi besi, diabetes, gangguan tidur (apnea tidur obstruktif), depresi mayor, lupus eritematosus sistemik, artritis rematoid, hepatitis kronis (termasuk hepatitis B dan C yang relevan di Indonesia), tuberkulosis, dan sindrom kelelahan terkait keganasan.
Penting: ME/CFS dan depresi dapat terjadi bersamaan, namun bukanlah kondisi yang sama. Meskipun banyak gejala ME/CFS tumpang tindih dengan penyakit lain, satu ciri yang membedakannya adalah memburuknya gejala sebagai respons terhadap aktivitas yang relatif ringan — hal ini tidak terjadi pada depresi primer.
Tatalaksana ME/CFS: Paradigma yang Berubah
Tidak ada pengobatan yang dapat menyembuhkan ME/CFS. Panduan terapi saat ini berfokus pada manajemen gejala, namun tanpa target yang jelas atau mekanisme penyebab yang pasti, angka remisi rendah, dan kurang dari 5% pasien kembali ke tingkat aktivitas sebelum sakit.
Perlu dicatat: pengobatan yang dulu dianjurkan, kini sudah ditinggalkan. Rituximab, yang sempat diteliti karena hipotesis autoimun ME/CFS, terbukti tidak efektif dalam uji klinis acak terkontrol berskala besar (RCT DeRidder 2019). Rintatolimod juga tidak mendapat persetujuan regulasi di sebagian besar negara karena bukti yang tidak konsisten. Graded exercise therapy, yang selama bertahun-tahun menjadi standar terapi, kini tidak direkomendasikan karena risiko memperburuk kondisi melalui PEM.
1. Energy Pacing — Fondasi Tatalaksana
Pacing adalah strategi manajemen energi yang merupakan inti tatalaksana ME/CFS saat ini. Profesional kesehatan harus memahami prinsip manajemen energi (pacing) dan bekerja sama dengan pasien untuk menetapkan pola aktivitas dalam batas energi mereka saat ini yang meminimalkan gejala. Ini harus mempertimbangkan semua jenis aktivitas — kognitif, fisik, emosional, dan sosial.
Dalam praktiknya, pacing berarti:
- Mengenali “ambang energi” harian pribadi
- Berhenti beraktivitas sebelum merasa lelah, bukan setelahnya
- Memecah aktivitas besar menjadi segmen-segmen kecil dengan jeda istirahat
- Tidak “memaksakan diri” pada hari-hari yang tampak lebih baik
- Menggunakan activity log untuk melacak pola energi dan PEM
2. Manajemen Gejala Individual
Tempat mana pun yang memungkinkan, gejala individual, komorbiditas, dan kondisi yang ada bersamaan harus diidentifikasi, ditangani, dan dikelola menggunakan pendekatan individual yang juga mempertimbangkan keparahan ME/CFS.
Beberapa pendekatan yang direkomendasikan:
Gangguan tidur: kebersihan tidur (sleep hygiene) yang ketat, pengelolaan jadwal tidur yang konsisten, dan jika diperlukan, konsultasi spesialis tidur. Pada beberapa kasus, obat tidur jangka pendek dapat dipertimbangkan.
Nyeri kronis: analgesik sederhana, terapi fisik ringan yang disesuaikan dengan batas energi pasien, serta pertimbangan low-dose naltrexone (LDN) yang menunjukkan manfaat awal dalam beberapa studi kecil meskipun belum cukup bukti untuk rekomendasi rutin.
Intoleransi ortostatik/POTS: peningkatan asupan garam dan cairan, stoking kompresi, perubahan posisi bertahap, dan obat-obatan seperti beta-bloker atau fludrokortison bila diindikasikan. Pengelolaan intoleransi ortostatik termasuk POTS harus disesuaikan dengan gejala ME/CFS lainnya, dan obat-obatan harus diresepkan atau diawasi oleh klinisi yang ahli dalam intoleransi ortostatik.
Defisiensi vitamin D: profesional kesehatan harus menyadari bahwa individu dengan ME/CFS — terutama yang terbatas di rumah atau di ranjang — berisiko mengalami defisiensi vitamin D, sehingga suplementasi perlu dipertimbangkan.
Kognitif dan psikologis: terapi kognitif perilaku (cognitive behavioural therapy/CBT) dalam NICE 2021 tidak lagi direkomendasikan sebagai terapi primer, melainkan hanya untuk komorbiditas psikologis seperti depresi dan kecemasan yang terjadi bersamaan, bukan untuk mengatasi ME/CFS itu sendiri.
3. Pendekatan Multidisiplin
Penanganan yang efektif melibatkan pendekatan terkoordinasi dan multidisiplin. Bila memungkinkan, pasien sebaiknya dirujuk ke tim spesialis ME/CFS untuk penilaian komprehensif dan rencana asuhan serta dukungan yang diindividualisasi.
ME/CFS dan Long COVID: Hubungan yang Tidak Bisa Diabaikan
Pandemi COVID-19 memperkuat argumen bahwa ME/CFS adalah penyakit nyata dengan dasar biologis. ME/CFS adalah penyakit neurologis kronis yang sering didahului oleh infeksi. Minat terhadap ME/CFS meningkat pesat belakangan ini karena tumpang tindihnya yang signifikan dengan sindrom post-COVID (long COVID), dengan beberapa studi memperkirakan bahwa sekitar separuh pasien long COVID memenuhi kriteria ME/CFS.
Studi menunjukkan bahwa pasien long COVID menunjukkan klaster gejala yang serupa dengan ME/CFS, dan sekitar separuh pasien long COVID memenuhi kriteria diagnosis ME/CFS. Temuan ini menunjukkan bahwa kriteria ME/CFS yang ada dapat diadaptasi untuk mengidentifikasi subset pasien long COVID.
Gejala yang paling dominan pada keduanya adalah kelelahan, PEM, brain fog, tidur tidak menyegarkan, dan intoleransi ortostatik. Dari sisi perbandingan kapasitas, pasien ME/CFS rata-rata hanya memiliki 41% kapasitas pra-sakit, sementara pasien long COVID 50,6%. Lebih banyak pasien ME/CFS (20,4%) yang melaporkan kondisi berat hingga sangat berat dibandingkan pasien long COVID (10,1%).
Konteks Indonesia: ME/CFS di Tengah Beban Penyakit yang Berlapis
Bagi tenaga kesehatan di Indonesia, khususnya dokter di layanan primer dan unit gawat darurat, ME/CFS menghadirkan tantangan tersendiri.
Pertama, tidak ada jalur rujukan yang jelas. Indonesia belum memiliki klinik atau unit spesialis ME/CFS. Pasien sering berpindah-pindah dari satu spesialis ke spesialis lain tanpa diagnosis yang komprehensif.
Kedua, stigma diagnostik masih kuat. Karena tidak ada biomarker, pasien sering dicap “neurosis”, “psikosomatis”, atau bahkan “malas”. NICE menegaskan bahwa tenaga kesehatan harus mengakui bahwa orang dengan ME/CFS mungkin telah mengalami prasangka dan ketidakpercayaan, dan mungkin merasa terstigmatisasi oleh orang-orang — termasuk keluarga, teman, dan profesional kesehatan — yang tidak memahami kondisi mereka.
Ketiga, relevansi pasca pandemi. Data dari RSUP Persahabatan dan FKUI menunjukkan bahwa 63,5% dari 852 pasien yang sembuh dari COVID-19 mengalami gejala post-COVID menetap, dengan kelelahan sebagai keluhan terbanyak (30,24%). Sebagian dari pasien ini kemungkinan memenuhi kriteria ME/CFS, namun tidak teridentifikasi.
Keempat, keterbatasan akses pemeriksaan penunjang. Di banyak fasilitas kesehatan tingkat pertama (FKTP) di Indonesia, pemeriksaan seperti tilt-table test untuk POTS atau pemeriksaan metabolomik tidak tersedia. Diagnosis ME/CFS dalam praktik sehari-hari bergantung sepenuhnya pada anamnesis dan pemeriksaan klinis yang teliti.
Kelima, cakupan JKN/BPJS. Manajemen gejala ME/CFS yang terdiri dari konsultasi multidisiplin, rehabilitasi adaptif, dan terapi psikologis komorbid pada dasarnya dapat diakses melalui mekanisme rujukan BPJS Kesehatan, meskipun belum ada panduan klinis nasional khusus ME/CFS dari Kementerian Kesehatan RI.
Apa yang Perlu Diketahui Pasien dan Keluarga
Jika Anda atau orang yang Anda sayangi mengalami kelelahan mendalam yang tidak membaik selama lebih dari beberapa bulan, terlebih jika gejala memburuk setelah aktivitas ringan, penting untuk:
- Mencatat gejala secara rinci: kapan lelah dimulai, apa yang memperburuk atau memperingan, seberapa besar dampaknya terhadap aktivitas harian.
- Tidak memaksakan diri “berolahraga untuk pulih” — PEM adalah alasan ilmiah mengapa pendekatan ini berbahaya pada ME/CFS.
- Berkonsultasi dengan dokter untuk menyingkirkan kondisi yang dapat ditangani (anemia, tiroid, dll.) sebelum mempertimbangkan diagnosis ME/CFS.
- Mencari dokter yang memahami ME/CFS — di Indonesia, dokter internist, neurolog, atau dokter yang familiar dengan long COVID mungkin menjadi pilihan pertama.
- Bergabung dengan komunitas pasien — berbagi pengalaman dan strategi pacing dengan sesama pasien seringkali memberikan dukungan praktis yang tidak bisa diberikan oleh sistem layanan kesehatan konvensional.
Ke Mana Penelitian ME/CFS Menuju?
Arah penelitian yang direkomendasikan mencakup pengembangan alat diagnostik berbasis biomarker, pengoptimalan terapi kombinasi yang menargetkan beberapa jalur patofisiologi secara bersamaan, serta integrasi data dunia nyata dan teknologi kesehatan digital untuk pemantauan dan pengelolaan ME/CFS yang lebih presisi.
Studi deep phenotyping NIH yang diterbitkan di Nature Communications (Walitt dkk., 2024) memeriksa 17 domain biologis pada pasien ME/CFS yang terkonfirmasi post-infeksi dan menemukan profil yang konsisten, termasuk gangguan pada diferensiasi limfosit T, metabolisme energi seluler, dan respons saraf otonom — memperkuat argumen bahwa ME/CFS memiliki dasar biologis yang dapat diukur, bukan sekedar konstruksi psikologis.
Kesimpulan
ME/CFS adalah penyakit nyata, biologis, dan melemahkan. Terlalu lama dianggap remeh oleh sistem layanan kesehatan, kini ia mendapat perhatian yang semestinya — sebagian besar didorong oleh krisis long COVID yang melanda jutaan orang di seluruh dunia, termasuk Indonesia.
Tiga hal paling penting yang perlu diingat oleh tenaga kesehatan maupun masyarakat awam:
Pertama, post-exertional malaise adalah gejala khas ME/CFS yang tidak boleh diabaikan; pasien yang mengatakan “semakin banyak bergerak semakin parah” harus dipercaya, bukan dipaksa untuk “lebih banyak berolahraga.”
Kedua, graded exercise therapy tidak lagi direkomendasikan — sebuah perubahan paradigma besar yang harus diadopsi dalam praktik klinis Indonesia.
Ketiga, era long COVID kemungkinan telah melipatgandakan jumlah pasien ME/CFS yang tidak terdiagnosis, khususnya di Indonesia dengan tingkat long COVID yang tinggi.
Penanganan komprehensif, berbasis bukti, dan terindividualisasi — bukan menyeragamkan semua pasien dalam satu protokol yang sama — adalah kunci untuk membantu mereka yang hidup dengan ME/CFS meraih kualitas hidup yang lebih baik.
Daftar Referensi
Arron, H. E., Marsh, B. D., Kell, D. B., & Khan, M. A. (2024). Myalgic encephalomyelitis/chronic fatigue syndrome: the biology of a neglected disease. Frontiers in Immunology, 15, 1386607. https://doi.org/10.3389/fimmu.2024.1386607
Bateman, L., Bested, A. C., Bonilla, H. F., Chheda, B. V., Chu, L., Curtin, J. M., et al. (2021). Myalgic encephalomyelitis/chronic fatigue syndrome: essentials of diagnosis and management. Mayo Clinic Proceedings, 96(11), 2861–2878. https://doi.org/10.1016/j.mayocp.2021.07.004
Grach, S. L., Seltzer, J., Bhattacharya, S., & Bhattacharya, S. S. (2023). Diagnosis and management of myalgic encephalomyelitis/chronic fatigue syndrome. Mayo Clinic Proceedings, 98(10), 1544–1551. https://doi.org/10.1016/j.mayocp.2023.07.032
Jason, L. A., & Dorri, J. A. (2023). ME/CFS and post-exertional malaise among patients with long COVID. Neurological International, 15(1), 1–11. https://doi.org/10.3390/neurolint15010001
Komaroff, A. L., & Lipkin, W. I. (2023). ME/CFS and long COVID share similar symptoms and biological abnormalities: road map to the literature. Frontiers in Medicine, 10, 1187163. https://doi.org/10.3389/fmed.2023.1187163
Maksoud, R., Magawa, C., Eaton-Fitch, N., Thapaliya, K., & Marshall-Gradisnik, S. (2023). Biomarkers for myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS): a systematic review. BMC Medicine, 21, 189. https://doi.org/10.1186/s12916-023-02893-9
National Institute for Health and Care Excellence. (2021, ditinjau 2025). Myalgic encephalomyelitis (or encephalopathy)/chronic fatigue syndrome: diagnosis and management (NG206). https://www.nice.org.uk/guidance/ng206
Pietrangelo, T., & Coppola, G. (2024). Myalgic encephalomyelitis/chronic fatigue syndrome from current evidence to new diagnostic perspectives through skeletal muscle and metabolic disturbances. Acta Physiologica, e14122. https://doi.org/10.1111/apha.14122
Stanculescu, D., Sepúlveda, N., & Lim, C. L. (2024). Advancing research and treatment: an overview of clinical trials in myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS) and future perspectives. Journal of Clinical Medicine, 13(2), 325. https://doi.org/10.3390/jcm13020325
Susanto, A. D., Isbaniah, F., Pratomo, I. P., Antariksa, B., Samoedro, E., Taufik, M., & Hari, F. (2021). Clinical characteristics and quality of life of persistent symptoms of COVID-19 syndrome in Indonesia. Jurnal Respirologi Indonesia/Departemen Pulmonologi FKUI–RSUP Persahabatan.
Vahratian, A., Lin, J. S., Bertolli, J., & Unger, E. R. (2023). Myalgic encephalomyelitis/chronic fatigue syndrome in adults: United States, 2021–2022. NCHS Data Brief, 488, 1–8.
Walitt, B., Singh, K., LaMunion, S. R., Hallett, M., Jacobson, S., Chen, K., et al. (2024). Deep phenotyping of post-infectious myalgic encephalomyelitis/chronic fatigue syndrome. Nature Communications, 15, 907. https://doi.org/10.1038/s41467-024-45107-3
Xiong, R., Gunter, C., Fleming, E., Vernon, S. D., Bateman, L., Unutmaz, D., & Oh, J. (2023). Multi-‘omics of gut microbiome-host interactions in short- and long-term myalgic encephalomyelitis/chronic fatigue syndrome patients. Cell Host & Microbe, 31, 273–287.e5. https://doi.org/10.1016/j.chom.2023.01.001
Penafian: Artikel ini disusun untuk tujuan edukasi dan informasi umum semata. Tulisan ini tidak menggantikan saran, diagnosis, atau penanganan medis profesional. Jika Anda memiliki kekhawatiran tentang kondisi kesehatan Anda, segera konsultasikan dengan dokter atau tenaga medis yang kompeten.

Tinggalkan komentar