Setiap orang tua pasti khawatir saat anaknya mengeluh sakit perut. Sebagian besar memang tidak berbahaya — masuk angin, gastroenteritis, atau sekadar sembelit. Namun ada satu kondisi yang tidak boleh diabaikan: apendisitis akut, atau radang usus buntu.
Apendisitis bukan hanya penyakit orang dewasa. Justru sebaliknya — anak-anak menanggung beban yang lebih berat dari penyakit ini, terutama karena gejalanya kerap berbeda dari orang dewasa, diagnosisnya lebih sulit ditegakkan, dan komplikasinya datang lebih cepat.
Artikel ini secara khusus membahas apendisitis dari perspektif anak-anak: mengapa gejalanya berbeda, bagaimana dokter mendiagnosisnya, dan apa yang perlu diketahui orang tua. Untuk pembahasan apendisitis secara umum termasuk anatomi dan patofisiologi dasar, Anda dapat membaca artikel kami: Mengupas Tuntas Apendisitis: Ketika “Umbai Cacing” Menjadi Ancaman Serius.
Seberapa Sering Apendisitis Terjadi pada Anak?
Apendisitis merupakan salah satu kegawatdaruratan bedah abdomen yang paling sering dijumpai pada anak-anak dan remaja di seluruh dunia. Insidennya tertinggi pada kelompok usia 10 hingga 19 tahun, dan sekitar 6–7% individu akan mengalami apendisitis sepanjang hidupnya. Di Amerika Serikat saja, apendisitis menyebabkan sekitar 300.000 kunjungan rumah sakit setiap tahunnya, dan apendisitis akut adalah penyebab utama operasi abdomen pada anak-anak serta kegawatdaruratan bedah abdomen yang paling sering terjadi di seluruh dunia.
Di Indonesia, gambaran ini tidak jauh berbeda. Survei pada tahun 2018 mencatat bahwa jumlah penderita apendisitis di sebagian besar wilayah Indonesia mencapai sekitar 7% dari jumlah penduduk — atau sekitar 179.000 orang — dan insidens apendisitis di Indonesia menempati urutan tertinggi di antara kasus kegawatdaruratan abdomen lainnya.
Data lokal dari Indonesia turut memperkuat gambaran ini. Penelitian di Rumah Sakit Daerah Gunung Jati Cirebon periode 2021–2024 terhadap pasien bedah anak menemukan bahwa usia terbanyak adalah rentang 10–18 tahun (67,7%), dengan jenis apendisitis akut yang paling sering ditemukan (87,7%).
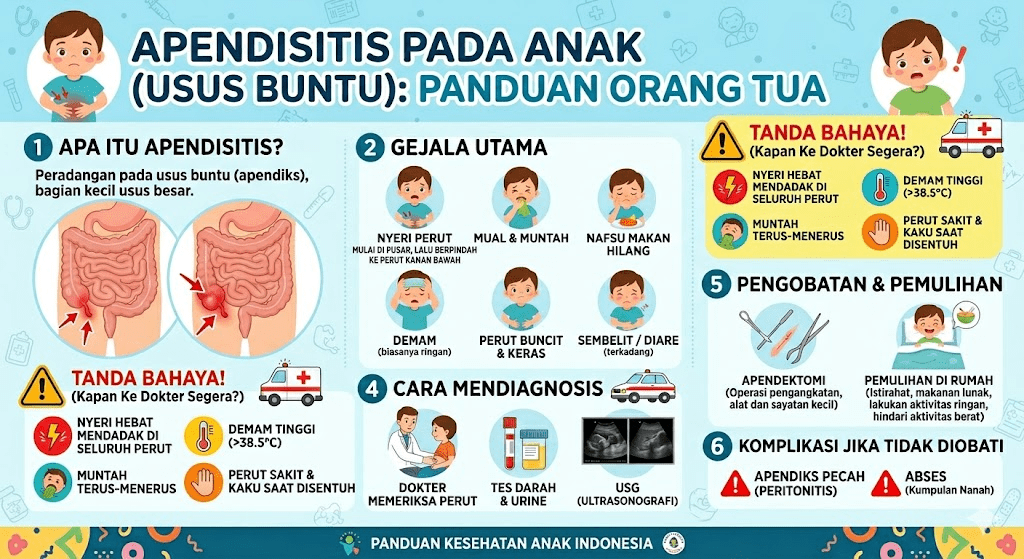
Mengapa Apendisitis pada Anak Lebih Berbahaya?
Ada satu fakta yang sering mengejutkan orang tua: anak-anak, terutama yang masih sangat muda, berisiko jauh lebih tinggi mengalami perforasi (pecahnya usus buntu) dibandingkan orang dewasa.
Mengapa demikian? Ada beberapa alasan:
Pertama, sulit mengungkapkan rasa sakit. Anak kecil tidak selalu bisa mendeskripsikan nyeri mereka secara tepat. Seorang anak usia 3 tahun mungkin hanya menangis, menolak makan, atau terlihat gelisah — tanpa bisa menyebutkan “perutku sakit sebelah kanan bawah.” Hal ini menyebabkan diagnosis sering terlambat.
Kedua, dinding apendiks lebih tipis. Pada anak kecil, lapisan otot dinding apendiks belum berkembang sempurna, sehingga jaringan lebih mudah rusak akibat tekanan peradangan yang meningkat.
Ketiga, omentum belum berkembang sempurna. Omentum adalah lapisan lemak di dalam perut yang berperan “memagari” peradangan agar tidak menyebar. Pada anak kecil, omentum belum cukup besar untuk membatasi penyebaran infeksi ketika apendiks pecah — sehingga peritonitis (infeksi selaput perut) dapat terjadi sangat cepat.
Keempat, gejala sering dikira penyakit lain. Demam, muntah, dan nyeri perut adalah gejala yang sangat umum pada anak — bisa disebabkan infeksi saluran cerna, infeksi saluran kemih, atau bahkan infeksi saluran napas.
Akibatnya, laju perforasi pada anak jauh lebih tinggi daripada dewasa. Penelitian di Ethiopia menemukan prevalensi apendisitis berkomplikasi pada anak mencapai 32%, dan keterlambatan datang ke fasilitas kesehatan lebih dari 24 jam secara bermakna meningkatkan risiko komplikasi.
Apendisitis Berdasarkan Usia: Gambaran yang Sangat Berbeda
Salah satu tantangan terbesar diagnosis apendisitis pada anak adalah bahwa gejalanya berubah sesuai usia. Apa yang terlihat pada bayi usia 2 tahun sangat berbeda dari yang terlihat pada remaja 15 tahun.
Bayi dan Balita (di Bawah 5 Tahun)
Apendisitis pada kelompok usia ini sangat jarang tetapi sangat berbahaya. Gejalanya hampir selalu tidak spesifik: demam, muntah, rewel, menolak makan, dan perut tampak kembung. Nyeri perut mungkin tidak tampak jelas, atau anak hanya terlihat memegang perut tanpa bisa menjelaskannya.
Pada anak usia tiga tahun ke bawah yang mengalami apendisitis, kadar C-Reactive Protein (CRP), diameter apendiks yang terlihat pada USG, dan skor Pediatric Appendicitis Score (PAS) merupakan faktor risiko independen terjadinya apendisitis berkomplikasi. Ini menegaskan betapa pentingnya pemeriksaan laboratorium dan pencitraan pada kelompok usia muda ini.
Karena gejalanya tidak spesifik, apendisitis pada balita hampir selalu sudah dalam kondisi perforasi saat diagnosis ditegakkan. Tingkat perforasi pada anak di bawah 5 tahun bisa mencapai 70–80%.
Anak Usia Sekolah (5–12 Tahun)
Pada kelompok usia ini, gejala mulai menyerupai presentasi klasik pada orang dewasa, meski masih belum sempurna. Anak mulai bisa menunjuk lokasi nyeri, tetapi sering belum mampu mendeskripsikan karakter nyerinya (apakah berdenyut, seperti ditusuk, atau seperti diremas).
Tanda-tanda klasik mulai dapat diperiksa: nyeri tekan di titik McBurney (perut kanan bawah), nyeri tekan lepas, demam derajat rendah, dan hilangnya nafsu makan. Namun kondisi seperti gastroenteritis dan limfadenitis mesenterika (radang kelenjar getah bening di perut akibat infeksi virus) sering kali menyerupai apendisitis pada kelompok usia ini.
Remaja (13–18 Tahun)
Presentasi pada remaja paling mirip dengan dewasa: nyeri perut yang bermula di sekitar pusar lalu berpindah ke kanan bawah, mual, muntah, demam, dan hilang nafsu makan. Namun pada remaja perempuan, diagnosis banding melebar secara signifikan: kista ovarium yang pecah, pelvic inflammatory disease (infeksi panggul), dan kehamilan ektopik harus selalu dipertimbangkan.
Gejala yang Harus Diwaspadai Orang Tua
Tanda dan gejala yang harus segera mendapatkan evaluasi medis pada anak meliputi nyeri perut yang berat, terlokalisasi, dan semakin memberat; nyeri yang mendahului muntah; muntah yang berwarna hijau (bilious vomiting); darah pada tinja; serta perut yang terasa tegang saat disentuh (guarding) dan kaku seperti papan (rigidity).
Lebih spesifik untuk apendisitis, tanda-tanda berikut perlu diwaspadai:
Nyeri yang berpindah. Awalnya nyeri di sekitar pusar atau ulu hati, kemudian dalam 4–6 jam berpindah dan menetap di perut kanan bawah. Ini adalah pola khas yang sangat sugestif apendisitis — meski pada anak kecil pola ini sering tidak terlihat jelas.
Nyeri yang memberat dengan gerakan. Anak menjadi enggan bergerak, berjalan membungkuk, atau bahkan menahan napas saat batuk karena nyeri bertambah.
Hilang nafsu makan total. Anoreksia (tidak mau makan sama sekali) adalah gejala yang sangat konsisten pada apendisitis. Anak yang sehat biasanya tetap mau makan meski sakit perut ringan.
Demam yang muncul setelah nyeri. Penting untuk diketahui: pada apendisitis, demam biasanya muncul setelah nyeri, bukan sebelumnya. Jika demam muncul lebih dahulu diikuti nyeri perut, pikirkan kemungkinan infeksi lain.
Tanda bahaya perforasi. Demam tinggi (>38,5°C), anak tampak sangat kesakitan atau justru tiba-tiba merasa lebih baik (yang bisa berarti apendiks sudah pecah dan tekanan berkurang sementara), serta perut yang keras dan sangat nyeri saat disentuh adalah tanda perforasi yang membutuhkan penanganan segera.
Bagaimana Dokter Mendiagnosis Apendisitis pada Anak?
Mendiagnosis apendisitis pada anak adalah tantangan klinis yang signifikan. Penentuan sumber nyeri perut pada anak bisa sangat menantang, dengan diagnosis banding yang sangat luas tergantung usia, meliputi gastroenteritis, konstipasi, infeksi saluran kemih, apendisitis akut, abses tuba-ovarium, torsi testis, dan volvulus.
Sistem Skor Pediatrik: PAS (Pediatric Appendicitis Score)
Untuk membantu dokter di UGD menilai risiko apendisitis pada anak secara lebih objektif, dikembangkan Pediatric Appendicitis Score (PAS). Ini adalah sistem penilaian yang dikembangkan khusus untuk populasi anak, dan berbeda dari skor Alvarado yang lebih ditujukan untuk dewasa.
PAS menilai 8 parameter, masing-masing dengan bobot nilai:
| Parameter | Nilai |
|---|---|
| Nyeri saat batuk / melompat / mengerak perut | 2 |
| Anoreksia (hilang nafsu makan) | 1 |
| Demam (>38°C) | 1 |
| Mual / muntah | 1 |
| Nyeri tekan di perut kanan bawah | 2 |
| Leukositosis (sel darah putih >10.000/µL) | 1 |
| Pergeseran diferensial (dominasi neutrofil) | 1 |
Total skor berkisar 0–10. Skor ≥6 dianggap risiko tinggi dan perlu evaluasi lanjut atau konsultasi bedah, sementara skor <4 dianggap risiko rendah untuk apendisitis.
Studi yang mengkombinasikan PAS dengan sistem skoring USG khusus pediatri menunjukkan bahwa pada skor gabungan ≥7, spesifisitas dan sensitivitas mencapai masing-masing 90% dan 90,2% untuk diagnosis apendisitis — sebuah hasil yang mendukung kemungkinan penggunaan skor kombinasi ini untuk mengurangi kebutuhan CT scan pada anak.
Pemeriksaan Laboratorium
Pemeriksaan darah lengkap hampir selalu dilakukan pada anak yang dicurigai apendisitis. Yang dicari adalah:
- Leukositosis: Peningkatan jumlah sel darah putih, biasanya di atas 10.000–12.000 sel/µL, dengan dominasi neutrofil.
- CRP (C-Reactive Protein): Penanda inflamasi yang meningkat seiring berjalannya peradangan. CRP terbukti sebagai faktor risiko independen apendisitis berkomplikasi pada anak, dengan nilai AUC 0,77 pada kurva ROC.
- Urinalisis: Penting untuk menyingkirkan infeksi saluran kemih yang bisa menyerupai apendisitis, terutama pada anak perempuan.
Perlu diingat bahwa pada stadium awal apendisitis, hasil laboratorium bisa masih normal. Oleh karena itu pemeriksaan laboratorium tidak boleh berdiri sendiri — harus selalu dikombinasikan dengan klinis dan pencitraan.
Pencitraan: USG Dulu, CT Scan Kemudian
Pemilihan modalitas pencitraan pada anak berbeda dari dewasa, dengan pertimbangan utama adalah paparan radiasi.
USG (ultrasonografi) adalah modalitas pencitraan lini pertama pada anak yang dicurigai apendisitis. USG, termasuk point-of-care ultrasonography, adalah modalitas pencitraan awal yang direkomendasikan untuk evaluasi nyeri perut akut pada anak karena biayanya yang lebih rendah, kemudahan penggunaan, dan tidak menggunakan radiasi pengion.
Pada USG, apendiks yang meradang terlihat sebagai struktur berbentuk tabung yang tidak bisa dikempiskan (non-compressible), dengan diameter lebih dari 6 mm, disertai penebalan dinding dan mungkin tampak adanya fekalit.
CT scan memang memiliki akurasi diagnostik yang lebih tinggi, tetapi risiko radiasi pada anak jauh lebih serius dibanding dewasa. Risiko radiasi pada populasi pediatri jauh lebih signifikan dibandingkan dewasa karena beberapa alasan: ukuran tubuh yang lebih kecil menyebabkan dosis relatif lebih tinggi, organ-organ yang sensitif terhadap radiasi (seperti tiroid, sumsum tulang, dan gonad) berada lebih dekat ke sumber radiasi, serta paparan radiasi lebih awal dalam kehidupan memberikan lebih banyak waktu bagi kanker yang diinduksi radiasi untuk berkembang.
Oleh karena itu, CT scan pada anak hanya digunakan bila USG tidak konklusif dan klinis sangat mengarah ke apendisitis. Bila fasilitas MRI tersedia, MRI dapat menjadi alternatif yang tidak menggunakan radiasi meski waktu pemeriksaan lebih lama.
Tata Laksana: Operasi Tetap Menjadi Standar Utama
Apendektomi Laparoskopi
Pembedahan — pengangkatan apendiks (appendectomy) — tetap merupakan terapi definitif apendisitis pada anak. Pedoman World Society of Emergency Surgery (WSES) edisi 2025 menegaskan bahwa apendektomi laparoskopi tetap menjadi pendekatan bedah standar, dan penundaan apendektomi untuk apendisitis tanpa komplikasi masih aman dilakukan dalam 24 jam tanpa peningkatan risiko komplikasi.
Pendekatan laparoskopi (bedah lubang kunci) lebih disukai karena menawarkan keunggulan berupa sayatan yang lebih kecil, nyeri pascaoperasi yang lebih ringan, waktu pemulihan lebih cepat, risiko infeksi luka lebih rendah, dan hasil kosmetik yang lebih baik.
Apakah Antibiotik Saja Bisa Menggantikan Operasi pada Anak?
Ini adalah pertanyaan yang sering muncul dan menjadi perdebatan ilmiah yang sangat aktif dalam beberapa tahun terakhir. Untuk orang dewasa, beberapa studi menunjukkan antibiotik bisa menjadi pilihan pada apendisitis tanpa komplikasi. Namun untuk anak-anak?
Sebuah uji klinis acak berskala besar yang diterbitkan di The Lancet pada 2025 memberikan jawaban penting. Uji klinis ini melibatkan 936 anak usia 5–16 tahun dari 11 rumah sakit anak di Kanada, Amerika Serikat, Finlandia, Swedia, dan Singapura. Hasilnya: kegagalan pengobatan dalam 1 tahun terjadi pada 34% kelompok antibiotik dibandingkan hanya 7% pada kelompok yang menjalani operasi — jauh melampaui batas non-inferiority yang ditetapkan sebesar 20%. Kesimpulannya, manajemen antibiotik untuk apendisitis tanpa perforasi pada anak adalah inferior (lebih buruk) dibandingkan apendektomi.
Data ini dipertegas oleh tinjauan sistematis yang lebih luas. Meta-analisis pada populasi anak menunjukkan bahwa manajemen non-operatif secara bermakna meningkatkan risiko kebutuhan operasi (odds ratio 38,31), jauh lebih tinggi dibandingkan populasi dewasa.
Dengan demikian, untuk apendisitis pada anak, pesan ilmiah saat ini cukup jelas: operasi tetap menjadi pilihan terbaik, dan pendekatan antibiotik-saja masih belum dapat direkomendasikan secara rutin untuk anak.
Antibiotik Pra-Operasi dan Pascaoperasi
Meski bukan terapi utama, antibiotik tetap menjadi bagian penting dari tata laksana apendisitis pada anak:
- Pra-operasi: Antibiotik diberikan segera saat diagnosis ditegakkan, sebelum masuk kamar operasi, untuk mengurangi risiko infeksi pascaoperasi.
- Pascaoperasi: Pada apendisitis tanpa komplikasi, antibiotik biasanya dihentikan setelah 24 jam. Pada apendisitis berkomplikasi, terapi antibiotik pascaoperasi direkomendasikan dibatasi hanya 2–3 hari. Pemberian antibiotik yang lebih lama tidak terbukti memberikan manfaat tambahan dan meningkatkan risiko resistensi.
Penanganan Apendisitis Berkomplikasi: Abses dan Phlegmon
Pada anak yang datang dengan abses apendiks atau phlegmon (massa inflamasi), pendekatannya berbeda:
Bila massa sudah terbentuk dan anak dalam kondisi stabil, dokter bedah mungkin memilih pendekatan konservatif terlebih dahulu: antibiotik intravena, dan bila perlu drainase perkutan (pengeluaran nanah melalui jarum yang dipandu USG), kemudian apendektomi interval dilakukan beberapa minggu kemudian setelah peradangan mereda.
Bukti dari tinjauan Cochrane menunjukkan bahwa apendektomi dini (segera) mungkin dapat mengurangi angka kejadian abses abdomen dan memperpendek total lama rawat inap pada pasien dengan phlegmon apendiks, meski kualitas bukti yang tersedia masih sangat rendah sehingga diperlukan penelitian lebih lanjut.
Komplikasi yang Harus Diwaspadai
Komplikasi apendisitis pada anak dapat mengancam jiwa bila terlambat ditangani.
Perforasi adalah komplikasi paling umum dan paling ditakuti. Ketika dinding apendiks yang sudah nekrosis pecah, isi apendiks — termasuk bakteri — tumpah ke rongga perut. Seperti yang telah disebutkan, anak kecil berisiko jauh lebih tinggi mengalami perforasi dibandingkan orang dewasa.
Peritonitis adalah peradangan seluruh selaput perut (peritoneum) akibat perforasi. Anak tampak sangat kesakitan, demam tinggi, dan perut terasa sangat keras seperti papan.
Abses apendiks terbentuk ketika tubuh “memagari” infeksi ke area terbatas, membentuk kantong berisi nanah. Abses biasanya terasa sebagai massa yang nyeri di perut kanan bawah.
Sepsis adalah komplikasi paling berat — infeksi menyebar ke seluruh aliran darah dan dapat menyebabkan kegagalan organ multisistem. Tanda-tandanya meliputi demam sangat tinggi atau justru suhu tubuh sangat rendah, denyut nadi cepat, tekanan darah menurun, dan anak tampak sangat sakit.
Apendisitis pada Anak dalam Konteks Indonesia
Di Indonesia, apendisitis pada anak menghadapi beberapa tantangan khas yang perlu diperhatikan:
Keterlambatan diagnosis. Banyak keluarga yang pertama kali mencoba pengobatan tradisional atau menunggu beberapa hari sebelum membawa anak ke fasilitas kesehatan. Mengingat perforasi bisa terjadi dalam 24–72 jam setelah gejala muncul, keterlambatan ini sangat berbahaya.
Keterbatasan fasilitas pencitraan. USG memang tersedia di sebagian besar rumah sakit kabupaten dan kota, tetapi kualitas pemeriksaan sangat bergantung pada kemampuan operator. Di daerah terpencil, fasilitas ini mungkin tidak tersedia sama sekali sehingga diagnosis harus lebih mengandalkan klinis dan laboratorium.
Ketersediaan bedah anak. Apendektomi laparoskopi pada anak membutuhkan spesialis bedah anak atau minimal spesialis bedah umum yang terlatih melakukan laparoskopi pada pasien pediatri. Tidak semua rumah sakit, terutama di luar kota besar, memiliki fasilitas ini.
Peran layanan primer. Dokter umum di puskesmas dan klinik pratama sering kali menjadi kontak pertama ketika anak datang dengan keluhan nyeri perut. Kemampuan mengenali tanda bahaya apendisitis dan merujuk secara tepat waktu adalah keterampilan krusial yang dapat menyelamatkan nyawa.
Dalam kerangka JKN/BPJS, pasien anak dengan apendisitis akut dapat ditangani di FKRTL (fasilitas kesehatan tingkat lanjut) setelah mendapatkan surat rujukan dari FKTP (fasilitas kesehatan tingkat pertama), dengan biaya ditanggung sesuai tarif INA-CBG. Apendektomi, baik terbuka maupun laparoskopi, termasuk dalam cakupan JKN.
Kapan Harus Segera ke UGD?
Sebagai panduan praktis untuk orang tua, segera bawa anak ke UGD bila:
- Nyeri perut yang memburuk progresif, terutama bila terlokalisasi di kanan bawah
- Anak menolak berjalan atau berjalan membungkuk karena nyeri
- Demam disertai nyeri perut yang tidak membaik dalam beberapa jam
- Muntah yang tidak berhenti disertai nyeri perut
- Anak tampak sangat kesakitan, lemas, atau pucat
- Perut terasa keras atau tegang saat disentuh
- Bayi atau balita yang sangat rewel, menolak makan, dan perutnya tampak kembung
Jangan menunggu bila tanda-tanda di atas muncul. Apendisitis adalah kedaruratan bedah — setiap jam keterlambatan meningkatkan risiko perforasi.
Kesimpulan
Apendisitis pada anak adalah kondisi serius yang membutuhkan kewaspadaan tinggi dari orang tua dan tenaga kesehatan. Berbeda dari orang dewasa, gejala pada anak — terutama anak kecil — sering kali tidak khas, membuat diagnosis lebih sulit dan risiko keterlambatan lebih besar.
Sistem skor khusus pediatri seperti PAS membantu dokter menilai risiko secara lebih terstruktur, sementara USG menjadi modalitas pencitraan pilihan pertama untuk menghindari paparan radiasi yang tidak perlu. Apendektomi laparoskopi tetap menjadi standar tata laksana terbaik, didukung oleh bukti terkini termasuk uji klinis berskala besar di The Lancet 2025 yang membuktikan bahwa antibiotik saja tidak cukup untuk menggantikan operasi pada anak.
Kunci keselamatan adalah mengenali gejala awal dan tidak menunda untuk mencari pertolongan medis.
Referensi
Azmeraw, M., Abate, B. B., Temesgen, D., Feleke, S. F., Haile, R. N., Abate, M. D., & Kitaw, T. A. (2025). Complicated appendicitis and associated risk factors among children. BMC Pediatrics, 25(1), 336. https://doi.org/10.1186/s12887-025-05447-5
Buel, K. L., Wilcox, J., & Mingo, P. T. (2024). Acute abdominal pain in children: Evaluation and management. American Family Physician, 110(6), 621–631.
Doleman, B., Fonnes, S., Lund, J. N., Boyd-Carson, H., Javanmard-Emamghissi, H., Moug, S., Hollyman, M., Tierney, G., Tou, S., & Williams, J. P. (2024). Appendectomy versus antibiotic treatment for acute appendicitis. Cochrane Database of Systematic Reviews, 4(4), CD015038. https://doi.org/10.1002/14651858.CD015038.pub2
Ju, J.-J., Zhang, T., Cheng, Y., Zhou, Y.-L., Qi, S.-Q., Zhang, Z.-Q., Shen, W.-C., & Pan, Z.-B. (2024). Risk factors for acute complicated appendicitis in children aged three years and younger. BMC Pediatrics, 24(1), 484. https://doi.org/10.1186/s12887-024-04959-w
Lamm, R., & Kumar, S. S. (2023). Diagnosis and treatment of appendicitis: Systematic review and meta-analysis. Surgical Endoscopy, 37(12), 8933–8990. https://doi.org/10.1007/s00464-023-10456-5
Nemeh, C., Hassan, I. N., Walsh, A., Iyer, S., & Gitzelmann, C. A. (2023). Pediatric ultrasound appendicitis score for the diagnosis of acute appendicitis to reduce computed tomography scan utilization. The American Surgeon, 90(2), 245–251. https://doi.org/10.1177/00031348231199172
Podda, M., Ceresoli, M., De Simone, B., Fugazzola, P., Pata, F., Balla, A., … Catena, F. (2026). Diagnosis and treatment of acute appendicitis: 2025 edition of the World Society of Emergency Surgery Jerusalem Guidelines. JAMA Surgery, 161(3), 283–295. https://doi.org/10.1001/jamasurg.2025.6218
Salminen, P., Haijanen, J., Minneci, P. C., Davidson, G. H., Boermeester, M. A., Livingston, E., Andersson, R. E., Lee, K. H., & Flum, D. (2025). Appendicitis. Nature Reviews Disease Primers, 11(1), 79. https://doi.org/10.1038/s41572-025-00659-6
St Peter, S. D., Noel-MacDonnell, J. R., Hall, N. J., Eaton, S., Suominen, J. S., Wester, T., … Pierro, A. (2025). Appendicectomy versus antibiotics for acute uncomplicated appendicitis in children: An open-label, international, multicentre, randomised, non-inferiority trial. The Lancet, 405(10474), 233–240. https://doi.org/10.1016/S0140-6736(24)02420-6
Sanggahan: Artikel ini disusun untuk tujuan edukasi dan informasi kesehatan bagi masyarakat umum. Artikel ini tidak menggantikan konsultasi, diagnosis, atau tata laksana medis oleh tenaga kesehatan profesional. Bila anak Anda menunjukkan gejala yang mencurigakan apendisitis, segera bawa ke instalasi gawat darurat rumah sakit terdekat.

Tinggalkan komentar