Diperbarui: April 2025
Pernahkah Anda bertanya-tanya: mengapa luka kecil yang biasanya sembuh dalam beberapa hari pada orang sehat, bisa berkembang menjadi borok besar yang berlangsung berbulan-bulan pada penderita diabetes? Jawabannya terletak jauh di dalam sel — dalam serangkaian proses biokimia dan fisiologis yang dirusak secara sistematis oleh kadar gula darah yang tinggi.
Memahami mengapa ulkus kaki diabetes terjadi dan mengapa luka ini begitu sulit sembuh bukan hanya soal akademis. Pemahaman ini adalah fondasi dari setiap keputusan klinis dalam pencegahan dan tata laksananya. Artikel ini membahas patofisiologi ulkus kaki diabetes secara lebih mendalam daripada yang biasanya dijelaskan — untuk pasien yang ingin benar-benar memahami kondisinya, maupun bagi tenaga kesehatan yang ingin menyegarkan kembali dasarnya.
Untuk pembahasan tentang cara merawat ulkus kaki diabetes yang sudah terbentuk, silakan baca artikel terpisah: Perawatan Luka Ulkus Diabetes.
Skala Masalah: Bukan Luka Biasa
Ulkus kaki diabetes merupakan salah satu komplikasi diabetes yang paling umum dan paling melemahkan, memengaruhi sekitar 15–25% pasien dan berkontribusi pada lebih dari 85% amputasi nontraumatik. Secara global, diperkirakan satu ulkus kaki diabetes terjadi setiap 20 detik.
Di Indonesia, angka ini diterjemahkan menjadi ratusan ribu kasus setiap tahun, dengan risiko amputasi yang tinggi dan mortalitas pascaamputasi yang tidak bisa diabaikan. Yang paling menyedihkan adalah bahwa sebagian besar dari komplikasi ini dapat dicegah jika mekanisme dasarnya dipahami dan ditangani lebih awal.
Titik Awal: Hiperglikemia Kronis sebagai Pemicu Utama
Semua jalan dalam patofisiologi ulkus kaki diabetes bermuara pada satu titik: kadar gula darah yang tinggi secara kronis, atau hiperglikemia yang persisten. Namun hiperglikemia tidak bekerja dengan merusak kaki secara langsung — ia bekerja secara tidak langsung, melalui empat jalur biokimia yang saling memperkuat satu sama lain.
Jalur Poliol (Polyol Pathway)
Ketika kadar glukosa darah sangat tinggi, kelebihan glukosa di dalam sel diubah menjadi sorbitol oleh enzim aldose reductase, kemudian sorbitol diubah menjadi fruktosa oleh enzim sorbitol dehydrogenase. Dalam kondisi diabetes, kadar glukosa yang tinggi meningkatkan afinitas aldose reductase terhadap glukosa, sehingga produksi sorbitol meningkat pesat. Penumpukan sorbitol mengurangi aktivitas Na⁺/K⁺-ATPase, sehingga menurunkan cadangan sel saraf dan kecepatan hantaran saraf.
Selain itu, jalur ini mengonsumsi NADPH — molekul yang dibutuhkan untuk meregenerasi glutathion, antioksidan utama sel. Habisnya NADPH menciptakan kondisi yang rawan terhadap kerusakan akibat reactive oxygen species (ROS) atau radikal bebas.
Advanced Glycation End-Products (AGEs)
Glukosa berlebih bereaksi secara nonenzimatik dengan protein dan lemak di dalam maupun di luar sel, membentuk senyawa yang disebut advanced glycation end-products (AGEs) atau produk akhir glikasi lanjut. AGEs berikatan dengan reseptornya (RAGE) untuk mengaktifkan faktor transkripsi NF-κB dan mediator proinflamasi seperti TNF-α dan interleukin, yang memicu respons inflamasi dan menyebabkan kerusakan mikrovaskular.
Protein struktural yang termodifikasi AGEs — termasuk kolagen di dinding pembuluh darah, mielin saraf, dan matriks ekstrasel — kehilangan fungsi normalnya. Kolagen yang termodifikasi AGEs menjadi kaku dan tidak lentur, berkontribusi pada penebalan dinding pembuluh darah dan keterbatasan gerak sendi kaki.
Aktivasi Protein Kinase C (PKC)
Hiperglikemia mengaktifkan protein kinase C (PKC) melalui peningkatan produksi diasilgliserol (DAG). Aktivasi PKC menyebabkan perubahan pada vascular endothelial growth factor (VEGF) dan vasokonstriksi, yang memengaruhi metabolisme normal pembuluh darah. PKC yang teraktivasi juga meningkatkan produksi molekul vasoaktif yang merusak endotel, meningkatkan permeabilitas pembuluh darah, dan mendorong proses inflamasi.
Stres Oksidatif
Keempat jalur di atas bermuara pada satu titik yang sama: produksi berlebihan ROS dan stres oksidatif. Overproduction ROS menyebabkan peroksidasi lipid dan kerusakan DNA yang mengganggu proses perbaikan sel, serta mengaktifkan NF-κB yang mendorong produksi berlebihan sitokin proinflamasi seperti TNF-α, IL-6, dan IL-1β, yang menghambat penyembuhan luka.
Keempat jalur ini tidak bekerja sendiri-sendiri — mereka membentuk feed-forward loop yang saling memperkuat, sehingga semakin lama seseorang hidup dengan hiperglikemia yang tidak terkontrol, semakin parah kerusakan yang terjadi.
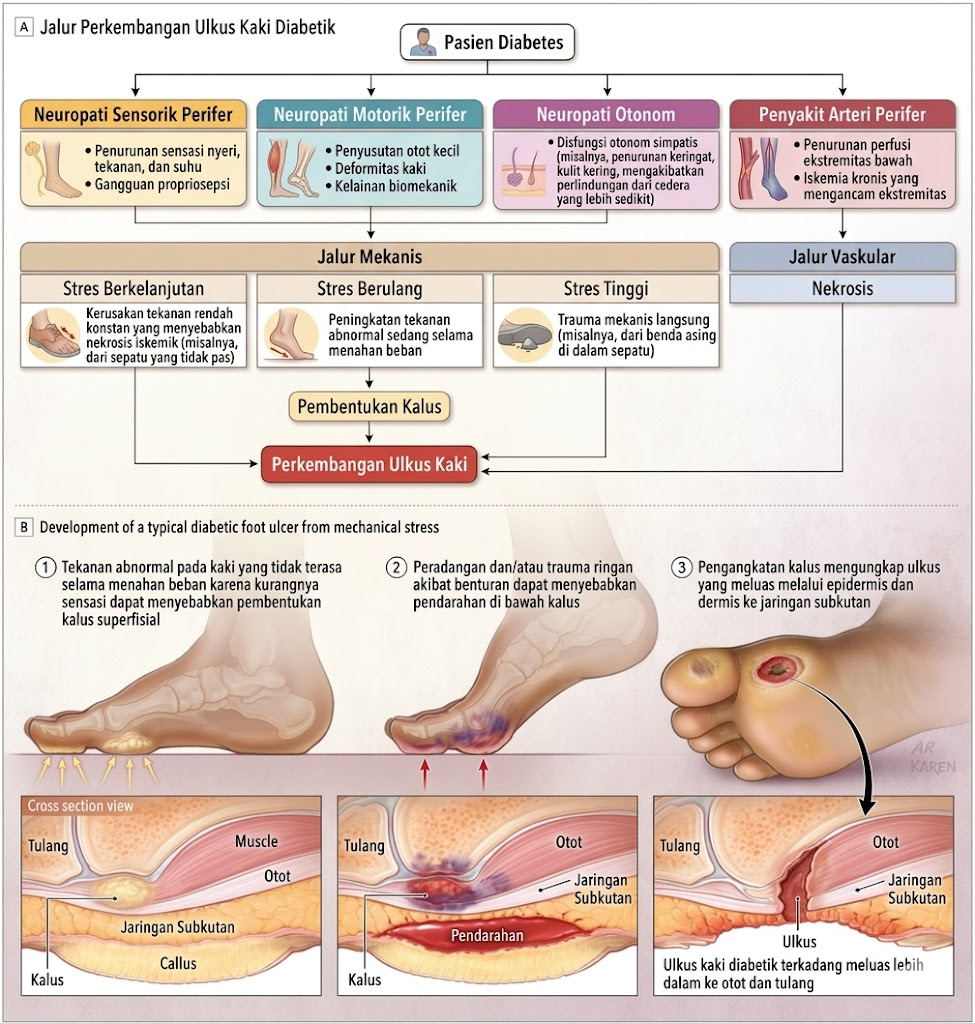
Neuropati Diabetik: Tiga Wajah yang Merusak Kaki
Neuropati diabetik perifer adalah komplikasi yang dihasilkan dari keempat jalur biokimia di atas pada sistem saraf tepi. Neuropati ini tidak monolitik — ia hadir dalam tiga bentuk yang masing-masing memberikan kontribusi berbeda terhadap terbentuknya ulkus.
1. Neuropati Sensorik: Kehilangan “Alarm” Tubuh
Saraf sensorik mendeteksi sensasi nyeri, panas, dingin, tekanan, dan getaran. Ketika saraf ini rusak, pasien kehilangan apa yang disebut loss of protective sensation (LOPS) — hilangnya sensasi protektif.
Ulserasi pada kaki neuropatik biasanya berkembang di permukaan plantar (telapak kaki), yang terpapar tekanan mekanik yang tinggi. Mati rasa akibat iskemia neuronal dapat mengakibatkan cedera yang tidak disadari.
Inilah yang menjelaskan mengapa pasien seperti pada contoh di awal artikel ini — tidak merasakan nyeri sama sekali meski luka sudah cukup besar. Nyeri, secara paradoksal, adalah tanda perlindungan yang sangat berharga. Ketika sistem peringatannya rusak, tubuh tidak punya mekanisme untuk memberi tahu bahwa ada sesuatu yang salah di kakinya.
Pola kerusakan saraf sensorik umumnya dimulai dari ujung jari kaki dan berkembang ke arah proksimal (distal-to-proximal gradient), mengikuti pola “stocking” — yang juga menjelaskan mengapa kaki adalah lokasi paling rentan.
2. Neuropati Motorik: Ketidakseimbangan yang Menciptakan Tekanan
Saraf motorik mengontrol otot-otot kecil (intrinsic muscles) di kaki yang bertanggung jawab atas posisi dan bentuk jari kaki. Ketika saraf motorik rusak, otot-otot ini melemah dan terjadi ketidakseimbangan antara otot fleksor dan ekstensor.
Neuropati diabetik melibatkan neuropati sensorik, motorik, dan otonom. Interaksi antara ketiga neuropati ini membentuk kalus yang menyebabkan perdarahan subkutan dan ulkus kulit.
Secara lebih konkret, neuropati motorik menyebabkan:
- Deformitas jari kaki seperti jari palu (hammer toe), jari cakar (claw toe), dan bunion — yang menciptakan titik-titik tekanan abnormal
- Keterbatasan gerak sendi (limited joint mobility), terutama di pergelangan kaki, akibat glikasi kolagen sendi
- Redistribusi tekanan ke area-area kaki yang tidak dirancang untuk menanggung beban berlebih, terutama kepala metatarsal (bola kaki)
Kalus yang terbentuk di area tekanan tinggi ini awalnya bersifat protektif — ini adalah respons normal kulit terhadap tekanan berulang. Namun pada kaki neuropatik, kalus justru menjadi berbahaya: kalus yang terlalu tebal meningkatkan tekanan di jaringan di bawahnya, menyebabkan kerusakan jaringan lunak subkutan, dan akhirnya membentuk ulkus dari dalam ke luar (de profundis). Pasien tidak merasakan tanda peringatan apa pun.
3. Neuropati Otonom: Kulit yang Kehilangan Pertahanannya
Sistem saraf otonom mengontrol kelenjar keringat di kaki dan tonus pembuluh darah kulit. Ketika neuropati otonom terjadi:
- Anhidrosis (tidak berkeringat): kulit kaki menjadi sangat kering, pecah-pecah, dan retak. Neuropati otonom menyebabkan anhidrosis (hilangnya keringat), menghasilkan kulit yang sangat kering dan retak yang menjadi pintu masuk bagi infeksi bakteri. Retakan pada tumit dan sela jari adalah luka terbuka yang langsung terpapar kuman lingkungan.
- Arteriovenous shunting: Saraf otonom juga mengatur arteriovenous shunting — aliran darah pintas dari arteri ke vena tanpa melalui kapiler. Pada neuropati otonom, shunting ini meningkat, sehingga aliran darah melewati jaringan (bukan ke jaringan). Kaki penderita neuropati otonom bisa terasa hangat dan berdenyut secara paradoksal — meskipun perfusi jaringan yang sesungguhnya justru terganggu.
- Edema neuropatik: gangguan regulasi vasomotor dapat menyebabkan edema kaki yang meningkatkan tekanan jaringan dan memperburuk perfusi mikrovaskular.
Angiopati Diabetik: Dua Tingkat Kerusakan Pembuluh Darah
Kerusakan pembuluh darah akibat diabetes terjadi di dua tingkatan yang berbeda namun saling berkaitan.
Makroangiopati: Penyakit Arteri Perifer
Diabetes mempercepat proses aterosklerosis pada arteri-arteri besar dan sedang di tungkai bawah — kondisi yang disebut peripheral artery disease (PAD) atau penyakit arteri perifer. Pada penderita diabetes, PAD memiliki karakteristik yang berbeda dari PAD nondiabetik:
- Keterlibatan arteri yang lebih distal (arteri-arteri di bawah lutut dan di kaki)
- Kalsifikasi dinding arteri yang lebih luas
- Lebih sering bersifat multisegmen dan bilateral
Hiperglikemia persisten merusak endotel pembuluh darah, mengurangi produksi oksida nitrat (NO) — vasodilator utama — dan meningkatkan produksi zat-zat vasokonstriksi, sehingga mendorong proses aterosklerosis.
Hasilnya: aliran darah ke kaki berkurang, oksigen dan nutrisi yang dibutuhkan untuk penyembuhan luka tidak tersedia dalam jumlah memadai, dan resistensi terhadap infeksi menurun.
Mikroangiopati: Kegagalan di Tingkat Kapiler
Di tingkat mikrovaskuler, diabetes menyebabkan penebalan membran basal kapiler, gangguan autoregulasi, dan disfungsi endotel. Penundaan penyembuhan ulkus kaki diabetes dapat disebabkan oleh berkurangnya dukungan neurotropik, produksi neuropeptida, dan aliran darah kutan yang tidak memadai akibat mikroangiopati.
Mikroangiopati bukan sekadar “pembuluh kecil yang tersumbat.” Kapiler yang berdisfungsi juga tidak dapat merespons kebutuhan jaringan secara dinamis — mereka kehilangan kemampuan untuk berdilatasi saat jaringan membutuhkan lebih banyak oksigen (misalnya saat inflamasi atau perbaikan luka), sehingga memperburuk hipoksia jaringan lokal.
Faktor Biomekanik: Tekanan yang Membunuh Jaringan Secara Perlahan
Faktor biomekanik sering diabaikan dalam penjelasan awam tentang ulkus kaki diabetes, padahal ini adalah komponen yang sama pentingnya dengan neuropati dan iskemia.
Tekanan yang berulang-ulang pada titik-titik tertentu di telapak kaki menyebabkan iskemia jaringan lokal. Ketika tekanan melebihi tekanan kapiler (sekitar 30 mmHg), aliran darah di kapiler berhenti — dan jika ini berlangsung cukup lama, jaringan mati. Pada orang dengan sensasi normal, tekanan ini terasa tidak nyaman dan mendorong orang untuk mengubah cara berdiri atau berjalan. Pada kaki neuropatik, mekanisme korektif ini tidak ada.
Tekanan telapak kaki yang meningkat pada penderita diabetes disebabkan oleh berbagai faktor yang semuanya terkait dengan neuropati:
- Deformitas jari kaki akibat neuropati motorik
- Atrofi bantalan lemak plantar
- Keterbatasan gerak sendi
- Alas kaki yang tidak sesuai
Kalus yang terbentuk di area tekanan tinggi secara dramatis memperparah tekanan lokal — satu studi menemukan bahwa kalus dapat meningkatkan tekanan plantar lokal hingga 30%. Ketika kalus diangkat (debridemen), tekanan lokal langsung turun secara bermakna.
Mengapa Luka Diabetes Sulit Sembuh: Gangguan pada Empat Fase Penyembuhan
Inilah inti dari pertanyaan yang diajukan di awal artikel: mengapa luka di kaki penderita diabetes begitu sulit sembuh? Jawabannya adalah bahwa diabetes mengganggu hampir setiap fase proses penyembuhan luka yang normal.
Penyembuhan luka normal berlangsung melalui empat fase yang terkoordinasi: hemostasis, inflamasi, proliferasi, dan remodeling.
Pada fase hemostasis, luka berkontraksi, trombosit bergerombol, dan faktor koagulasi teraktivasi. Pada fase inflamasi, neutrofil dan makrofag bekerja. Fase proliferasi ditandai dengan berkurangnya inflamasi dan migrasi sel kulit ke dasar luka. Fase remodeling ditandai dengan pembentukan jaringan baru melalui neovaskularisasi dan melibatkan sekresi VEGF dan sitokin fibroblas.
Pada penderita diabetes, proses ini terganggu di setiap tahap:
Fase inflamasi yang tidak terselesaikan: Alih-alih inflamasi yang singkat dan terkendali, luka diabetes mengalami inflamasi kronis yang berlebihan. Lingkungan proinflamasi yang persisten dalam ulkus kaki diabetes ditandai oleh sitokin-sitokin seperti TNF-α, IL-1β, dan IL-6, yang mengganggu proses angiogenesis dan menunda perbaikan jaringan. Makrofag — sel kunci yang seharusnya bertransisi dari fase proinflamasi ke fase pro-penyembuhan — terjebak dalam mode inflamasi.
Gangguan angiogenesis: Pembentukan pembuluh darah baru (angiogenesis) sangat penting untuk membawa oksigen dan nutrisi ke jaringan yang sedang diperbaiki. Pada diabetes, ekspresi VEGF terganggu, endothelial progenitor cells (EPC) disfungsional, dan respons angiogenik terhadap hipoksia melemah — kombinasi yang secara dramatis menghambat vaskularisasi kembali jaringan yang rusak.
Penurunan aktivitas fibroblas dan sintesis kolagen: Fibroblas bertugas memproduksi kolagen baru dan membentuk jaringan granulasi. Pada luka diabetes, aktivitas fibroblas menurun, dan kolagen yang diproduksi lebih mudah terdegradasi oleh matrix metalloproteinases (MMP) yang kadarnya berlebihan.
Gangguan migrasi keratinosit: Keratinosit — sel yang menutup permukaan luka dari tepi ke tengah (re-epithelialisasi) — bergerak lebih lambat dan kurang efisien pada luka diabetes, menunda penutupan luka.
Disfungsi Imun: Tentara yang Lemah di Medan yang Berbahaya
Hiperglikemia tidak hanya merusak saraf dan pembuluh darah — ia juga melemahkan sistem imun secara sistematis.
Disfungsi neutrofil: Neutrofil adalah sel imun pertama yang tiba di lokasi luka atau infeksi. Pada penderita diabetes, regulasi negatif neutrofil oleh hiperglikemia meningkatkan inflamasi, diperparah oleh gangguan polarisasi makrofag dan fungsi neutrofil. Neutrofil yang disfungsional tidak dapat membunuh bakteri secara efektif, dan justru berkontribusi pada kerusakan jaringan melalui pelepasan enzim proteolitik yang tidak terarah.
Gangguan polarisasi makrofag: Makrofag memiliki dua “mode”: mode M1 (proinflamasi) dan mode M2 (pro-penyembuhan). Penyembuhan normal membutuhkan transisi dari M1 ke M2. Pada luka diabetes, transisi ini terganggu — makrofag terjebak dalam mode M1, mempertahankan inflamasi kronis dan menghambat fase proliferasi.
Disfungsi sel T regulatori: Sel T regulatori (Treg) berperan menekan inflamasi yang berlebihan. Pada diabetes, fungsi Treg terganggu, sehingga tidak ada rem yang cukup kuat terhadap respons inflamasi yang tidak terkendali.
Hipoksia jaringan memperparah imunosupresi: Oksigen tidak hanya dibutuhkan untuk respirasi sel — ia juga sangat penting untuk aktivitas killing bakteri oleh neutrofil (melalui oxidative burst). Pada jaringan iskemik, fungsi bakterisidal neutrofil menurun, meskipun bakteri terus berkembang biak di lingkungan anaerob.
“Jalur Umum” Terbentuknya Ulkus: Bagaimana Semua Faktor Bersatu
Gambar yang paling berguna untuk memahami ulkus kaki diabetes adalah model “jalur umum” (common pathway) yang dikembangkan oleh para ahli kaki diabetes internasional. Pada hampir semua kasus, terbentuknya ulkus mengikuti jalur yang sama:
- Hiperglikemia kronis → kerusakan saraf dan pembuluh darah secara bertahap
- Neuropati sensorik → hilangnya sensasi protektif
- Neuropati motorik → deformitas kaki + redistribusi tekanan abnormal
- Neuropati otonom → kulit kering, pecah-pecah, arteriovenous shunting
- Trauma minor (terinjak batu kecil, gesekan sepatu, memotong kuku terlalu pendek) → tidak terasa oleh pasien
- Luka terbentuk, tekanan berulang mencegah penyembuhan
- Angiopati mengurangi aliran darah → oksigen dan nutrisi tidak cukup untuk menyembuhkan luka
- Disfungsi imun → bakteri berkembang biak → infeksi
- Infeksi merusak jaringan lebih lanjut → abses, osteomielitis, gangren → amputasi
Setiap langkah dalam jalur ini adalah titik intervensi yang mungkin. Itulah mengapa pengenalan dini faktor risiko, perawatan kaki proaktif, dan pengobatan ulkus di tahap awal secara dramatis menurunkan risiko amputasi.
Faktor Risiko: Siapa yang Paling Rentan?
Memahami faktor risiko membantu mengidentifikasi pasien yang memerlukan pengawasan dan intervensi lebih intensif. Berdasarkan panduan IWGDF 2023, faktor risiko utama ulkus kaki diabetes meliputi:
Faktor risiko yang sudah terbukti kuat:
- Riwayat ulkus atau amputasi sebelumnya (risiko rekurensi sangat tinggi)
- Loss of protective sensation (LOPS) akibat neuropati perifer
- Penyakit arteri perifer (PAD)
- Deformitas kaki (jari palu, bunion, kaki Charcot)
- Tekanan plantar yang meningkat (tampak dari kalus)
Faktor risiko yang berkontribusi:
- Durasi diabetes > 10 tahun
- HbA1c yang buruk (> 9–10%)
- Merokok
- Penyakit ginjal kronik dan nefropati (terkait dengan PAD yang lebih berat)
- Gangguan penglihatan (menghambat kemampuan pasien memeriksa kakinya sendiri)
- Isolasi sosial atau kurangnya akses layanan kesehatan
Sistem stratifikasi risiko IWGDF membagi pasien ke dalam empat tingkat risiko (0–3), dari “tidak ada faktor risiko” hingga “risiko sangat tinggi,” untuk menentukan frekuensi pemeriksaan kaki yang diperlukan.
Dari Patofisiologi ke Aksi: Apa yang Bisa Dilakukan?
Memahami mekanisme di balik ulkus kaki diabetes langsung menunjukkan mengapa setiap komponen tata laksana itu penting:
- Kendali glikemik memutus jalur metabolik yang merusak saraf dan pembuluh darah
- Off-loading (pengurangan tekanan) menghentikan siklus trauma berulang yang mencegah penyembuhan
- Perawatan kaki harian — melembapkan kulit, memeriksa kaki, memilih alas kaki yang tepat — mencegah luka pertama terbentuk
- Skrining neuropati dan PAD secara rutin memungkinkan intervensi sebelum ulkus terbentuk
- Penanganan infeksi yang tepat memutus spiral kerusakan jaringan yang bisa berujung amputasi
Simpulan
Ulkus kaki diabetes bukan sekadar “luka yang terjadi karena gula darah tinggi.” Ia adalah hasil dari interaksi kompleks antara kerusakan metabolik (hiperglikemia, stres oksidatif, AGEs), kerusakan saraf dalam tiga dimensi (sensorik, motorik, otonom), kerusakan pembuluh darah di dua tingkatan (makro dan mikro), tekanan biomekanik berulang, dan gangguan fundamental pada kemampuan tubuh untuk menyembuhkan diri sendiri.
Setiap komponen dari interaksi kompleks ini adalah titik yang bisa diintervensi. Semakin awal intervensi dilakukan — melalui kendali glikemik yang baik, perawatan kaki yang konsisten, dan skrining rutin — semakin kecil kemungkinan seorang penderita diabetes harus menjalani amputasi.
Artikel ini ditulis untuk tujuan edukasi kesehatan dan tidak menggantikan konsultasi, diagnosis, maupun nasihat medis dari dokter atau tenaga kesehatan yang kompeten.
Referensi
Armstrong, D. G., Tan, T.-W., Boulton, A. J. M., & Bus, S. A. (2023). Diabetic foot ulcers: A review. JAMA, 330(1), 62–75. https://doi.org/10.1001/jama.2023.10578
Dawi, J., Souaid, J., Rizk, D., & El-Sherif, L. (2025). Diabetic foot ulcers: Pathophysiology, immune dysregulation, and emerging therapeutic strategies. Biomedicines, 13(5), 1076. https://doi.org/10.3390/biomedicines13051076
Park, C. H. (2023). The pathophysiology of diabetic foot: A narrative review. Journal of Yeungnam Medical Science, 40(4), 319–328. https://doi.org/10.12701/jyms.2023.00731
Parveen, K., Hussain, M. A., Anwar, S., Elagib, H. M., & Kausar, M. A. (2025). Comprehensive review on diabetic foot ulcers and neuropathy: Treatment, prevention and management. World Journal of Diabetes, 16(3), 100329. https://doi.org/10.4239/wjd.v16.i3.100329
Raja, J. M., Maturana, M. A., Kayali, S., Khouzam, A., & Efeovbokhan, N. (2023). Diabetic foot ulcer: A comprehensive review of pathophysiology and management modalities. World Journal of Clinical Cases, 11(8), 1684–1693. https://doi.org/10.12998/wjcc.v11.i8.1684
Schaper, N. C., van Netten, J. J., Apelqvist, J., Bus, S. A., Fitridge, R., Game, F., Monteiro-Soares, M., & Senneville, E. (2024). Practical guidelines on the prevention and management of diabetes-related foot disease (IWGDF 2023 update). Diabetes/Metabolism Research and Reviews, 40(3), e3657. https://doi.org/10.1002/dmrr.3657
Zhu, J., Hu, Z., Luo, Y., Liu, Y., Luo, W., Du, X., Luo, Z., Hu, W., & Peng, S. (2024). Diabetic peripheral neuropathy: Pathogenetic mechanisms and treatment. Frontiers in Endocrinology, 14, 1265372. https://doi.org/10.3389/fendo.2023.1265372

Tinggalkan komentar