Kanker kolorektal — atau yang sering disebut bowel cancer — merupakan keganasan yang tumbuh di usus besar (kolon) atau rektum. Secara global, kanker ini menempati posisi ketiga kanker paling sering didiagnosis dan penyebab kematian akibat kanker nomor dua di dunia. Data terbaru dari Global Cancer Observatory (GLOBOCAN) tahun 2022 mencatat sekitar 1.926.425 kasus baru kanker kolorektal dengan 904.019 kematian di seluruh dunia. Kanker paru, payudara, dan kolorektal secara konsisten mendominasi beban kanker global, dengan kanker kolorektal menyumbang sekitar 9,6% dari seluruh kasus kanker baru.
Yang mengkhawatirkan, angka ini diprediksi terus meningkat. Proyeksi hingga tahun 2050 menunjukkan peningkatan signifikan, terutama di negara-negara dengan Human Development Index (HDI) yang sedang berkembang, di mana perubahan pola makan dan gaya hidup barat mulai meluas. Kawasan Asia Timur saat ini mencatat jumlah kasus tertinggi di dunia, sementara angka insidens tertinggi secara per kapita masih ditemukan di Australia, Selandia Baru, dan negara-negara Eropa Barat.
Situasi di Indonesia
Di Indonesia, kanker kolorektal merupakan salah satu dari lima kanker prioritas dalam Rencana Pencegahan dan Pengendalian Kanker Nasional 2024–2034 yang diluncurkan oleh Kementerian Kesehatan. Data GLOBOCAN 2022 menunjukkan lebih dari 408.661 kasus kanker baru dan hampir 242.099 kematian akibat kanker di Indonesia. Kanker kolorektal menempati posisi sebagai kanker kedua terbanyak pada laki-laki setelah kanker paru, dengan 34.189 kasus. Secara keseluruhan, kanker kolorektal menyumbang sekitar 8,7% dari seluruh kasus kanker di Indonesia.
Tantangan utama di Indonesia terletak pada keterlambatan diagnosis. Sebagian besar pasien datang pada stadium lanjut karena rendahnya kesadaran masyarakat akan gejala awal serta terbatasnya akses terhadap program skrining. Pemerintah melalui Rencana Kanker Nasional menargetkan perluasan skrining kanker kolorektal, termasuk pengembangan teknologi I-Care (Indonesia Cancer Risk Examination) di RS Kanker Dharmais yang memungkinkan deteksi dini risiko kanker melalui pemeriksaan genetik menggunakan sampel darah.
Bagaimana Kanker Kolorektal Berkembang?
Kanker kolorektal hampir selalu berkembang dari pertumbuhan sel abnormal yang disebut polip di lapisan dalam kolon atau rektum. Proses transformasi dari polip menjadi kanker umumnya berlangsung selama bertahun-tahun, bahkan bisa memakan waktu 10 hingga 15 tahun. Inilah yang menjadikan kanker kolorektal sebagai salah satu kanker yang paling bisa dicegah — karena polip dapat dideteksi dan diangkat sebelum bertransformasi menjadi keganasan.
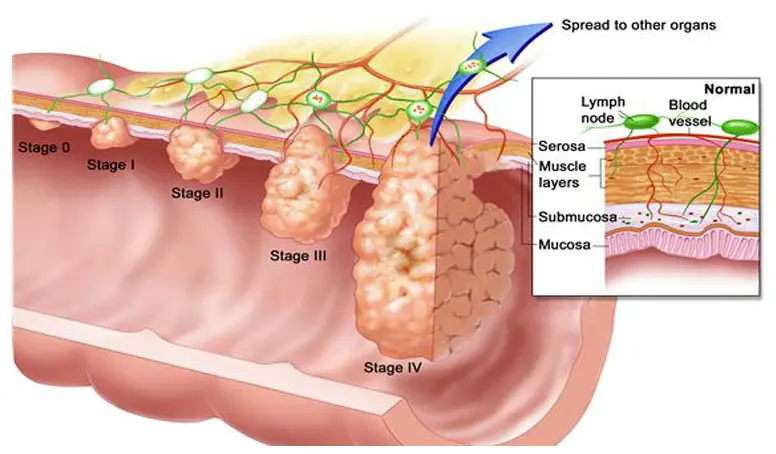
Secara molekuler, terdapat tiga jalur utama yang mendasari perkembangan kanker kolorektal. Jalur pertama adalah chromosomal instability (CIN), yang merupakan jalur paling umum dan ditemukan pada sekitar 65–70% kasus. Jalur ini ditandai oleh mutasi berurutan pada gen-gen kunci seperti APC, KRAS, SMAD4, dan TP53 — sebuah rangkaian yang dikenal sebagai adenoma-carcinoma sequence yang pertama kali dideskripsikan oleh Vogelstein. Mutasi pada gen APC mengaktifkan jalur sinyal Wnt/β-catenin secara berlebihan, memicu proliferasi sel yang tidak terkendali, sementara mutasi TP53 menghilangkan mekanisme pengawasan siklus sel.
Jalur kedua adalah microsatellite instability (MSI), yang disebabkan oleh disfungsi gen mismatch repair (MMR) seperti MLH1, MSH2, MSH6, dan PMS2. Pada sindrom Lynch, mutasi bawaan pada salah satu gen MMR ini meningkatkan risiko kanker kolorektal secara dramatis — hingga 80% seumur hidup. Pada kasus sporadis, MSI paling sering terjadi akibat metilasi DNA aberan yang membungkam gen MLH1. Jalur ketiga melibatkan CpG island methylator phenotype (CIMP), yang ditandai oleh perubahan epigenetik berupa hipermetilasi pada regio promotor gen penekan tumor.
Ketiga jalur ini tidak berdiri sendiri. Sekitar sepertiga kasus kanker kolorektal berkembang melalui jalur serasi (serrated pathway) yang menggabungkan unsur MSI dan CIMP dengan mutasi BRAF atau KRAS. Pemahaman terhadap heterogenitas molekuler ini menjadi semakin penting karena memiliki implikasi langsung terhadap pemilihan terapi, terutama dalam era pengobatan presisi.
Faktor Risiko: Siapa yang Rentan?
Faktor risiko kanker kolorektal dapat dibagi menjadi dua kelompok besar: faktor yang tidak dapat dimodifikasi dan faktor yang dapat dimodifikasi. Usia tetap menjadi faktor risiko terpenting — lebih dari 90% kasus sporadis terjadi pada usia di atas 50 tahun, meskipun tren terbaru menunjukkan peningkatan signifikan pada kelompok usia muda.
Riwayat keluarga merupakan faktor risiko penting lainnya. Memiliki kerabat tingkat pertama (orang tua, saudara kandung, atau anak) dengan kanker kolorektal meningkatkan risiko hingga empat kali lipat. Sekitar 5% kanker kolorektal disebabkan oleh sindrom genetik yang diwariskan, dengan sindrom Lynch dan familial adenomatous polyposis (FAP) sebagai yang paling umum. Penyakit radang usus kronis seperti kolitis ulseratif dan penyakit Crohn juga meningkatkan risiko secara bermakna.
Di sisi faktor yang dapat dimodifikasi, pola makan memainkan peran sentral. Diet tinggi daging merah dan daging olahan, rendah serat, serta miskin biji-bijian utuh dan susu secara konsisten dikaitkan dengan peningkatan risiko. Sebuah analisis trajektori global yang diterbitkan dalam Cancer Innovation tahun 2025 menemukan bahwa rendahnya konsumsi biji-bijian utuh dan susu, serta konsumsi daging merah berlebihan, merupakan kontributor signifikan terhadap mortalitas kanker kolorektal. Obesitas, terutama obesitas sentral, meningkatkan risiko hampir dua kali lipat. Kebiasaan merokok, konsumsi alkohol berlebihan, dan gaya hidup sedenter juga merupakan faktor risiko yang telah mapan.
Yang menarik dan relatif baru adalah peran mikrobioma usus. Penelitian menunjukkan bahwa beberapa spesies bakteri tertentu seperti Fusobacterium nucleatum, Escherichia coli yang membawa gen pks, dan Bacteroides fragilis enterotoksigenik berkaitan dengan karsinogenesis kolorektal. Disbiosis usus — ketidakseimbangan komposisi bakteri usus — semakin diakui sebagai faktor yang berkontribusi terhadap perkembangan kanker, terutama pada kelompok usia muda.
Fenomena yang Mengkhawatirkan: Kanker Kolorektal pada Usia Muda
Salah satu temuan epidemiologis paling mengkhawatirkan dalam dekade terakhir adalah peningkatan pesat kanker kolorektal pada orang dewasa muda. Data dari American Cancer Society menunjukkan bahwa proporsi kasus kanker kolorektal pada usia di bawah 55 tahun meningkat dari 11% pada tahun 1995 menjadi 20% pada tahun 2019. Fenomena ini awalnya teramati terutama di negara-negara berpenghasilan tinggi, namun studi terbaru yang dipublikasikan di The Lancet Oncology pada Desember 2024 menunjukkan bahwa tren ini kini bersifat global, dengan peningkatan tercatat di 27 dari 50 negara yang diteliti.
Di Amerika Serikat, kanker kolorektal kini menjadi penyebab kematian akibat kanker nomor satu pada pria berusia 20–49 tahun, dan nomor dua pada perempuan di kelompok usia yang sama. Data yang dipresentasikan pada Digestive Disease Week 2024 menunjukkan peningkatan insidens yang dramatis pada kelompok usia sangat muda: peningkatan 500% pada usia 10–14 tahun dan 333% pada usia 15–19 tahun selama dua dekade terakhir, meskipun angka absolutnya masih rendah.
Penyebab pasti di balik tren ini belum sepenuhnya dipahami. Para peneliti memperkirakan bahwa paparan terhadap faktor lingkungan dan gaya hidup pada masa awal kehidupan — termasuk diet bergaya barat, penggunaan antibiotik yang meningkat, dan perubahan mikrobioma usus — berperan penting. Sebuah studi dari Ohio State University yang dipresentasikan pada konferensi ASCO 2024 menemukan bahwa orang dewasa muda yang mengembangkan kanker kolorektal rata-rata secara biologis 15 tahun lebih tua dari usia kronologis mereka. Temuan ini menggarisbawahi bahwa faktor gaya hidup modern secara nyata mempercepat penuaan sel.
Dari perspektif molekuler, kanker kolorektal usia muda menunjukkan profil yang berbeda — frekuensi mutasi onkogenik yang berbeda, prevalensi histologi musinosa (diferensiasi buruk) yang lebih tinggi, profil metilasi DNA yang unik, dan lokasi yang lebih distal. Berbeda dengan pasien berusia lanjut yang sering terdiagnosis melalui skrining rutin, pasien muda umumnya datang dengan gejala. Gejala yang paling umum adalah keluarnya darah dari rektum, nyeri perut, anemia, dan perubahan pola buang air besar. Sayangnya, keterlambatan diagnosis sangat umum terjadi — bisa mencapai enam bulan dari munculnya gejala pertama — karena gejala sering disalahartikan sebagai hemoroid atau gangguan pencernaan ringan.
Gejala yang Perlu Diwaspadai
Kanker kolorektal pada tahap awal sering kali tanpa gejala, dan inilah alasan mengapa skrining memegang peranan vital. Namun, ketika gejala mulai muncul, pengenalan dini menjadi kunci. Gejala-gejala yang perlu diwaspadai meliputi perubahan kebiasaan buang air besar yang berlangsung lebih dari beberapa minggu — baik berupa diare, konstipasi, atau perubahan konsistensi tinja yang persisten. Perdarahan rektal atau adanya darah dalam tinja, baik berwarna merah terang maupun gelap, merupakan tanda peringatan yang tidak boleh diabaikan. Rasa tidak nyaman di perut yang menetap seperti kram, nyeri, atau kembung, serta perasaan bahwa usus tidak sepenuhnya kosong setelah buang air besar, juga patut mendapat perhatian. Penurunan berat badan tanpa sebab yang jelas, kelelahan yang tidak wajar, dan anemia defisiensi besi — terutama pada laki-laki dan perempuan pascamenopause — dapat menjadi petunjuk adanya kanker kolorektal.
Penting untuk ditekankan bahwa gejala-gejala ini tidak spesifik dan dapat disebabkan oleh banyak kondisi lain yang lebih jinak. Namun, persistensi gejala selama lebih dari beberapa minggu seharusnya mendorong konsultasi medis, terutama pada individu dengan faktor risiko.
Skrining dan Deteksi Dini: Kunci Pencegahan
Skrining kanker kolorektal telah terbukti secara konsisten mengurangi insidens dan mortalitas. US Preventive Services Task Force (USPSTF) merekomendasikan skrining untuk semua orang dewasa berusia 45–75 tahun yang berisiko rata-rata, yang merupakan perluasan dari rekomendasi sebelumnya yang memulai skrining pada usia 50 tahun. Penurunan ambang usia ini dilakukan merespons peningkatan kasus pada kelompok usia muda. Untuk kelompok usia 76–85 tahun, keputusan skrining bersifat individual dengan mempertimbangkan kondisi kesehatan keseluruhan dan riwayat skrining sebelumnya. Australia pada Juli 2024 juga menurunkan usia skrining nasional dari 50 menjadi 45 tahun.
Terdapat beberapa modalitas skrining yang tersedia, masing-masing dengan kelebihan dan keterbatasan. Tes berbasis tinja merupakan pilihan yang paling mudah diakses. Fecal immunochemical test (FIT) menggunakan antibodi untuk mendeteksi darah dalam tinja dan dilakukan setiap tahun. Stool DNA-FIT (mt-sDNA) menggabungkan deteksi DNA mutan dengan FIT dan direkomendasikan setiap 1–3 tahun. Tes-tes ini bersifat non-invasif dan dapat dilakukan di rumah, menjadikannya pilihan yang sesuai untuk program skrining populasi skala besar.
Kolonoskopi tetap menjadi standar emas karena memungkinkan visualisasi langsung seluruh kolon dan sekaligus pengangkatan polip yang ditemukan selama prosedur. Interval yang direkomendasikan adalah setiap 10 tahun untuk individu dengan risiko rata-rata dan hasil negatif. Alternatif lain meliputi kolonografi computed tomography (CT) atau kolonoskopi virtual setiap 5 tahun, serta sigmoidoskopi fleksibel setiap 5 tahun (atau setiap 10 tahun jika dikombinasikan dengan FIT tahunan).
Perkembangan menarik pada tahun 2024 adalah persetujuan FDA terhadap tes darah (biopsi cair) untuk skrining kanker kolorektal. Meskipun menjanjikan sebagai modalitas non-invasif, tes ini baru mampu mendeteksi 83% kanker kolorektal namun hanya 13% polip, jauh di bawah kemampuan kolonoskopi yang mendeteksi 95% polip. Oleh karena itu, tes ini belum dimaksudkan untuk menggantikan kolonoskopi, melainkan sebagai alternatif bagi individu yang menolak modalitas skrining lainnya.
Untuk individu dengan risiko tinggi — termasuk mereka dengan riwayat keluarga kanker kolorektal, sindrom Lynch, FAP, atau penyakit radang usus — skrining perlu dimulai lebih awal dan dilakukan dengan interval yang lebih pendek. Pedoman NCCN merekomendasikan inisiasi kolonoskopi pada usia 40 tahun atau 10 tahun sebelum usia diagnosis kerabat tingkat pertama yang termuda, mana yang lebih awal.
Pendekatan Terapi: Dari Pembedahan hingga Imunoterapi
Penatalaksanaan kanker kolorektal bersifat multidisipliner dan disesuaikan dengan stadium penyakit, lokasi tumor, serta profil molekuler. Pada stadium awal (stadium I dan sebagian stadium II), pembedahan merupakan terapi utama dan sering kali bersifat kuratif. Polipektomi endoskopik dapat memadai untuk tumor yang terbatas pada mukosa, sementara reseksi bedah dengan anastomosis dilakukan untuk lesi yang lebih besar.
Pada stadium II risiko tinggi dan stadium III, kemoterapi adjuvan pascaoperasi menjadi standar. Regimen berbasis 5-fluorourasil (5-FU) yang dikombinasikan dengan oksaliplatin (FOLFOX atau CAPOX) telah menjadi tulang punggung terapi adjuvan. Untuk kanker rektum lokal yang lanjut, pendekatan neoadjuvan — pemberian kemoterapi dan/atau radioterapi sebelum pembedahan — semakin banyak diadopsi untuk mengecilkan tumor dan meningkatkan kemungkinan operasi yang mempertahankan sfingter.
Pada kanker kolorektal metastatik (stadium IV), kombinasi kemoterapi dengan terapi target telah meningkatkan kelangsungan hidup secara bermakna. Terapi target yang tersedia mencakup anti-VEGF (bevacizumab, ramucirumab) yang menghambat pembentukan pembuluh darah baru pada tumor, serta anti-EGFR (cetuximab, panitumumab) yang menghambat reseptor pertumbuhan pada tumor tanpa mutasi RAS. Untuk tumor dengan mutasi BRAF V600E, yang ditemukan pada sekitar 8–12% kasus, kombinasi encorafenib dengan cetuximab telah menunjukkan efikasi yang signifikan. Adagrasib, obat pertama yang menargetkan mutasi KRAS-G12C, juga telah mendapat persetujuan dipercepat dari FDA untuk kanker kolorektal.
Revolusi terbesar dalam pengobatan kanker kolorektal adalah masuknya imunoterapi. Penghambat immune checkpoint seperti pembrolizumab telah disetujui sebagai terapi lini pertama untuk kanker kolorektal metastatik dengan microsatellite instability-high (MSI-H) atau deficient mismatch repair (dMMR). Data dari uji klinis CheckMate-8HW menunjukkan bahwa kombinasi nivolumab dan ipilimumab memberikan progression-free survival yang superior — sekitar 68% pasien dalam kelompok kombinasi ini masih bebas progresi setelah tiga tahun. Uji klinis di Memorial Sloan Kettering Cancer Center (MSK) bahkan menunjukkan hasil yang luar biasa: 100% dari lebih dari 40 pasien kanker rektum lokal dengan dMMR yang diterapi dengan imunoterapi saja mengalami respon lengkap tanpa memerlukan pembedahan, kemoterapi, atau radiasi.
Namun, tantangan besar tetap ada. Tumor MSI-H/dMMR hanya mewakili sekitar 5% dari seluruh kanker kolorektal metastatik, sementara 95% sisanya berstatus microsatellite stable (MSS) dan secara tradisional tidak merespons imunoterapi. Kabar menggembirakan datang dari hasil uji klinis fase III STELLAR-303 yang dipublikasikan bersamaan dengan presentasi di kongres European Society for Medical Oncology (ESMO) 2025: kombinasi zanzalintinib (penghambat multi-kinase) dengan atezolizumab (penghambat PD-L1) untuk pertama kalinya menunjukkan manfaat kelangsungan hidup pada pasien kanker kolorektal metastatik MSS, dengan median kelangsungan hidup keseluruhan 10,9 bulan dibandingkan 9,4 bulan pada kelompok regorafenib standar. Kombinasi botensilimab/balstilimab juga menunjukkan hasil menjanjikan pada subkelompok pasien tanpa metastasis hati. Temuan-temuan ini membuka harapan baru bagi mayoritas pasien kanker kolorektal metastatik yang selama ini memiliki pilihan terapi yang sangat terbatas.
Pencegahan: Apa yang Bisa Kita Lakukan?
Mengingat bahwa 30–50% kanker dapat dicegah melalui modifikasi faktor risiko, langkah-langkah pencegahan memegang peran sentral. Menjaga berat badan ideal, melakukan aktivitas fisik minimal 30 menit per hari, mengonsumsi diet kaya serat dari sayur-sayuran, buah-buahan, dan biji-bijian utuh, serta membatasi daging merah dan daging olahan merupakan fondasi pencegahan. Menghindari rokok dan membatasi konsumsi alkohol juga terbukti mengurangi risiko secara bermakna.
Kementerian Kesehatan Indonesia mempromosikan perilaku CERDIK — Cek kesehatan secara rutin, Enyahkan asap rokok, Rajin aktivitas fisik, Diet gizi seimbang, Istirahat cukup, dan Kelola stres — sebagai panduan pencegahan penyakit tidak menular termasuk kanker. Menjaga kesehatan mikrobioma usus melalui pola makan yang beragam dan kaya serat juga semakin diakui sebagai strategi pencegahan yang penting.
Yang tak kalah penting, meningkatkan kesadaran masyarakat bahwa kanker kolorektal bukanlah penyakit eksklusif usia lanjut. Setiap perubahan pola buang air besar yang menetap, perdarahan rektal, atau penurunan berat badan tanpa sebab — pada usia berapapun — memerlukan evaluasi medis yang serius. Seperti dikemukakan oleh peneliti dari Yale Medicine: “Jangan remehkan gejala Anda. Jika mengalami perdarahan rektal, misalnya, jangan berasumsi bahwa itu bukan apa-apa. Periksakan.”
Penutup
Kanker kolorektal adalah paradoks dalam dunia onkologi: salah satu kanker paling mematikan, sekaligus salah satu yang paling bisa dicegah dan diobati jika terdeteksi dini. Dengan angka kesintasan lima tahun yang mencapai 90% pada stadium awal namun menurun drastis menjadi sekitar 15% pada stadium metastatik, perbedaan antara deteksi dini dan keterlambatan diagnosis benar-benar merupakan perbedaan antara hidup dan mati.
Kemajuan pesat dalam pemahaman molekuler, pengembangan terapi target, dan terobosan imunoterapi telah mengubah lanskap pengobatan secara fundamental. Namun, kemajuan terapeutik tidak akan cukup tanpa diiringi penguatan sistem skrining, edukasi masyarakat, dan pemerataan akses layanan kesehatan — terutama di negara berkembang seperti Indonesia, di mana sebagian besar pasien masih terdiagnosis pada stadium lanjut.
Daftar Referensi
Bray, F., Laversanne, M., Sung, H., Ferlay, J., Siegel, R. L., Soerjomataram, I., & Jemal, A. (2024). Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA: A Cancer Journal for Clinicians, 74(3), 229–263. https://doi.org/10.3322/caac.21834
Chen, X., Dong, X., Zheng, Y., et al. (2025). Global trajectories of colorectal cancer burden from 1990 to 2021 and projection to 2040. Cancer Innovation, 4(4), e70020. https://doi.org/10.1002/cai2.70020
Davidson, K. W., Barry, M. J., Mangione, C. M., et al. (2021). Screening for colorectal cancer: US Preventive Services Task Force recommendation statement. JAMA, 325(19), 1965–1977. https://doi.org/10.1001/jama.2021.6238
Hecht, J. R., et al. (2025). Zanzalintinib plus atezolizumab versus regorafenib in previously treated metastatic colorectal cancer (STELLAR-303): A randomised, open-label, phase 3 trial. The Lancet. Dipresentasikan pada ESMO Congress 2025.
Kementerian Kesehatan Republik Indonesia. (2024). Rencana Pencegahan dan Pengendalian Kanker Nasional 2024–2034. https://kemkes.go.id
Li, Y., et al. (2024). Signaling pathways involved in colorectal cancer: Pathogenesis and targeted therapy. Signal Transduction and Targeted Therapy, 9, 266. https://doi.org/10.1038/s41392-024-01953-7
Morgan, E., Arnold, M., Gini, A., et al. (2023). Global burden of colorectal cancer in 2020 and 2040: Incidence and mortality estimates from GLOBOCAN. Gut, 72(2), 338–344. https://doi.org/10.1136/gutjnl-2022-327736
Singh, M., Morris, V. K., Bandey, I. N., Hong, D. S., & Kopetz, S. (2024). Advancements in combining targeted therapy and immunotherapy for colorectal cancer. Trends in Cancer, 10(7), 598–609. https://doi.org/10.1016/j.trecan.2024.05.001
Sung, H., et al. (2024). Colorectal cancer incidence trends in younger versus older adults: An analysis of population-based cancer registry data. The Lancet Oncology. https://doi.org/10.1016/S1470-2045(24)00600-4
Zhang, T., Guo, Y., Qiu, B., Dai, X., Wang, Y., & Cao, X. (2025). Global, regional, and national trends in colorectal cancer burden from 1990 to 2021 and projections to 2040. Frontiers in Oncology, 14, 1466159. https://doi.org/10.3389/fonc.2024.1466159
Artikel ini disusun untuk tujuan edukasi kesehatan dan tidak menggantikan konsultasi medis profesional. Jika Anda mengalami gejala yang disebutkan dalam artikel ini, segera konsultasikan dengan dokter.

Tinggalkan komentar