Kulit adalah organ terbesar tubuh manusia dan menjadi garis pertahanan pertama terhadap berbagai ancaman dari lingkungan. Namun, perlindungan yang diberikan kulit tidak menjadikannya kebal terhadap keganasan. Salah satu bentuk kanker kulit stadium awal yang perlu diperhatikan adalah penyakit Bowen (Bowen’s disease), sebuah kondisi prakanker yang sering kali luput dari perhatian karena penampilannya yang menyerupai gangguan kulit biasa seperti psoriasis, dermatitis, atau infeksi jamur.
Penyakit Bowen merupakan bentuk karsinoma sel skuamosa in situ (KSS in situ), yaitu keganasan sel keratinosit yang masih terbatas pada lapisan epidermis dan belum menembus membran basal ke lapisan dermis. Kondisi ini pertama kali dideskripsikan oleh dermatolog asal Amerika Serikat, John T. Bowen, pada tahun 1912. Meskipun memiliki prognosis yang umumnya baik, sekitar 3–5% lesi penyakit Bowen di area ekstragenital dapat berkembang menjadi karsinoma sel skuamosa invasif, dan angka ini meningkat hingga sekitar 10% pada lesi di area genital. Oleh karena itu, deteksi dini dan penanganan yang tepat menjadi sangat penting.
Epidemiologi: Siapa yang Berisiko?
Penyakit Bowen paling sering ditemukan pada populasi berkulit terang (Caucasian), dengan insiden yang terus meningkat dalam beberapa dekade terakhir. Data terbaru dari Belanda menunjukkan insiden pada tahun 2017 mencapai 68 per 100.000 orang-tahun pada laki-laki dan 72 per 100.000 orang-tahun pada perempuan, dengan peningkatan yang signifikan secara statistik dari waktu ke waktu. Di Kanada, insiden tahunan dilaporkan sebesar 27,8 dan 22,4 per 100.000 masing-masing pada laki-laki dan perempuan dalam periode 1996–2000. Jumlah pasien penyakit Bowen yang ditangani oleh dermatolog dilaporkan meningkat dua kali lipat antara tahun 2005 dan 2015.
Kondisi ini lebih sering dijumpai pada individu berusia di atas 60 tahun, dengan sedikit dominansi pada perempuan. Meskipun data epidemiologi dari kawasan Asia termasuk Indonesia masih terbatas, studi retrospektif dari Rumah Sakit Universitas Peking di Shenzhen, China, melaporkan 50 kasus penyakit Bowen dalam periode 2016–2023 dengan distribusi yang relatif seimbang antara laki-laki (26 kasus) dan perempuan (24 kasus). Hal ini menunjukkan bahwa penyakit ini tidak eksklusif pada populasi Kaukasian dan perlu diwaspadai juga di kawasan Asia.
Faktor Risiko dan Patogenesis
Etiologi penyakit Bowen bersifat multifaktorial. Beberapa faktor risiko utama yang telah teridentifikasi meliputi paparan radiasi ultraviolet (UV), infeksi human papillomavirus (HPV), paparan arsenik, imunosupresi, dan riwayat terapi radiasi sebelumnya.
Radiasi UV merupakan faktor penyebab utama. Paparan UV kronis merusak asam nukleat sel kulit, mengakibatkan mutasi dan kloning gen TP53, sebuah gen penekan tumor yang berperan kritis dalam regulasi siklus sel. Mutasi TP53 ditemukan pada 7–45% kasus KSS in situ. Kerusakan DNA akibat UV juga menekan respons imun lokal kulit, sehingga menghambat pemulihan dari kerusakan sel. Studi imunohistokimia terbaru oleh McLaren dkk. (2025) melaporkan temuan penting bahwa penyakit Bowen dan keratosis aktinik dengan displasia berat mewakili jalur neoplasia skuamosa intraepidermal yang berbeda secara biologis. Penyakit Bowen menunjukkan hilangnya ekspresi RB-1 secara lengkap pada sekitar 80% kasus dan pewarnaan positif kuat serta difus untuk p16 pada sekitar 80% kasus, dibandingkan hanya 6% dan 4% pada keratosis aktinik.
Infeksi HPV, terutama HPV-16, berperan penting khususnya pada lesi di area genital dan periungual, meskipun keterlibatan HPV pada lesi ekstragenital juga telah dilaporkan. Onkoprotein E6 dan E7 dari HPV mengganggu fungsi p53 dan pRb, mendorong proliferasi sel dan menghambat apoptosis. Studi komprehensif oleh Conforti dkk. (2024) mengeksplorasi lebih lanjut interaksi kompleks antara HPV, jenis kelamin, variasi lokasi anatomis, dan implikasinya terhadap etiopatogenesis tumor kulit keratinosit ekstragenital.
Paparan arsenik kronis, baik melalui air minum yang terkontaminasi maupun paparan lingkungan, menyebabkan stres oksidatif, deplesi antioksidan, disfungsi imun, genotoksisitas, gangguan perbaikan DNA, dan disrupsi transduksi sinyal. Kondisi imunosupresi, baik akibat transplantasi organ, penyakit autoimun, keganasan hematologi, maupun penggunaan obat imunosupresan, meningkatkan risiko secara signifikan. Penerima transplantasi organ memiliki risiko yang lebih tinggi untuk mengembangkan berbagai lesi pramaligna dan maligna kulit, termasuk penyakit Bowen.
Manifestasi Klinis: Mengenali Tanda-Tanda
Secara klinis, penyakit Bowen biasanya tampak sebagai plak atau bercak berwarna merah-kecokelatan yang tumbuh perlahan, berbatas tegas, dengan permukaan bersisik atau berkrusta. Lesi ini umumnya asimtomatik, meskipun sebagian pasien melaporkan rasa gatal ringan. Ukuran lesi bervariasi dan dapat mencapai beberapa sentimeter diameter seiring berjalannya waktu. Pada sekitar 10–20% kasus, lesi terjadi di beberapa lokasi sekaligus.
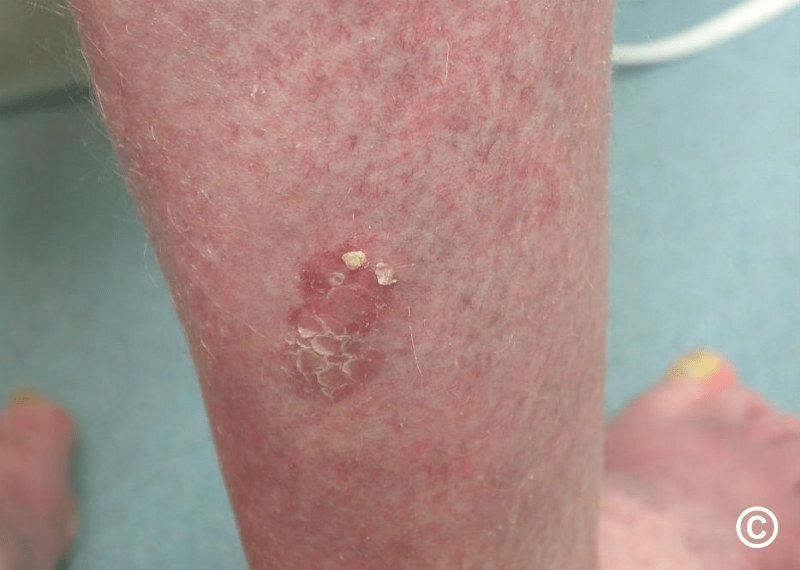
Lokasi predileksi paling sering adalah area yang terpapar sinar matahari secara kronis, termasuk tungkai bawah (terutama pada perempuan), kepala, dan leher. Namun, penyakit Bowen juga dapat terjadi di area yang tidak terpapar matahari, termasuk area subungual atau periungual, palmar, genital, dan perianal. Varian khusus pada glans penis dikenal sebagai erythroplasia of Queyrat.
Beberapa varian klinis perlu diperhatikan. Penyakit Bowen berpigmen dapat menyerupai melanoma secara klinis dan memerlukan evaluasi lebih cermat. Varian verukosa dapat menyerupai kutil biasa. Pada pemeriksaan dermoskopi, temuan khas meliputi sisik, pembuluh darah glomerular (glomerular vessels), krusta kekuningan, perdarahan, hipopigmentasi, dan pembuluh darah ireguler linier.
Penting untuk dicatat bahwa hingga 50% pasien dengan penyakit Bowen juga memiliki kanker kulit keratinosit lainnya, terutama karsinoma sel basal. Oleh karena itu, ditemukannya satu lesi harus mendorong pemeriksaan kulit secara menyeluruh.
Histopatologi: Konfirmasi Diagnosis
Biopsi kulit merupakan standar baku untuk konfirmasi diagnosis penyakit Bowen. Gambaran histopatologi khas menunjukkan displasia keratinosit ketebalan penuh (full-thickness) pada epidermis, dengan sel-sel atipik yang tersusun tidak beraturan, sering digambarkan memiliki penampilan “windblown” atau “windswept“. Keratinosit menunjukkan atipia dan disorganisasi, termasuk hilangnya maturasi normal komponen epidermis.
Temuan histologis mencakup vakuolisasi, mitosis pada berbagai tingkat epidermis, sel-sel yang mengalami keratinisasi individual, sel multinukleat, dan keberadaan sel pagetoid besar yang pucat dengan sitoplasma berlimpah seperti kaca buram (ground-glass). Hiperkeratosis, parakeratosis, dan akantosis dijumpai dalam berbagai derajat. Dermis bagian atas menunjukkan infiltrat limfositik sedang. Yang krusial, membran basal tetap utuh, membedakan penyakit Bowen dari karsinoma sel skuamosa invasif.
Perluasan atipia keratinosit ke epitel folikular merupakan temuan yang umum dan bukan merupakan bukti invasi. Ciri khas “eyeliner sign“, yaitu lapisan keratinosit yang tampak normal secara sitologis di bawah keratinosit atipik, telah dilaporkan sebagai temuan yang berguna dalam diagnosis.
Diagnosis banding histologis meliputi keratosis aktinik dengan displasia berat, penyakit Paget, dan melanoma in situ. Pewarnaan imunohistokimia dengan CK7, CK5/6, dan penanda melanositik dapat membantu diferensiasi. CK7 positif pada penyakit Paget tetapi negatif pada KSS in situ, sementara CK5/6 negatif pada penyakit Paget tetapi positif pada KSS in situ.
Tata Laksana: Berbagai Pilihan Terapi
Meskipun merupakan kanker stadium awal, penyakit Bowen tetap memerlukan penanganan karena adanya risiko progresi menjadi karsinoma invasif. Pedoman terbaru dari British Association of Dermatologists (BAD) tahun 2022 menyediakan rekomendasi berbasis bukti yang komprehensif untuk tata laksana kondisi ini. Pemilihan terapi harus mempertimbangkan lokasi dan ukuran lesi, jumlah lesi, ketersediaan terapi, keahlian klinisi, faktor pasien (usia, status imun, komorbiditas, kepatuhan), hasil kosmetik, dan preferensi pasien.
Tinjauan sistematis dan meta-analisis terbaru oleh Petzold dkk. (2024), yang diterbitkan dalam Journal of the European Academy of Dermatology and Venereology, menganalisis 71 studi dengan evaluasi terhadap 3.783 lesi untuk angka bersihan lesi (lesion clearance rate/LCR), 1.225 pasien untuk angka bersihan peserta (participant clearance rate/PCR), 4.073 lesi untuk angka rekurensi lesi, dan 740 pasien untuk angka rekurensi peserta. Hasil utama menunjukkan bahwa pembedahan memiliki efikasi tertinggi.
Pembedahan (eksisi) menunjukkan LCR dan PCR tertinggi (0,97; 95% CI: 0,90–0,99) serta angka rekurensi lesi terendah (0,04; 95% CI: 0,02–0,07). Eksisi konvensional dengan margin yang adekuat atau bedah mikrografik Mohs sangat direkomendasikan, terutama untuk lesi di area berisiko tinggi.
Krioterapi (cryosurgery) menggunakan nitrogen cair merupakan salah satu modalitas yang paling sering digunakan, dengan tingkat keberhasilan sekitar 90%. Teknik ini relatif mudah dilakukan, tersedia secara luas, dan cocok untuk lesi berukuran kecil hingga sedang di berbagai lokasi.
Kuretase dan elektrodesikasi melibatkan pengerokan lesi diikuti pembakaran dasar lesi dengan arus listrik. Metode ini memiliki tingkat keberhasilan yang sebanding dengan krioterapi dan cocok untuk lesi yang terlokalisir.
Terapi fotodinamik (photodynamic therapy/PDT) merupakan pilihan lini pertama yang direkomendasikan, terutama untuk lesi berukuran besar atau multipel di area dengan penyembuhan luka yang lambat. Tinjauan komprehensif oleh Antonetti dkk. (2024) mengevaluasi berbagai protokol PDT termasuk penggunaan methyl aminolevulinate (MAL) dan aminolevulinic acid (ALA) sebagai fotosensitizer, dengan respons klinis yang baik dan hasil kosmetik yang memuaskan. PDT menawarkan keuntungan berupa prosedur non-invasif dengan hasil kosmetik yang baik, meskipun angka rekurensi mungkin sedikit lebih tinggi dibandingkan pembedahan.
Terapi topikal merupakan alternatif non-invasif yang penting. Krim 5-fluorourasil (5-FU) dan imiquimod 5% merupakan agen topikal yang paling sering digunakan. 5-FU bekerja sebagai antimetabolit yang menghambat sintesis DNA sel-sel neoplastik, sementara imiquimod merupakan imunomodulator yang merangsang respons imun lokal. Diklofenak topikal dalam gel asam hialuronat juga telah menunjukkan efikasi sebagai alternatif, meskipun dengan tingkat bukti yang lebih rendah. Kombinasi 5-fluorourasil topikal dengan kalsipotriol telah dilaporkan sebagai pendekatan yang efektif untuk karsinoma keratinosit superfisial.
Radioterapi dapat dipertimbangkan untuk kasus-kasus tertentu, terutama pada pasien yang tidak dapat menjalani pembedahan atau pada lesi di lokasi yang sulit untuk pendekatan bedah. Untuk pasien dengan kondisi kesehatan yang buruk di mana risiko progresi menjadi karsinoma invasif lebih rendah dibandingkan risiko prosedur, pedoman BAD merekomendasikan pendekatan konservatif berupa pelembap (sebaiknya berbasis urea) dan pemantauan berkala, dengan biopsi jika dicurigai adanya karsinoma sel skuamosa invasif.
Perlu digarisbawahi bahwa untuk semua modalitas terapi, angka rekurensi berkisar sekitar 10%, sehingga tindak lanjut berkala yang disesuaikan dengan risiko sangat direkomendasikan.
Prognosis dan Tindak Lanjut
Prognosis penyakit Bowen secara umum sangat baik. Mayoritas pasien yang mendapatkan penanganan adekuat dapat sembuh sepenuhnya. Risiko progresi menjadi karsinoma invasif relatif rendah pada lesi ekstragenital (3–5%), meskipun lebih tinggi pada lesi genital (sekitar 10%) dan pada pasien dengan imunosupresi.
Mengingat kemungkinan rekurensi pada sekitar satu dari sepuluh kasus yang telah ditangani, pemantauan berkala diperlukan untuk mendeteksi tanda-tanda kekambuhan secara dini. Pemeriksaan kulit menyeluruh juga penting karena tingginya kemungkinan adanya kanker kulit lain secara bersamaan. Hubungan antara penyakit Bowen dan keganasan internal yang pernah dikemukakan dalam literatur lama kini dianggap tidak memiliki bukti yang kuat berdasarkan studi populasi yang lebih besar dan lebih ketat secara metodologis.
Pencegahan: Langkah Sederhana yang Bermakna
Mengingat paparan sinar matahari merupakan faktor risiko utama, langkah pencegahan terpenting adalah perlindungan terhadap radiasi UV. Penggunaan tabir surya dengan SPF yang memadai, pakaian pelindung, topi bertepi lebar, dan menghindari paparan matahari langsung yang berlebihan terutama pada jam-jam puncak (sekitar pukul 10.00–15.00) merupakan langkah pencegahan yang direkomendasikan. Untuk populasi di Indonesia yang tinggal di wilayah tropis dengan intensitas UV yang tinggi sepanjang tahun, kebiasaan proteksi matahari ini menjadi semakin relevan.
Menghindari paparan arsenik melalui sumber air minum yang aman, serta vaksinasi HPV untuk pencegahan infeksi human papillomavirus, juga merupakan langkah pencegahan yang perlu dipertimbangkan. Bagi pasien dengan imunosupresi, pemantauan kulit secara berkala oleh tenaga kesehatan sangat dianjurkan mengingat peningkatan risiko keganasan kulit pada populasi ini.
Penutup
Penyakit Bowen adalah kanker kulit stadium awal yang memiliki prognosis sangat baik jika dideteksi dan ditangani secara tepat. Tantangan utamanya terletak pada pengenalan awal, karena lesi sering kali menyerupai kondisi kulit jinak lainnya. Kesadaran yang baik dari masyarakat maupun tenaga kesehatan mengenai gambaran klinis penyakit ini, dikombinasikan dengan kebiasaan memeriksakan perubahan kulit yang mencurigakan, merupakan kunci untuk mencegah progresi menjadi kanker invasif. Dengan berbagai pilihan terapi yang tersedia saat ini, mulai dari pembedahan hingga terapi topikal, penanganan dapat disesuaikan dengan kebutuhan individual setiap pasien.
Daftar Referensi
Antonetti, P., Pellegrini, C., Caponio, C., Bruni, M., Dragone, L., Mastrangelo, M., Lanzini, M., Caposiena Caro, R. D., Fargnoli, M. C., & Peris, K. (2024). Photodynamic therapy for the treatment of Bowen’s disease: A review on efficacy, non-invasive treatment monitoring, tolerability, and cosmetic outcome. Biomedicines, 12(4), 979. https://doi.org/10.3390/biomedicines12040979
Conforti, C., Retrosi, C., Di Lella, G., Agozzino, M., Schmid-Wendtner, M.-H., Di Anzani, C., Oliveri, A., Azzalini, E., & Bonin, S. (2024). Unraveling the complex nexus of human papillomavirus (HPV) in extragenital keratinocyte skin tumors: A comprehensive analysis of Bowen’s disease and in situ squamous-cell carcinoma. Journal of Clinical Medicine, 13(4), 1091. https://doi.org/10.3390/jcm13041091
McLaren, S., Harvey, N. T., Wood, B. A., & Mesbah Ardakani, N. (2025). Actinic keratosis with severe dysplasia and Bowen disease represent distinct pathways of intraepidermal squamous neoplasia: An immunohistochemical study. Pathology, 57(3), 305–310. https://doi.org/10.1016/j.pathol.2024.09.013
Palaniappan, V., & Karthikeyan, K. (2022). Bowen’s disease. Indian Dermatology Online Journal, 13(2), 177–189. https://doi.org/10.4103/idoj.idoj_257_21
Petzold, A., Wessely, A., Steeb, T., Berking, C., & Heppt, M. V. (2024). Efficacy of interventions for cutaneous squamous cell carcinoma in situ (Bowen’s disease): A systematic review and meta-analysis of proportions. Journal of the European Academy of Dermatology and Venereology, 39(3), 543–554. https://doi.org/10.1111/jdv.20267
Sharma, A., Birnie, A. J., Bordea, C., Cheung, S. T., Mann, J., Morton, C. A., Salim, A., Hasan, Z.-U., Hashme, M., Mansour Kiaee, Z., Mohd Mustapa, M. F., & Exton, L. S. (2023). British Association of Dermatologists guidelines for the management of people with cutaneous squamous cell carcinoma in situ (Bowen disease) 2022. British Journal of Dermatology, 188(2), 186–194. https://doi.org/10.1093/bjd/ljac042
Wood, B. A., Harvey, N. T., Mesbah Ardakani, N., & Paton, D. (2024). Bowen disease is not synonymous with intraepidermal squamous cell carcinoma. Pathology, 56(3), 322–324. https://doi.org/10.1016/j.pathol.2023.12.004
Zhou, C., Jiang, B., Zhang, K., Wu, J., Huang, C., Xu, N., Ye, T., Chen, B., Yu, B., Zou, Y., & Shen, C. (2023). Clinical and histopathological characteristics, diagnosis and treatment, and comorbidities of Bowen’s disease: A retrospective study. Frontiers in Medicine, 10, 1281540. https://doi.org/10.3389/fmed.2023.1281540

Tinggalkan komentar