Abses otak adalah kumpulan nanah yang terbentuk di dalam jaringan otak (parenkim serebral), dikelilingi oleh kapsul fibrosa, dan umumnya disebabkan oleh infeksi bakteri, jamur, atau parasit. Meskipun tergolong jarang, kondisi ini merupakan kedaruratan neurologis yang mengancam jiwa dengan angka kematian yang masih signifikan, terutama di negara berkembang. Pemahaman tentang abses otak penting bagi tenaga kesehatan maupun masyarakat umum agar pengenalan dini dan penanganan yang tepat dapat dilakukan.
Seberapa Sering Abses Otak Terjadi?
Insiden abses otak diperkirakan sekitar 0,4 hingga 1,3 kasus per 100.000 penduduk per tahun di negara maju, yang setara dengan sekitar 6.700 kasus per tahun di Eropa (Bodilsen dkk., 2024). Di negara berkembang, abses otak menyumbang hingga 8% dari seluruh massa intrakranial, jauh lebih tinggi dibandingkan 1–2% di negara maju (Hall & Mesfin, 2024). Data terbaru dari Inggris menunjukkan tren peningkatan insiden dalam dua dekade terakhir, dengan estimasi 2,86 kasus first-time admission per 100.000 penduduk pada tahun 2019 (Allen dkk., 2025).
Kondisi ini lebih sering ditemukan pada laki-laki dengan rasio sekitar 2,4 banding 1, dan paling banyak terjadi pada dekade ketiga kehidupan, meskipun dapat mengenai segala usia (Brouwer dkk., 2014). Pada anak-anak, puncak insiden terdapat pada usia 4–7 tahun, dengan penyakit jantung bawaan sebagai faktor risiko penting.
Di Indonesia, data spesifik mengenai insiden abses otak masih terbatas. Namun, sebuah studi kohort prospektif terhadap pasien infeksi sistem saraf pusat di dua rumah sakit rujukan di Indonesia menunjukkan bahwa infeksi SSP masih ditandai dengan keterlambatan presentasi klinis, penyakit yang berat, koinfeksi HIV yang sering, konfirmasi mikrobiologis yang rendah, dan mortalitas yang tinggi (Haverkamp dkk., 2024). Tuberkulosis SSP merupakan penyebab paling umum pada pasien tanpa HIV, sementara toksoplasma serebral dominan pada pasien dengan HIV. Temuan ini menyoroti tantangan diagnostik dan terapeutik di fasilitas kesehatan dengan sumber daya terbatas.
Bagaimana Abses Otak Terbentuk?
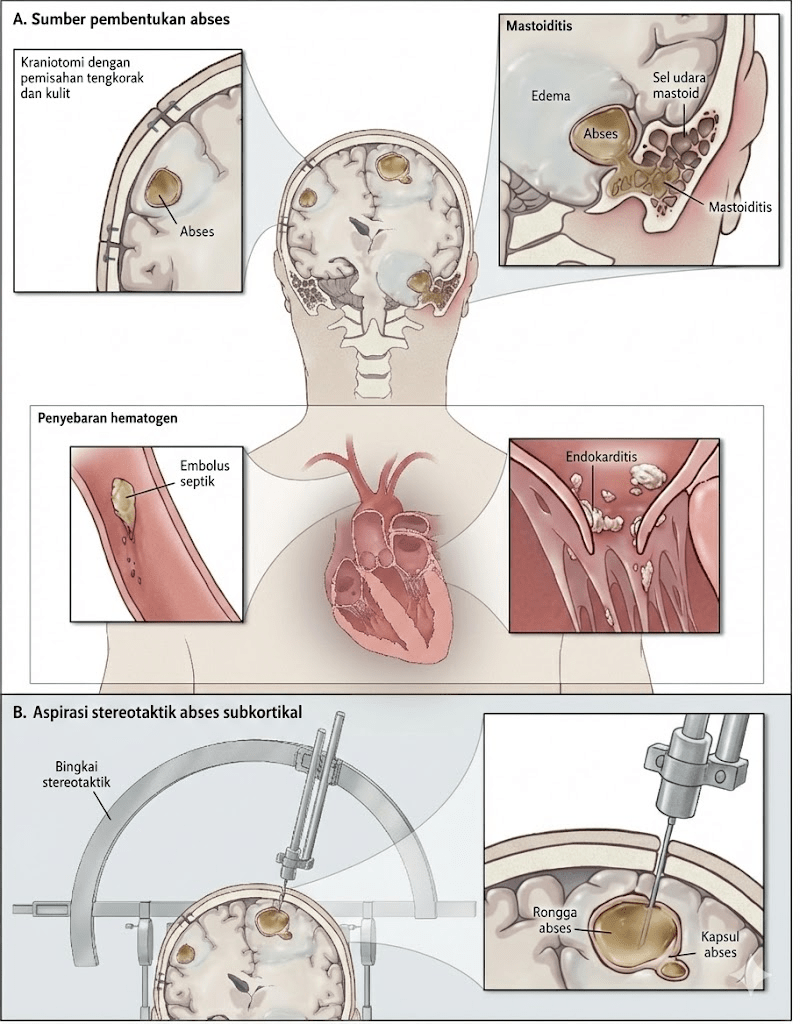
Pembentukan abses otak dimulai ketika mikroorganisme berhasil menembus sawar darah otak (blood-brain barrier) dan menginfeksi jaringan otak. Proses ini terjadi melalui tiga mekanisme utama. Pertama, penyebaran langsung (contiguous spread) dari infeksi di struktur yang berdekatan seperti sinusitis paranasal, otitis media kronis, mastoiditis, atau infeksi gigi. Sinusitis frontal cenderung menyebabkan abses di lobus frontal, sementara otitis media kronis dan mastoiditis umumnya menyebar ke lobus temporal inferior dan serebelum (Hall & Mesfin, 2024). Kedua, penyebaran hematogen dari fokus infeksi yang jauh seperti endokarditis bakterial, infeksi paru, atau malformasi arteriovenosa pulmonal. Penyebaran hematogen sering menghasilkan abses multipel di area distribusi arteri serebri media, khususnya di perbatasan substansia grisea dan alba. Ketiga, inokulasi langsung melalui trauma kepala penetrasi atau prosedur bedah saraf.
Studi berbasis populasi terbaru dari Denmark menemukan bahwa bakteri rongga mulut, termasuk kelompok Streptococcus anginosus, Fusobacterium, dan Aggregatibacter, merupakan penyebab utama abses otak yang didapat dari komunitas (Bodilsen dkk., 2024a). Temuan ini menekankan pentingnya kesehatan gigi dan mulut sebagai langkah pencegahan.
Secara histopatologis, pembentukan abses otak melalui empat tahap yang telah dipahami dengan baik. Tahap pertama adalah early cerebritis (hari 1–4), ditandai dengan infiltrasi neutrofil perivaskular, nekrosis jaringan, dan edema. Tahap kedua adalah late cerebritis (hari 4–10), di mana terjadi infiltrasi makrofag, limfosit, dan fibroblas disertai akumulasi nanah. Tahap ketiga, pembentukan kapsul awal (hari 10–14), ditandai dengan mulai terbentuknya kapsul kolagen. Tahap terakhir adalah pembentukan kapsul lanjut (setelah hari 14), di mana kapsul menjadi sempurna dengan lapisan granulasi bagian dalam, lapisan kolagen di tengah, dan lapisan astroglial di luar (Eini dkk., 2024; Gonzalez-Bello dkk., 2022). Pemahaman tahapan ini penting karena memengaruhi gambaran pencitraan dan pendekatan terapi.
Siapa yang Berisiko?
Faktor predisposisi abses otak bervariasi tergantung wilayah geografis dan kondisi pasien. Menurut tinjauan terbaru Omland dkk. (2024), kondisi predisposisi yang paling penting meliputi infeksi gigi dan telinga-hidung-tenggorokan, kondisi imunosupresi, dan riwayat bedah saraf sebelumnya. Pada populasi tropis, termasuk Indonesia, etiologi unik yang perlu diperhatikan meliputi infeksi Mycobacterium tuberculosis, Burkholderia pseudomallei (melioidosis), ameba hidup bebas seperti Balamuthia mandrillaris, serta jamur seperti Talaromyces marneffei (Sable & Aradhyula, 2023).
Faktor risiko spesifik lainnya mencakup penyakit jantung sianotik bawaan pada anak (terutama yang memiliki pirau kanan-ke-kiri), infeksi HIV/AIDS, penggunaan imunosupresan jangka panjang, diabetes melitus, keganasan, dan transplantasi organ. Pandemi HIV/AIDS telah meningkatkan insiden abses otak secara keseluruhan, terutama yang disebabkan oleh Toxoplasma gondii dan patogen oportunistik lainnya.
Mikrobiologi: Siapa Pelakunya?
Meta-analisis dari 9.699 pasien dalam 123 studi mengidentifikasi Streptococcus dan Staphylococcus sebagai mikroorganisme penyebab tersering, masing-masing menyumbang 34% dan 18% dari bakteri yang berhasil dikultur (Brouwer dkk., 2014). Data terbaru dari Allen dkk. (2025) mengonfirmasi peran dominan kelompok Streptococcus anginosus pada abses otak yang didapat dari komunitas (43% kasus), sementara Staphylococcus aureus merupakan patogen tersering pada kasus pasca-bedah saraf (27,8%).
Sifat polimikrobial abses otak juga penting untuk diperhatikan. Analisis metagenomik berbasis 16S rDNA telah mengidentifikasi hingga 80 taksa bakteri berbeda pada abses serebral, termasuk 44 yang belum pernah dilaporkan sebelumnya (Al Masalma dkk., seperti dikutip dalam Hall & Mesfin, 2024). Diagnostik molekuler, termasuk PCR gen 16S rRNA, telah meningkatkan kemampuan identifikasi patogen dan berpotensi berperan lebih besar dalam memandu terapi antibiotik di masa depan.
Pada pasien dengan gangguan imunitas berat, spektrum patogen meluas mencakup Toxoplasma gondii, spesies Nocardia, Aspergillus, Cryptococcus, dan Mycobacterium tuberculosis. Distribusi patogen ini berbeda secara signifikan antara negara maju dan berkembang, sehingga pertimbangan epidemiologi lokal sangat penting dalam memilih terapi empiris.
Manifestasi Klinis: Gejala yang Sering Tidak Khas
Salah satu tantangan utama abses otak adalah manifestasi klinisnya yang sering tidak spesifik, sehingga dapat menyebabkan keterlambatan diagnosis. Gejala pada umumnya bergantung pada ukuran dan lokasi lesi, serta tingkat tekanan intrakranial.
Triad klasik abses otak yang terdiri dari nyeri kepala, demam, dan defisit neurologis fokal ternyata hanya ditemukan pada kurang dari setengah pasien (Hall & Mesfin, 2024). Nyeri kepala merupakan gejala yang paling sering dilaporkan (sekitar 69% kasus), disusul oleh demam dan defisit neurologis fokal. Gejala lain yang dapat ditemukan termasuk kejang, perubahan status mental, mual dan muntah (akibat peningkatan tekanan intrakranial), serta tanda-tanda neurologis fokal yang bergantung pada lokasi abses seperti hemiparesis, afasia, atau gangguan lapang pandang.
Studi kohort besar dari Bodilsen dkk. (2023) terhadap 485 kasus orang dewasa menunjukkan bahwa gejala hadir pada sekitar dua pertiga pasien selama 2 minggu atau kurang, dengan diagnosis umumnya ditegakkan sekitar 8 hari setelah awitan gejala. Perjalanan penyakit dapat bervariasi dari lambat dan tersembunyi hingga sangat cepat dan berat.
Klinisi perlu memiliki kecurigaan tinggi terhadap abses otak pada pasien yang datang dengan nyeri kepala progresif, terutama jika disertai demam dan/atau defisit neurologis, riwayat infeksi telinga, sinus, atau gigi, kondisi imunosupresi, atau riwayat prosedur bedah saraf atau trauma kepala.
Diagnosis: Peran Sentral Pencitraan dan Mikrobiologi
Panduan ESCMID (European Society of Clinical Microbiology and Infectious Diseases) tahun 2024 yang merupakan panduan berbasis bukti pertama untuk abses otak memberikan rekomendasi diagnostik yang komprehensif (Bodilsen dkk., 2024b).
MRI (magnetic resonance imaging) dengan kontras gadolinium merupakan modalitas pencitraan yang direkomendasikan untuk diagnosis abses otak (rekomendasi kuat, bukti kuat). MRI memiliki sensitivitas superior dibandingkan CT scan, terutama untuk mendeteksi lesi tahap awal dan lesi di fossa posterior. Pada MRI, abses otak yang matur tampak sebagai lesi hipointens pada sekuens T1 dengan cincin penyangatan kontras (ring-enhancing lesion), hiperintens pada T2/FLAIR dengan edema perifokal, dan menunjukkan restriksi difusi yang nyata pada diffusion-weighted imaging (DWI). Temuan restriksi difusi pada DWI memiliki sensitivitas dan spesifisitas lebih dari 95% untuk abses otak dan membantu membedakannya dari tumor otak nekrotik (Bodilsen dkk., 2024b; Hall & Mesfin, 2024).
CT scan dengan kontras, meskipun kurang sensitif, sering digunakan dalam situasi darurat dan menunjukkan lesi hipodens dengan penyangatan berbentuk cincin (ring enhancement) serta edema di sekitarnya. CT scan juga berguna untuk mengevaluasi sumber infeksi yang berdekatan seperti sinusitis, otitis, atau mastoiditis.
Konfirmasi mikrobiologis melalui aspirasi atau eksisi sangat dianjurkan bila memungkinkan. Sampel yang diperoleh dikirim untuk kultur aerob dan anaerob, pewarnaan Gram, serologi, histopatologi, dan PCR. Diagnostik berbasis molekuler, khususnya PCR gen 16S rRNA, direkomendasikan pada pasien dengan kultur negatif (rekomendasi kondisional, bukti moderat) (Bodilsen dkk., 2024b). Pada sebagian kasus, diagnosis mikrobiologis hanya berhasil ditegakkan pada sekitar 74% kasus (Allen dkk., 2025), menegaskan tantangan diagnostik yang masih ada.
Pemeriksaan laboratorium darah umumnya tidak spesifik. Temuan yang mungkin didapatkan meliputi peningkatan laju endap darah (72% kasus), leukositosis (60%), peningkatan protein C-reaktif (60%), dan kultur darah positif (28%) (Brouwer dkk., 2014). Pungsi lumbal umumnya tidak dianjurkan karena risiko herniasi pada lesi massa intrakranial dan hasil kultur cairan serebrospinal yang sering negatif.
Tata Laksana: Kombinasi Antimikroba dan Bedah Saraf
Tata laksana abses otak membutuhkan pendekatan multidisiplin yang melibatkan spesialis penyakit infeksi, bedah saraf, dan neuroradiologi. Panduan ESCMID 2024 merekomendasikan kombinasi terapi antimikroba dan kontrol sumber infeksi melalui bedah saraf sebagai pilar utama pengobatan.
Terapi antimikroba empiris untuk abses otak yang didapat dari komunitas pada individu imunokompeten adalah sefalosporin generasi ketiga (seperti seftriakson) dikombinasikan dengan metronidazol (rekomendasi kuat, bukti moderat). Pada pasien dengan gangguan imunitas berat, ditambahkan trimetoprim-sulfametoksazol dan vorikonazol (rekomendasi kondisional, bukti rendah). Untuk abses otak pasca-bedah saraf, terapi empiris yang direkomendasikan adalah karbapenem dikombinasikan dengan vankomisin atau linezolid (rekomendasi kondisional, bukti rendah) (Bodilsen dkk., 2024b).
Durasi terapi antimikroba yang direkomendasikan adalah 6–8 minggu (rekomendasi kondisional, bukti rendah). Meskipun terdapat minat terhadap kemungkinan transisi awal ke antibiotik oral, panduan ESCMID belum memberikan rekomendasi untuk hal ini karena kurangnya data yang memadai (Bodilsen & Nielsen, 2023).
Aspirasi atau eksisi abses direkomendasikan kapan pun memungkinkan (rekomendasi kuat, bukti rendah), kecuali pada kasus toksoplasma (Bodilsen dkk., 2024b). Aspirasi stereotaktik yang dipandu CT merupakan teknik bedah yang paling sering digunakan dan memungkinkan diagnosis mikrobiologis sekaligus pengurangan ukuran abses. Kraniotomi dengan eksisi total dipertimbangkan untuk abses yang besar, multilokulasi, atau mengandung gas, serta abses yang tidak responsif terhadap aspirasi berulang.
Antimikroba dapat ditunda hingga aspirasi atau eksisi dilakukan pada pasien tanpa penyakit berat, asalkan bedah saraf dapat dilaksanakan dalam waktu yang wajar, idealnya dalam 24 jam (rekomendasi kondisional, bukti rendah). Penundaan ini bertujuan untuk memaksimalkan hasil kultur mikrobiologis.
Terapi glukokortikoid ajuvan direkomendasikan untuk mengatasi gejala berat akibat edema perifokal atau herniasi yang mengancam (rekomendasi kuat, bukti rendah). Profilaksis primer dengan obat antiepilepsi tidak direkomendasikan secara rutin (rekomendasi kondisional, bukti sangat rendah).
Prognosis dan Tindak Lanjut Jangka Panjang
Prognosis abses otak telah membaik secara signifikan selama beberapa dekade terakhir. Angka kematian (case fatality rate) telah menurun dari sekitar 40% pada era sebelum 1970 menjadi sekitar 10% pada era modern, sementara proporsi pasien yang pulih sempurna meningkat dari 33% menjadi 70% (Hall & Mesfin, 2024). Perbaikan ini kemungkinan didorong oleh kemajuan teknik pencitraan otak, prosedur bedah saraf minimal invasif, dan terapi antibiotik yang terprotokol.
Meskipun demikian, sekuela neurologis masih sering terjadi. Frekuensi gejala sisa neurologis pada pasien yang bertahan bervariasi antara 20–79%, bergantung pada kecepatan diagnosis dan pemberian antibiotik (Hall & Mesfin, 2024). Kejang merupakan komplikasi jangka panjang yang paling umum. Faktor yang dikaitkan dengan prognosis buruk meliputi ruptur abses ke dalam ventrikel (mortalitas hingga 80%), penurunan neurologis yang cepat saat presentasi, skor Glasgow Coma Scale (GCS) rendah, usia lanjut, dan kondisi imunosupresi (Allen dkk., 2025; Bodilsen dkk., 2023).
Tindak lanjut jangka panjang sangat penting dan harus mencakup penanganan defisit neurologis termasuk epilepsi, diagnosis dan tata laksana komorbiditas yang tepat waktu, serta perhatian terhadap potensi gangguan afektif (Omland dkk., 2024).
Tantangan di Indonesia dan Negara Berkembang
Abses otak menghadirkan tantangan khusus di negara berkembang termasuk Indonesia. Tingginya prevalensi tuberkulosis, HIV, melioidosis, dan infeksi parasit memperluas spektrum etiologi yang harus dipertimbangkan. Keterbatasan akses terhadap MRI, fasilitas bedah saraf, dan diagnostik molekuler di banyak daerah menyebabkan keterlambatan diagnosis dan penanganan.
Di kawasan tropis, pola infeksi yang unik perlu menjadi perhatian. Abses otak akibat tuberkulosis lebih sering ditemukan di daerah endemis, sementara melioidosis yang disebabkan oleh Burkholderia pseudomallei merupakan pertimbangan penting di wilayah Asia Tenggara (Sable & Aradhyula, 2023). Neurosistiserkosis, meskipun bukan abses dalam arti sesungguhnya, sering menjadi diagnosis banding yang penting di daerah endemis.
Upaya peningkatan kesadaran tenaga kesehatan di tingkat layanan primer tentang tanda dan gejala awal abses otak, bersama dengan penguatan sistem rujukan ke fasilitas yang memiliki kemampuan pencitraan dan bedah saraf yang memadai, merupakan langkah krusial untuk memperbaiki luaran pasien.
Penutup
Abses otak tetap merupakan kondisi neurologis serius yang memerlukan kecurigaan klinis tinggi untuk diagnosis dini. Kemajuan dalam teknik pencitraan, diagnostik molekuler, dan pendekatan terapi multidisiplin telah memperbaiki prognosis secara bermakna. Panduan ESCMID 2024 memberikan kerangka berbasis bukti pertama untuk diagnosis dan tata laksana, meskipun masih banyak aspek yang memerlukan klarifikasi melalui penelitian lebih lanjut, khususnya uji klinis acak terkontrol. Bagi Indonesia dan negara berkembang lainnya, penguatan kapasitas diagnostik, peningkatan akses terhadap layanan bedah saraf, dan edukasi tenaga kesehatan merupakan prioritas untuk menurunkan morbiditas dan mortalitas akibat abses otak.
Referensi
Allen, V. B., Raslan, A., Muuli, A. M., Alkhafaji, N. Y., Bechman, K., Wijeweera, K. D. D. S., Abdulla, A., Baraka, M., Prasad, V., Bapat, A., & Ashkan, K. (2025). Epidemiology of brain abscess: A retrospective cohort from a neurosurgical tertiary referral center in England. Open Forum Infectious Diseases, 12(11), ofaf655. https://doi.org/10.1093/ofid/ofaf655
Bodilsen, J., Duerlund, L. S., Mariager, T., Brandt, C. T., Bruun, N. H., Helweg-Larsen, J., Kondziella, D., Kramer-Mikkelsen, L., Lindelof, M., Lüttichau, H. R., Mølgaard, K. B., Poulsen, F. R., Sandberg, M. I., Spiegelberg, A. R., Hansen, B. R., Nielsen, H., & Brouwer, M. C. (2023). Clinical features and prognostic factors in adults with brain abscess. Brain, 146(4), 1637–1647. https://doi.org/10.1093/brain/awac469
Bodilsen, J., D’Alessandris, Q. G., Humphreys, H., Iro, M. A., Klein, M., Last, K., López Montesinos, I., Pagliano, P., Sipahi, O. R., San-Juan, R., Tattevin, P., Thurnher, M., de J. Treviño-Rangel, R., & Brouwer, M. C. (2024b). European Society of Clinical Microbiology and Infectious Diseases guidelines on diagnosis and treatment of brain abscess in children and adults. Clinical Microbiology and Infection, 30(1), 66–89. https://doi.org/10.1016/j.cmi.2023.08.016
Bodilsen, J., Mariager, T., Duerlund, L. S., Brandt, C. T., Larsen, L., Helweg-Larsen, J., Brouwer, M. C., van de Beek, D., & Nielsen, H. (2024a). Brain abscess caused by oral cavity bacteria: A nationwide, population-based cohort study. Clinical Infectious Diseases, 78(3), 544–553. https://doi.org/10.1093/cid/ciad661
Bodilsen, J., & Nielsen, H. (2023). Early switch to oral antimicrobials in brain abscess: A narrative review. Clinical Microbiology and Infection, 29(9), 1139–1143. https://doi.org/10.1016/j.cmi.2023.05.007
Brouwer, M. C., Coutinho, J. M., & van de Beek, D. (2014). Clinical characteristics and outcome of brain abscess: Systematic review and meta-analysis. Neurology, 82(9), 806–813. https://doi.org/10.1212/WNL.0000000000000172
Eini, P., Eini, P., & Gachkar, L. (2024). Pyogenic brain abscess: A comprehensive review of epidemiology, pathogenesis, diagnosis, and management. Novelty in Biomedicine, 12(4), 185–193. https://doi.org/10.22037/nbm.v12i4.45322
Gonzalez-Bello, Y., Garces-Pina, E., Garces-Pina, A., & Solis-Cano, D. (2022). Brain abscess: A narrative review. Neurology Perspectives, 2(3), 178–186. https://doi.org/10.1016/j.neurop.2022.01.001
Hall, W. A., & Mesfin, F. B. (2024). Brain abscess. Dalam StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK441841/
Haverkamp, N. J., Dian, S., Ganiem, A. R., Ruslami, R., Prakoeswa, C. R. S., Alisjahbana, B., van Crevel, R., & Arend, S. M. (2024). Clinical presentation, management, and outcome of suspected central nervous system infections in Indonesia: A prospective cohort study. Infection, 52(2), 585–597. https://doi.org/10.1007/s15010-023-02170-0
Omland, L. H., Nielsen, H., & Bodilsen, J. (2024). Update and approach to patients with brain abscess. Current Opinion in Infectious Diseases, 37(3), 211–219. https://doi.org/10.1097/QCO.0000000000001014
Sable, N., & Aradhyula, S. (2023). Brain abscesses in the tropics. Current Tropical Medicine Reports, 10, 279–289. https://doi.org/10.1007/s40475-023-00306-8

Tinggalkan komentar