Tumor otak merupakan pertumbuhan sel abnormal di dalam atau di sekitar otak yang dapat mengganggu fungsi vital sistem saraf pusat. Meskipun bukan termasuk jenis kanker yang paling sering dijumpai, dampak tumor otak terhadap kualitas hidup penderita sangatlah besar mengingat otak merupakan pusat kendali seluruh fungsi tubuh manusia. Dengan lebih dari 321.000 kasus baru tumor otak ganas yang terdiagnosis di seluruh dunia pada tahun 2022, pemahaman masyarakat mengenai kondisi ini menjadi semakin penting.
Seberapa Sering Tumor Otak Terjadi?
Data dari GLOBOCAN 2022 menunjukkan bahwa angka kejadian tumor otak ganas di dunia mencapai 3,5 per 100.000 penduduk, dengan proporsi lebih tinggi pada laki-laki (3,9 per 100.000) dibandingkan perempuan (3,1 per 100.000). Di Amerika Serikat, angka kejadian seluruh tumor otak primer (baik ganas maupun jinak) lebih tinggi lagi, yakni sekitar 26,05 per 100.000 penduduk berdasarkan data periode 2018–2022.
Sementara itu, analisis beban penyakit global (Global Burden of Disease) periode 1990–2021 menunjukkan bahwa kanker otak dan sistem saraf pusat tetap menjadi tantangan kesehatan yang signifikan dengan variasi antar wilayah dan kelompok demografis yang cukup besar. Angka kejadian cenderung lebih tinggi di negara-negara berpendapatan tinggi dibandingkan negara berpendapatan rendah dan menengah, meskipun sebagian perbedaan ini mungkin dipengaruhi oleh akses terhadap fasilitas diagnostik.
Di kawasan Asia Tenggara, Indonesia memiliki angka kejadian tumor otak primer tertinggi, yakni sekitar 6.337 kasus pada tahun 2016 dengan 5.405 kematian. Data registrasi kanker di rumah sakit rujukan nasional (RSCM) menunjukkan bahwa tumor otak termasuk dalam lima besar jenis kanker pada anak laki-laki di Indonesia. Keterbatasan fasilitas skrining dan diagnosis, terutama di daerah terpencil, menyebabkan banyak kasus terdiagnosis pada stadium lanjut.
Tumor otak dan sistem saraf pusat merupakan jenis kanker paling sering pada anak usia 0–14 tahun, serta menjadi penyebab kematian akibat kanker ketiga terbanyak pada kelompok remaja dan dewasa muda (15–39 tahun). Risiko tumor otak meningkat seiring bertambahnya usia, dengan angka kejadian tertinggi pada kelompok usia 85 tahun ke atas.
Apa Itu Tumor Otak?
Tumor otak adalah massa atau pertumbuhan sel abnormal di dalam otak. Terdapat lebih dari 120 jenis tumor yang dapat berkembang di otak, bergantung pada jenis jaringan asalnya. Secara garis besar, tumor otak dibagi menjadi dua kategori utama.
Tumor otak primer adalah tumor yang berasal dari sel-sel otak itu sendiri atau jaringan di sekitarnya, seperti selaput otak (meningen), saraf kranial, kelenjar hipofisis, atau kelenjar pineal. Tumor otak sekunder atau metastatik adalah tumor yang berasal dari kanker di bagian tubuh lain (misalnya paru, payudara, atau usus besar) yang kemudian menyebar ke otak. Tumor metastatik ini lebih sering dijumpai dibandingkan tumor primer pada populasi dewasa.
Sekitar dua pertiga tumor otak bersifat jinak (benign), artinya tidak bersifat kanker. Namun, meskipun jinak, tumor otak tetap dapat menimbulkan gangguan serius apabila tumbuh cukup besar dan menekan jaringan otak yang sehat di sekitarnya.
Klasifikasi Terbaru Menurut WHO 2021
Edisi kelima Klasifikasi Tumor Sistem Saraf Pusat oleh WHO yang diterbitkan pada tahun 2021 (WHO CNS5) membawa perubahan besar dalam cara tumor otak diklasifikasikan dan didiagnosis. Perubahan paling signifikan adalah semakin besarnya peran diagnostik molekuler dalam menentukan jenis tumor, melengkapi pendekatan histologi konvensional yang selama ini menjadi standar.
WHO CNS5 mengelompokkan glioma, tumor glioneuronal, dan tumor neuronal ke dalam enam keluarga besar. Sistem grading juga mengalami pembaruan, yakni penggunaan angka Arab (1, 2, 3, 4) menggantikan angka Romawi (I, II, III, IV), serta penerapan konsep “CNS WHO grade” yang berbeda dari sistem grading WHO sebelumnya. Hal penting lainnya, grading kini dilakukan di dalam tipe tumor masing-masing, bukan secara lintas tipe seperti sebelumnya.
Salah satu perubahan mencolok adalah penyederhanaan diagnosis glioma difus pada orang dewasa. Istilah glioblastoma kini khusus digunakan untuk tumor astrosit infiltratif yang bersifat IDH-wildtype (tanpa mutasi IDH). Sementara itu, tumor dengan mutasi IDH diklasifikasikan sebagai astrositoma IDH-mutan dengan grading terpisah. Klasifikasi ini juga memperkenalkan beberapa tipe tumor baru berdasarkan karakteristik molekuler yang khas, termasuk yang diidentifikasi melalui teknologi profiling metilom DNA.
Pendekatan diagnosis berlapis (layered reporting) menjadi standar yang direkomendasikan, meliputi diagnosis terintegrasi, diagnosis histologis, grading WHO, dan informasi molekuler. Pendekatan ini memungkinkan diagnosis yang lebih akurat, prediksi prognosis yang lebih baik, dan pengambilan keputusan klinis yang lebih tepat.
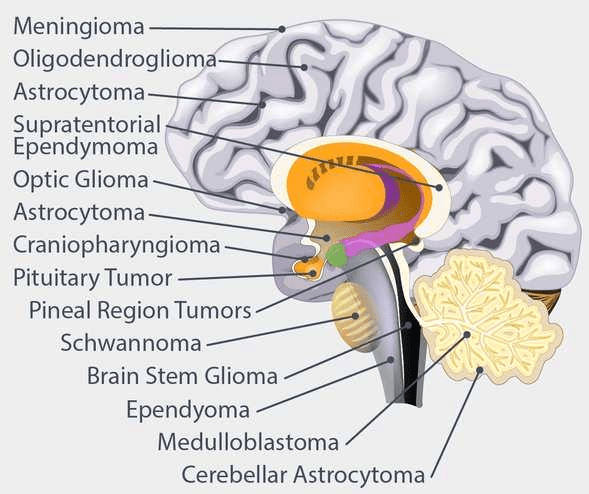
Jenis-Jenis Tumor Otak yang Paling Sering Dijumpai
Glioma merupakan kelompok tumor otak primer yang paling sering ditemukan, berasal dari sel glia yang berfungsi mendukung dan melindungi sel saraf. Glioma mencakup beberapa subtipe, yakni astrositoma (termasuk glioblastoma), oligodendroglioma, dan ependimoma. Glioblastoma (IDH-wildtype) adalah bentuk paling agresif dari seluruh tumor otak primer pada orang dewasa, merepresentasikan sekitar 48–57% dari seluruh glioma. Tumor ini memiliki prognosis yang sangat buruk dengan median kesintasan (survival) hanya sekitar 12–18 bulan pasca diagnosis meskipun telah mendapat pengobatan agresif.
Meningioma adalah tumor yang berasal dari meningen (selaput pelindung otak) dan merupakan tumor otak primer yang paling umum secara keseluruhan, mencakup sekitar 37% dari seluruh tumor otak primer. Sebagian besar meningioma bersifat jinak dan tumbuh perlahan, meskipun sebagian kecil bisa bersifat atipikal atau ganas.
Jenis lain yang juga perlu diketahui termasuk schwannoma (terutama neuroma akustik/schwannoma vestibular), adenoma hipofisis, dan medulloblastoma yang merupakan tumor otak ganas paling sering pada anak-anak.
Gejala yang Perlu Diwaspadai
Gejala tumor otak sangat bervariasi tergantung pada lokasi, ukuran, dan kecepatan pertumbuhan tumor. Gejala dapat muncul secara umum akibat peningkatan tekanan intrakranial, maupun secara fokal sesuai area otak yang terdampak.
Sakit kepala merupakan gejala awal pada sekitar 20% penderita tumor otak. Sakit kepala yang terkait tumor umumnya bersifat intermiten, memburuk di pagi hari, dan bertambah berat saat batuk atau melakukan manuver yang meningkatkan tekanan di dalam kepala. Kejang (seizure) menjadi manifestasi awal pada sekitar 15% kasus dan dapat terjadi pada hingga 30% penderita tumor otak sepanjang perjalanan penyakitnya. Pada orang dewasa, kejang yang baru pertama kali muncul harus selalu dievaluasi untuk menyingkirkan kemungkinan tumor otak.
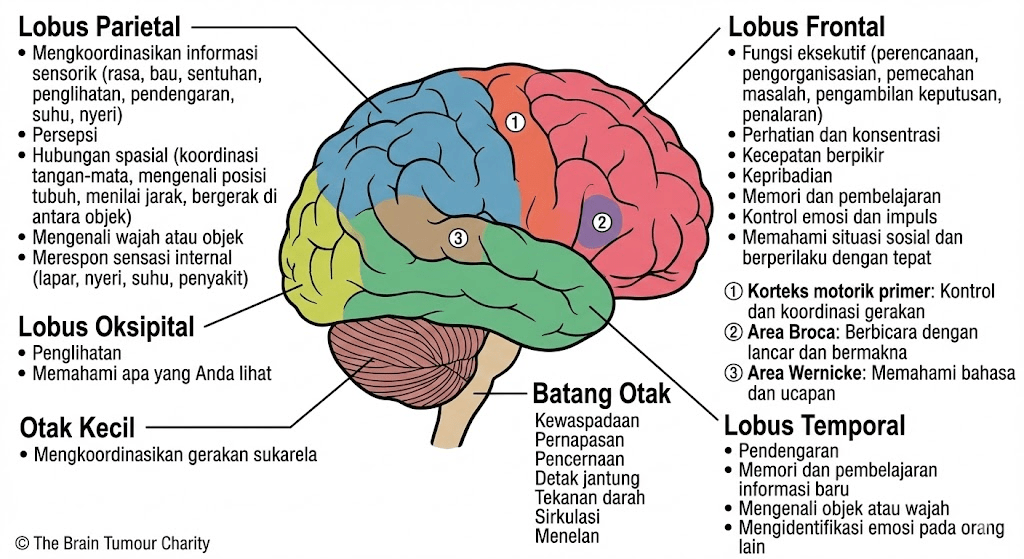
Gejala fokal bergantung pada lokasi tumor: kelemahan atau mati rasa pada satu sisi tubuh (tumor di area motorik atau sensorik), gangguan bicara (tumor di lobus frontal atau temporal dominan), gangguan penglihatan (tumor yang menekan jalur penglihatan), perubahan kepribadian atau perilaku (tumor di lobus frontal), gangguan keseimbangan dan koordinasi (tumor di serebelum), serta mual dan muntah yang terutama terjadi di pagi hari.
Perlu diingat bahwa gejala-gejala ini juga bisa disebabkan oleh kondisi medis lain yang jauh lebih umum. Namun, pada setiap orang dewasa yang mengalami kejang pertama kali, perubahan kepribadian baru, atau temuan neurologis fokal baru, kemungkinan tumor otak harus dipertimbangkan dan ditindaklanjuti dengan pemeriksaan pencitraan otak. Studi menunjukkan bahwa jarak waktu antara munculnya gejala pertama hingga diagnosis tumor otak setidaknya mencapai 14 minggu pada sebagian besar kasus.
Faktor Risiko
Penyebab pasti sebagian besar tumor otak belum diketahui secara pasti, dan sebagian besar kasus tidak memiliki faktor risiko yang jelas. Namun, beberapa faktor telah diidentifikasi dapat meningkatkan risiko.
Paparan radiasi ionisasi merupakan satu-satunya faktor lingkungan yang sudah terbukti kuat sebagai faktor risiko tumor otak. Riwayat terapi radiasi pada kepala, misalnya untuk pengobatan kanker sebelumnya, dapat meningkatkan risiko tumor otak yang biasanya muncul 10–15 tahun kemudian. Beberapa sindrom genetik langka juga dikaitkan dengan peningkatan risiko tumor otak, termasuk neurofibromatosis tipe 1 dan 2, sindrom Li-Fraumeni, sindrom Von Hippel-Lindau, serta sklerosis tuberosa.
Usia merupakan faktor penting karena risiko tumor otak secara umum meningkat seiring bertambahnya usia. Jenis kelamin juga berperan, di mana glioma lebih sering terjadi pada laki-laki sedangkan meningioma lebih sering pada perempuan. Sistem kekebalan tubuh yang lemah, baik bawaan maupun akibat pengobatan (seperti pada penerima transplantasi organ), juga dikaitkan dengan peningkatan risiko limfoma sistem saraf pusat.
Mengenai penggunaan telepon seluler, meskipun beberapa penelitian awal menyarankan kemungkinan adanya peningkatan risiko, studi-studi berskala besar hingga saat ini belum menunjukkan hubungan yang konsisten antara penggunaan telepon seluler dan risiko tumor otak secara keseluruhan. Faktor lingkungan lain seperti paparan vinil klorida dan produk petroleum telah diteliti namun hasilnya masih belum konklusif. Selain radiasi, belum ada faktor gaya hidup atau lingkungan yang terbukti secara jelas terkait dengan tumor otak.
Proses Diagnosis
Diagnosis tumor otak biasanya dimulai ketika seseorang datang dengan gejala neurologis yang mencurigakan. Pemeriksaan neurologis menyeluruh menjadi langkah pertama, meliputi evaluasi fungsi motorik dan sensorik, refleks, keseimbangan, koordinasi, penglihatan, pendengaran, serta status mental.
Magnetic Resonance Imaging (MRI) merupakan pemeriksaan pencitraan standar emas untuk mendeteksi dan mengevaluasi tumor otak. MRI menghasilkan gambar otak dengan detail yang sangat tinggi dan dapat menunjukkan ukuran, lokasi, serta karakteristik tumor. Berbagai sekuens MRI memberikan informasi yang berbeda: MRI T1 dengan kontras gadolinium menunjukkan area yang menyerap kontras (biasanya menandakan kerusakan sawar darah otak), MRI T2 dan Fluid-Attenuated Inversion Recovery (FLAIR) menunjukkan edema di sekitar tumor, MR Spectroscopy mengukur perubahan biokimia dalam tumor, MRI perfusi menilai aliran darah tumor, dan MRI fungsional (fMRI) memetakan area otak yang mengendalikan fungsi penting sebelum pembedahan.
CT scan dapat digunakan sebagai alternatif apabila MRI tidak tersedia atau tidak memungkinkan, serta berguna dalam situasi darurat. PET scan dapat membantu membedakan tumor aktif dari jaringan parut atau nekrosis pasca pengobatan.
Biopsi tetap menjadi standar emas untuk diagnosis definitif tumor otak. Sampel jaringan yang diperoleh melalui biopsi atau pembedahan diperiksa secara histopatologis dan molekuler untuk menentukan jenis tumor, grading, serta karakteristik genetik dan molekuler yang penting untuk perencanaan pengobatan dan prediksi prognosis sesuai klasifikasi WHO CNS5.
Pendekatan Pengobatan
Tatalaksana tumor otak bersifat multimodal dan disesuaikan dengan jenis tumor, grading, lokasi, ukuran, serta kondisi umum pasien. Tiga pilar utama pengobatan meliputi pembedahan, radioterapi, dan kemoterapi.
Pembedahan bertujuan mengangkat tumor sebanyak mungkin (reseksi maksimal yang aman) sambil mempertahankan fungsi neurologis. Luasnya reseksi tumor merupakan salah satu faktor prognostik terpenting, melampaui dampak terapi lain yang tersedia saat ini. Teknik pembedahan modern seperti neuronavigasi, MRI intraoperatif, dan pemetaan otak saat pasien terjaga (awake craniotomy) memungkinkan reseksi yang lebih luas dengan risiko defisit neurologis yang lebih rendah. Untuk tumor jinak seperti kebanyakan meningioma, pembedahan seringkali cukup sebagai terapi tunggal.
Radioterapi diberikan pasca pembedahan untuk menghancurkan sisa sel tumor yang tidak dapat diangkat. Teknik modern seperti Intensity Modulated Radiation Therapy (IMRT) dan stereotactic radiosurgery memungkinkan pemberian radiasi yang lebih tepat sasaran dengan kerusakan minimal pada jaringan otak sehat di sekitarnya.
Temozolomide (TMZ) merupakan obat kemoterapi lini pertama untuk glioblastoma dan merupakan agen alkilasi DNA yang diberikan per oral. Obat ini memiliki kemampuan menembus sawar darah otak dan menunjukkan profil efek samping yang relatif dapat ditoleransi. Protokol Stupp, yang terdiri dari pemberian temozolomide bersamaan dengan radioterapi dilanjutkan dengan temozolomide adjuvan, telah menjadi standar pengobatan glioblastoma sejak diperkenalkan pada tahun 2005. Namun, resistensi terhadap temozolomide, yang umumnya dimediasi oleh ekspresi enzim MGMT (O6-methylguanine DNA methyltransferase), masih menjadi tantangan utama.
Pendekatan yang lebih baru mencakup Tumor Treating Fields (TTFields), yaitu medan listrik bolak-balik yang mengganggu pembelahan sel tumor. Sebuah uji klinis fase 2 (2-THE-TOP) menunjukkan bahwa kombinasi TTFields dengan temozolomide dan pembrolizumab (imunoterapi anti-PD-1) menghasilkan median progression-free survival 12 bulan dibandingkan 5,8 bulan pada kelompok kontrol, memberikan harapan baru dalam penatalaksanaan glioblastoma.
Imunoterapi merupakan area penelitian yang sangat aktif untuk tumor otak, meskipun hasilnya masih terbatas dibandingkan keberhasilan pada jenis kanker lain. Tantangan utamanya meliputi lingkungan mikro tumor yang bersifat imunosupresif (cold tumor), heterogenitas tumor, serta adanya sawar darah otak yang membatasi akses sel imun. Berbagai strategi sedang diteliti, termasuk immune checkpoint inhibitors, terapi sel T CAR (Chimeric Antigen Receptor), vaksin kanker, dan viroterapi onkolitik, baik sebagai monoterapi maupun kombinasi.
Prognosis dan Kesintasan
Prognosis tumor otak sangat bervariasi tergantung pada jenis tumor, grading, lokasi, usia pasien, serta respons terhadap pengobatan. Secara umum, angka kesintasan 5 tahun untuk tumor otak ganas adalah sekitar 36%, namun angka ini sangat berbeda antar jenis tumor. Glioma derajat rendah dapat memiliki kesintasan 5 tahun melebihi 90% pada kasus tertentu, sementara glioblastoma memiliki median kesintasan hanya 12–18 bulan meskipun dengan pengobatan standar terbaik.
Data dari studi CONCORD-3 yang mencakup 60 negara menunjukkan variasi kesintasan yang lebar antar negara. Kesintasan 5 tahun tumor otak pada orang dewasa selama periode 2000–2014 berkisar dari di atas 40% di Jepang dan Kroasia hingga hanya 15% di Thailand. Variasi ini dipengaruhi oleh perbedaan akses terhadap diagnostik canggih, ketersediaan modalitas pengobatan, serta kualitas perawatan suportif.
Pada anak-anak, angka kesintasan umumnya lebih baik. Medulloblastoma memiliki kesintasan 5 tahun sekitar 70–75%, sementara glioma derajat rendah pada anak sering kali memiliki prognosis yang sangat baik.
Tantangan dan Harapan ke Depan
Kemajuan dalam pemahaman molekuler tumor otak telah membuka jalan bagi pendekatan pengobatan yang lebih personal. Profiling molekuler kini memungkinkan identifikasi subtipe tumor yang lebih akurat, prediksi respons terhadap terapi tertentu (seperti status metilasi promoter MGMT terhadap respons temozolomide), serta pengembangan terapi bertarget yang spesifik.
Di Indonesia, tantangan utama masih berkisar pada keterbatasan fasilitas diagnostik molekuler, ketimpangan akses layanan kesehatan antara perkotaan dan pedesaan, serta kurangnya tim multidisiplin spesialistik di banyak rumah sakit. Peningkatan kesadaran masyarakat dan tenaga kesehatan mengenai gejala awal tumor otak, penguatan sistem rujukan, serta investasi dalam fasilitas diagnostik dan pengobatan menjadi kunci untuk memperbaiki luaran klinis pasien tumor otak di Indonesia.
Penelitian terkini terus mengeksplorasi berbagai pendekatan inovatif, mulai dari nanoteknologi untuk penghantaran obat melewati sawar darah otak, kecerdasan buatan (AI) untuk membantu diagnosis melalui pencitraan, hingga strategi kombinasi imunoterapi yang diharapkan dapat mengubah lanskap pengobatan tumor otak di masa mendatang. Meskipun masih banyak tantangan yang harus dihadapi, pemahaman yang semakin baik terhadap biologi tumor otak memberikan harapan yang nyata bagi peningkatan kualitas diagnosis dan pengobatan di masa depan.
Daftar Referensi
Bray, F., Laversanne, M., Sung, H., Ferlay, J., Siegel, R. L., Soerjomataram, I., & Jemal, A. (2024). Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA: A Cancer Journal for Clinicians, 74(3), 229–263. https://doi.org/10.3322/caac.21834
Chen, B., Chen, C., Zhang, Y., Xu, J., & Group. (2025). The global, regional, and national brain and CNS cancers burden and trends from 1990 to 2021. Scientific Reports, 15, Article 04636. https://doi.org/10.1038/s41598-025-04636-7
Coven, S. L., Scheurer, M. E., Yuan, Y., Ostrom, Q. T., & BTEC. (2025). Survivorship from pediatric and adult brain tumors: The 2024 Brain Tumor Epidemiology Consortium meeting report. Neuro-Oncology Advances, 7(1), vdaf095. https://doi.org/10.1093/noajnl/vdaf095
Filho, A. M., Znaor, A., Sunguc, C., Zahwe, M., Marcos-Gragera, R., Figueroa, J. D., & Bray, F. (2025). Cancers of the brain and central nervous system: Global patterns and trends in incidence. Journal of Neuro-Oncology, 172(3), 567–578. https://doi.org/10.1007/s11060-025-04944-y
Ilić, I., & Ilić, M. (2023). International patterns and trends in the brain cancer incidence and mortality: An observational study based on the global burden of disease. Heliyon, 9(7), e18222. https://doi.org/10.1016/j.heliyon.2023.e18222
Louis, D. N., Perry, A., Wesseling, P., Brat, D. J., Cree, I. A., Figarella-Branger, D., Hawkins, C., Ng, H. K., Pfister, S. M., Reifenberger, G., Soffietti, R., von Deimling, A., & Ellison, D. W. (2021). The 2021 WHO Classification of Tumors of the Central Nervous System: A summary. Neuro-Oncology, 23(8), 1231–1251. https://doi.org/10.1093/neuonc/noab106
Obrecht, D., Mackay, A., & Jones, C. (2022). The WHO 2021 Classification of Central Nervous System tumours: A practical update on what neurosurgeons need to know—a minireview. Acta Neurochirurgica, 164(9), 2293–2302. https://doi.org/10.1007/s00701-022-05301-y
Onyije, F. M., Dolatkhah, R., Bouaoun, L., Deltour, I., & Erdmann, F. (2024). Risk factors for childhood brain tumours: A systematic review and meta-analysis of observational studies from 1976 to 2022. Cancer Epidemiology, 88, 102510. https://doi.org/10.1016/j.canep.2023.102510
Price, M., Ballard, C., Benedetti, J., Kruchko, C., Barnholtz-Sloan, J. S., & Ostrom, Q. T. (2025). CBTRUS Statistical Report: Primary brain and other central nervous system tumors diagnosed in the United States in 2018–2022. Neuro-Oncology. https://doi.org/10.1093/neuonc/noaf194
Roh, J., Keller, A., Bhatt, N. B., & Moliterno, J. (2024). Temozolomide (TMZ) in the treatment of glioblastoma multiforme—A literature review and clinical outcomes. Current Oncology, 31(7), 3993–4002. https://doi.org/10.3390/curroncol31070295
Roxas, A. A., Gose, M. A., Dominguez, J. C., & Dantes, R. B. (2021). Primary brain tumor research productivity in Southeast Asia and its association with socioeconomic determinants and burden of disease. Frontiers in Oncology, 10, 607777. https://doi.org/10.3389/fonc.2020.607777
Yu, J., Wang, L., Xu, J., & Zhang, M. (2024). Immunotherapy for glioblastoma: Current state, challenges, and future perspectives. Cellular & Molecular Immunology, 21(12), 1354–1375. https://doi.org/10.1038/s41423-024-01226-x

Tinggalkan komentar