Bronkiolitis adalah salah satu penyakit saluran pernapasan bawah paling umum yang menyerang bayi dan anak berusia di bawah dua tahun. Meskipun sebagian besar kasus bersifat ringan dan dapat sembuh sendiri, bronkiolitis merupakan penyebab utama rawat inap pada kelompok usia ini di seluruh dunia. Di Indonesia, di mana infeksi saluran pernapasan akut (ISPA) masih menempati urutan pertama kasus rawat jalan anak, pemahaman yang baik mengenai bronkiolitis menjadi penting bagi tenaga kesehatan maupun orang tua.
Apa Itu Bronkiolitis?
Bronkiolitis adalah peradangan akut pada bronkiolus, yaitu saluran napas berdiameter kecil di dalam paru-paru. Peradangan ini dipicu oleh infeksi virus yang menyebabkan pembengkakan dinding saluran napas, produksi lendir berlebih, dan kerusakan sel-sel epitel yang melapisi bronkiolus. Kombinasi ketiga proses ini menyebabkan penyempitan dan penyumbatan saluran napas kecil, sehingga bayi mengalami kesulitan bernapas.
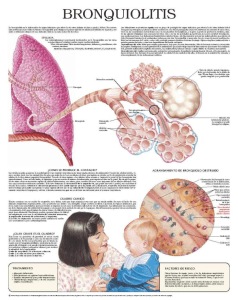
Perlu dibedakan bahwa bronkiolitis berbeda dari bronkitis (peradangan pada bronkus yang lebih besar) dan pneumonia (infeksi pada jaringan paru-paru itu sendiri), meskipun ketiganya dapat memiliki gejala yang tumpang tindih dan kadang terjadi bersamaan.
Penyebab dan Cara Penularan
Respiratory syncytial virus (RSV) merupakan penyebab utama bronkiolitis, bertanggung jawab atas sekitar 60–80% kasus. RSV adalah virus RNA yang tergolong dalam famili Paramyxoviridae. Selain RSV, beberapa virus lain juga dapat menyebabkan bronkiolitis, di antaranya rhinovirus, human metapneumovirus, virus parainfluenza, virus influenza, dan adenovirus. Penelitian dalam dekade terakhir menunjukkan bahwa rhinovirus menjadi penyebab kedua terbanyak dan dikaitkan dengan risiko berkembangnya asma di kemudian hari.
Menariknya, penelitian terbaru menunjukkan bahwa bronkiolitis bukan merupakan penyakit yang seragam. Sebuah tinjauan ekstensif oleh Rodriguez-Martinez dkk. (2024) dalam Paediatric Respiratory Reviews mengungkapkan bahwa bronkiolitis sesungguhnya merupakan “payung” yang mencakup berbagai endotipe dan fenotipe berbeda, bergantung pada jenis virus penyebab, karakteristik pasien, mekanisme patofisiologi, dan gambaran klinis. Artinya, bronkiolitis yang disebabkan RSV bisa memiliki perjalanan penyakit yang berbeda dari bronkiolitis akibat rhinovirus.
Penularan terjadi melalui percikan (droplet) dari batuk atau bersin penderita, serta melalui kontak langsung dengan sekresi pernapasan yang terkontaminasi. Virus dapat bertahan di permukaan benda selama beberapa jam, sehingga kebersihan tangan menjadi langkah pencegahan yang sangat penting.
Epidemiologi: Seberapa Besar Masalahnya?
Secara global, data menunjukkan beban penyakit yang sangat besar. Analisis sistematis yang dipublikasikan di The Lancet memperkirakan bahwa pada tahun 2019, terdapat sekitar 33 juta episode infeksi saluran napas bawah akut terkait RSV pada anak berusia di bawah lima tahun di seluruh dunia. Dari jumlah tersebut, sekitar 3,6 juta memerlukan rawat inap, dan diperkirakan 101.400 kematian terjadi secara keseluruhan, dengan 26.300 di antaranya merupakan kematian di rumah sakit (Li dkk., 2022). Data ini menunjukkan bahwa satu dari setiap 50 kematian anak berusia di bawah lima tahun dapat diatribusikan pada RSV.
Beban penyakit ini tidak merata secara geografis. Negara-negara berpenghasilan rendah dan menengah (low- and middle-income countries/LMIC), termasuk Indonesia, menanggung beban yang jauh lebih besar. Sebagian besar kematian terjadi di komunitas, bukan di rumah sakit, menunjukkan adanya keterbatasan akses terhadap layanan kesehatan yang memadai.
Di Indonesia sendiri, data epidemiologi masih terbatas. Namun, diperkirakan sekitar sepertiga anak akan mengalami bronkiolitis dalam dua tahun pertama kehidupannya, dengan puncak kejadian pada usia 3–6 bulan. Proporsi kasus lebih banyak ditemukan pada anak laki-laki dibandingkan perempuan dengan rasio sekitar 2,2:1, yang diduga berkaitan dengan ukuran saluran respirasi yang lebih sempit pada bayi laki-laki. Berbeda dengan negara empat musim di mana bronkiolitis memiliki pola musiman jelas (puncak pada musim dingin, yaitu Desember–Maret), di Indonesia kasus dapat ditemukan sepanjang tahun dengan kecenderungan peningkatan selama musim hujan.
Dampak pandemi COVID-19 juga turut mengubah epidemiologi bronkiolitis. Sebuah studi di Italia menunjukkan bahwa setelah pandemi, angka rawat inap akibat bronkiolitis meningkat hingga hampir tiga kali lipat dibandingkan masa sebelum pandemi, dan tingkat keparahan penyakit juga tampak meningkat (Brisca dkk., 2025). Fenomena ini diduga berkaitan dengan berkurangnya paparan virus respiratorik selama periode pembatasan sosial, sehingga anak-anak memiliki kekebalan alami yang lebih rendah ketika pembatasan dilonggarkan.
Faktor Risiko
Tidak semua anak memiliki risiko yang sama untuk mengalami bronkiolitis berat. Beberapa faktor yang meningkatkan risiko tersebut meliputi: usia kurang dari tiga bulan, kelahiran prematur (terutama usia gestasi kurang dari 37 minggu), penyakit paru kronis atau displasia bronkopulmoner, kelainan jantung bawaan, gangguan imunitas, paparan asap rokok, tinggal di lingkungan padat, tidak mendapat ASI eksklusif, serta riwayat keluarga dengan atopi atau asma (Ralston dkk., 2014; Deng dkk., 2024).
Studi terbaru oleh Deng dkk. (2024) yang dipublikasikan dalam International Journal of Infectious Diseases mengonfirmasi melalui meta-analisis bahwa prematuritas, paparan asap rokok, dan tidak mendapat ASI eksklusif merupakan faktor risiko utama untuk infeksi saluran napas bawah akut terkait RSV pada anak di bawah lima tahun.
Bagaimana Bronkiolitis Terjadi?
Proses penyakit dimulai ketika virus menginfeksi sel-sel epitel yang melapisi bronkiolus. Infeksi ini memicu respons peradangan yang melibatkan pelepasan berbagai mediator inflamasi, infiltrasi sel-sel imun, edema dinding saluran napas, dan nekrosis (kematian) sel epitel. Sel-sel yang rusak bersama dengan lendir yang diproduksi berlebih membentuk sumbatan di dalam bronkiolus.
Pada bayi, bronkiolus sudah berukuran sangat kecil. Sedikit saja pembengkakan dan penumpukan lendir dapat menyebabkan penyumbatan yang signifikan. Akibatnya, terjadi gangguan aliran udara yang menyebabkan area paru-paru mengembang berlebihan (hiperinflasi) di satu sisi, dan kolaps (atelektasis) di sisi lain. Ketidakseimbangan antara ventilasi (aliran udara) dan perfusi (aliran darah) inilah yang menyebabkan kadar oksigen dalam darah menurun (hipoksemia).
Gejala Klinis
Bronkiolitis biasanya diawali dengan gejala infeksi saluran napas atas yang mirip pilek biasa: hidung tersumbat atau berair, batuk ringan, dan kadang-kadang demam yang tidak terlalu tinggi. Gejala ini berlangsung selama 2–3 hari sebelum infeksi menyebar ke saluran napas bagian bawah.
Ketika bronkiolus mulai terlibat, gejala yang lebih khas muncul: napas menjadi cepat (takipnea), terlihat tarikan dinding dada (retraksi), terdengar bunyi napas mengi (wheezing), dan pada auskultasi dapat ditemukan ronki basah halus (crackles). Bayi mungkin terlihat gelisah, sulit makan karena sesak napas, dan pada kasus berat dapat terjadi sianosis (kulit dan bibir membiru akibat kekurangan oksigen) atau bahkan henti napas sementara (apnea), terutama pada bayi yang sangat muda.
Puncak gejala biasanya terjadi pada hari ke-3 hingga ke-5 sakit, dan sebagian besar anak membaik dalam 7–10 hari, meskipun batuk dapat bertahan hingga 2–3 minggu.
Diagnosis
Bronkiolitis merupakan diagnosis klinis, artinya diagnosis ditegakkan berdasarkan riwayat penyakit dan pemeriksaan fisik, tanpa memerlukan pemeriksaan penunjang secara rutin. Hal ini merupakan konsensus yang konsisten di berbagai pedoman praktik klinis internasional (Kirolos dkk., 2020).
Pedoman dari American Academy of Pediatrics (AAP) tahun 2014 yang masih menjadi acuan, serta pedoman dari National Institute for Health and Care Excellence (NICE) tahun 2021 dan Canadian Paediatric Society (CPS) tahun 2021, secara tegas menyatakan bahwa pemeriksaan rontgen dada, pemeriksaan darah lengkap, kultur darah, dan tes virus tidak direkomendasikan untuk penggunaan rutin. Pemeriksaan penunjang hanya diindikasikan pada situasi tertentu, misalnya pada kasus berat, terdapat komorbid, atau ketika diagnosis masih meragukan dan perlu menyingkirkan kondisi lain seperti pneumonia bakteri atau sepsis.
Penggunaan pulse oximetry (pengukuran saturasi oksigen) memang menjadi bagian dari evaluasi, tetapi juga tidak tanpa kontroversi. Sebagaimana diulas oleh Quinonez dkk. (2017) di BMJ, penggunaan pulse oximetry secara berlebihan justru dapat menyebabkan overdiagnosis hipoksemia dan berujung pada rawat inap serta terapi oksigen yang sebenarnya tidak diperlukan.
Tata Laksana: Suportif Adalah Kunci
Salah satu pesan terpenting dalam pengelolaan bronkiolitis adalah bahwa terapi suportif merupakan pilar utama penanganan. Tidak ada obat spesifik yang terbukti secara konsisten efektif untuk mengobati bronkiolitis. Pedoman dari berbagai organisasi kesehatan di seluruh dunia sepakat mengenai hal ini (Ralston dkk., 2014; NICE, 2021; CPS, 2021).
Terapi suportif mencakup beberapa komponen utama. Pertama, menjaga kecukupan cairan, karena bayi yang sesak napas sering mengalami kesulitan makan. Pada kasus ringan, ibu didorong untuk terus memberikan ASI atau susu formula dengan frekuensi lebih sering dalam porsi kecil. Pada kasus yang lebih berat, cairan intravena mungkin diperlukan. Kedua, pemberian oksigen tambahan dilakukan jika saturasi oksigen turun secara persisten. Ambang batas untuk memulai terapi oksigen bervariasi antar pedoman, tetapi umumnya berkisar pada saturasi di bawah 90–92%. Ketiga, isap lendir (suctioning) hidung secara lembut dapat membantu membersihkan jalan napas, terutama sebelum makan.
Terapi oksigen aliran tinggi melalui kanul hidung (high-flow nasal cannula/HFNC) telah menjadi modalitas yang semakin banyak digunakan dalam dekade terakhir untuk bronkiolitis sedang hingga berat. Tinjauan Cochrane terbaru oleh Armarego dkk. (2024) menunjukkan bahwa HFNC dikaitkan dengan perbaikan yang lebih besar pada laju napas dan denyut jantung, serta sedikit penurunan lama rawat inap dan durasi terapi oksigen dibandingkan terapi oksigen aliran rendah konvensional. Namun, HFNC tidak menggantikan kebutuhan akan perawatan intensif pada kasus yang sangat berat.
Terapi farmakologis yang tidak direkomendasikan secara rutin meliputi beberapa kelompok obat. Bronkodilator (seperti salbutamol) tidak direkomendasikan karena obstruksi pada bronkiolitis disebabkan oleh inflamasi dan sumbatan lendir, bukan bronkospasme seperti pada asma. Meskipun pedoman Italia masih membuka kemungkinan uji coba salbutamol pada anak dengan riwayat atopi, pedoman AAP dan NICE secara tegas tidak merekomendasikannya. Kortikosteroid juga tidak memberikan manfaat yang bermakna dan tidak direkomendasikan. Antibiotik tidak diindikasikan kecuali terdapat infeksi bakteri sekunder yang terbukti. Nebulisasi salin hipertonik, yang sempat dianggap menjanjikan, saat ini masih diperdebatkan dengan hasil studi yang tidak konsisten. Terapi antivirus (seperti ribavirin) juga tidak direkomendasikan untuk penggunaan rutin.
Kapan Harus Dibawa ke Rumah Sakit?
Indikasi rawat inap meliputi: ketidakmampuan bayi untuk makan secara adekuat atau terdapat tanda-tanda dehidrasi, laju napas yang sangat cepat, adanya retraksi dinding dada yang signifikan, saturasi oksigen yang rendah secara persisten, adanya episode apnea, serta usia kurang dari tiga bulan atau adanya faktor risiko penyakit berat. Jika bayi tampak kebiruan, sangat lemas, atau mengalami henti napas sementara, ini merupakan kondisi gawat darurat yang memerlukan penanganan segera.
Pencegahan: Era Baru Imunoprofilaksis
Bidang pencegahan bronkiolitis mengalami kemajuan yang sangat signifikan dalam beberapa tahun terakhir. Sebelumnya, satu-satunya imunoprofilaksis yang tersedia adalah palivizumab, antibodi monoklonal yang diberikan secara bulanan selama musim RSV, tetapi hanya diperuntukkan bagi bayi dengan risiko tinggi karena biayanya yang mahal dan kebutuhan pemberian berulang.
Pada tahun 2023, Food and Drug Administration (FDA) menyetujui nirsevimab (nama dagang Beyfortus), antibodi monoklonal kerja panjang yang memberikan perlindungan selama sekitar lima bulan dengan satu kali suntikan intramuskular. Uji klinis menunjukkan penurunan rawat inap akibat RSV sebesar 70–75% pada bayi yang menerima nirsevimab dibandingkan plasebo. Data dunia nyata dari implementasi program universal di beberapa wilayah sangat menjanjikan. Di Toskana, Italia, setelah program imunisasi nirsevimab universal dimulai pada November 2024 dengan cakupan sekitar 90%, rawat inap terkait RSV menurun sebesar 82,1% pada bayi yang memenuhi syarat, dan admisi ke unit perawatan intensif anak menurun sebesar 85,2%.
Pada tahun 2025, antibodi monoklonal kerja panjang kedua, clesrovimab, juga mendapat persetujuan FDA. Studi fase 2b/3 CLEVER yang dipublikasikan di New England Journal of Medicine menunjukkan efikasi 60,4% terhadap infeksi saluran napas bawah terkait RSV yang memerlukan perhatian medis, dan efikasi 84,2% terhadap rawat inap terkait RSV (Zar dkk., 2025).
Selain itu, vaksin RSV untuk ibu hamil (RSVpreF, nama dagang Abrysvo) juga telah disetujui. Vaksin ini diberikan pada trimester ketiga kehamilan dan memberikan perlindungan pasif kepada bayi melalui transfer antibodi transplasenta.
Namun, produk-produk pencegahan terbaru ini belum tersedia secara luas di negara berpenghasilan rendah dan menengah, termasuk Indonesia, padahal di negara-negara inilah sebagian besar kematian akibat RSV terjadi. Upaya untuk menjadikan pencegahan RSV sebagai realitas global masih memerlukan komitmen politik dan penetapan harga yang terjangkau, sebagaimana ditekankan dalam seri The Lancet tentang RSV (2024).
Di Indonesia, langkah pencegahan yang dapat dilakukan saat ini meliputi: pemberian ASI eksklusif selama enam bulan pertama, menjaga kebersihan tangan (terutama sebelum menyentuh bayi), menghindari paparan asap rokok, menghindari membawa bayi muda ke tempat ramai saat musim hujan, serta menjauhkan bayi dari anggota keluarga yang sedang sakit.
Hubungan dengan Asma: Apakah Bronkiolitis Menjadi Awal Mula Asma?
Pertanyaan ini telah menjadi topik penelitian intensif selama bertahun-tahun. Berbagai studi epidemiologi jangka panjang menunjukkan adanya hubungan antara bronkiolitis pada masa bayi dengan risiko mengi berulang dan asma di kemudian hari. Namun, apakah hubungan ini bersifat kausal (bronkiolitis menyebabkan asma) atau hanya menunjukkan kerentanan genetik yang sama masih menjadi perdebatan.
Rodriguez-Martinez dkk. (2024) menekankan bahwa risiko asma ini tidak seragam pada semua anak yang pernah mengalami bronkiolitis. Risiko tampaknya lebih tinggi pada anak yang mengalami bronkiolitis berat akibat rhinovirus dibandingkan RSV, serta pada mereka yang memiliki riwayat keluarga dengan atopi. Temuan ini mendukung konsep bahwa bronkiolitis bukanlah entitas tunggal, dan pemahaman tentang berbagai fenotipe bronkiolitis dapat membantu mengidentifikasi anak-anak yang berisiko tinggi mengalami sekuele pernapasan jangka panjang.
Penutup
Bronkiolitis tetap menjadi tantangan kesehatan anak yang signifikan di Indonesia dan seluruh dunia. Meskipun sebagian besar kasus bersifat ringan dan self-limiting, potensi penyakit ini untuk menyebabkan morbiditas dan mortalitas yang bermakna, terutama pada populasi rentan, tidak boleh diabaikan. Kemajuan dalam imunoprofilaksis dengan nirsevimab dan clesrovimab memberikan harapan baru untuk mengurangi beban penyakit ini secara signifikan. Sementara menunggu ketersediaan produk-produk pencegahan ini secara lebih luas, pendekatan terapi suportif yang berbasis bukti, pengenalan dini tanda bahaya, dan penerapan langkah pencegahan sederhana tetap menjadi strategi utama dalam mengelola bronkiolitis pada anak.
Referensi
Armarego, M., Forde, H., Wills, K., & Beggs, S. A. (2024). High-flow nasal cannula therapy for infants with bronchiolitis. Cochrane Database of Systematic Reviews, 3(3), CD009609. https://doi.org/10.1002/14651858.CD009609.pub3
Brisca, G., Strati, M. F., Buratti, S., et al. (2025). Post-COVID-19 epidemiology of bronchiolitis: We are (not)… The Pediatric Infectious Disease Journal, 44(6), e240–e241. https://doi.org/10.1097/INF.0000000000004770
Canadian Paediatric Society. (2021). Bronchiolitis: Recommendations for diagnosis, monitoring and management of children one to 24 months of age. https://cps.ca/en/documents/position/bronchiolitis
Deng, S., Cong, B., Edgoose, M., et al. (2024). Risk factors for respiratory syncytial virus-associated acute lower respiratory infection in children under 5 years: An updated systematic review and meta-analysis. International Journal of Infectious Diseases, 146, 107125. https://doi.org/10.1016/j.ijid.2024.107125
Heemskerk, S., van Heuvel, L., Asey, T., Bangert, M., Kramer, R., Paget, J., & van Summeren, J. (2024). Disease burden of RSV infections and bronchiolitis in young children (<5 years) in primary care and emergency departments: A systematic literature review. Influenza and Other Respiratory Viruses, 18(8), e13344. https://doi.org/10.1111/irv.13344
Kirolos, A., Manti, S., Blacow, R., et al. (2020). A systematic review of clinical practice guidelines for the diagnosis and management of bronchiolitis. The Journal of Infectious Diseases, 222(Suppl 7), S672–S679. https://doi.org/10.1093/infdis/jiz240
Li, Y., Wang, X., Blau, D. M., et al. (2022). Global, regional, and national disease burden estimates of acute lower respiratory infections due to respiratory syncytial virus in children younger than 5 years in 2019: A systematic analysis. The Lancet, 399(10340), 2047–2064. https://doi.org/10.1016/S0140-6736(22)00478-0
National Institute for Health and Care Excellence. (2021). Bronchiolitis in children: Diagnosis and management (NICE Guideline NG9). https://www.nice.org.uk/guidance/ng9
Ralston, S. L., Lieberthal, A. S., Meissner, H. C., et al. (2014). Clinical practice guideline: The diagnosis, management, and prevention of bronchiolitis. Pediatrics, 134(5), e1474–e1502. https://doi.org/10.1542/peds.2014-2742
Rodriguez-Martinez, C. E., et al. (2024). New paradigms in acute viral bronchiolitis: Is it time to rethink? Paediatric Respiratory Reviews, 53, 30–34. https://doi.org/10.1016/j.prrv.2024.08.001
Simões, E. A. F., Bont, L., Manzoni, P., et al. (2024). Severe respiratory syncytial virus infection in children: Burden, management, and emerging therapies. The Lancet, 404(10457), 1143–1156. https://doi.org/10.1016/S0140-6736(24)01716-1
Zar, H. J., Simões, E. A. F., Madhi, S. A., et al. (2025). Clesrovimab for prevention of RSV disease in healthy infants. New England Journal of Medicine, 393(13), 1292–1303. https://doi.org/10.1056/NEJMoa2501977
Artikel ini disusun untuk tujuan edukasi kesehatan dan bukan pengganti konsultasi medis. Jika anak Anda menunjukkan gejala sesak napas atau tanda-tanda bahaya lainnya, segera konsultasikan ke fasilitas kesehatan terdekat.

Tinggalkan komentar