Bayangkan seseorang yang tampak sehat, tidak memiliki keluhan berarti, tiba-tiba meninggal dunia saat tidur di malam hari. Tidak ada tanda peringatan, tidak ada riwayat penyakit jantung yang diketahui sebelumnya. Tragedi seperti ini bukanlah sekadar kebetulan. Dalam banyak kasus, penyebabnya adalah kondisi yang disebut Brugada syndrome — sebuah kelainan jantung genetik yang tersembunyi rapi di balik gambaran elektrokardiogram yang khas, namun sering kali luput dari perhatian hingga saat yang sudah terlambat.
Apa Itu Sindrom Brugada?
Brugada syndrome (BrS) adalah kelainan irama jantung herediter yang pertama kali dideskripsikan secara lengkap oleh Pedro Brugada dan Josep Brugada pada tahun 1992. Kondisi ini tergolong dalam kelompok channelopathy — gangguan pada saluran ion (ion channel) yang mengatur aliran listrik di jantung. Secara spesifik, BrS ditandai oleh pola elektrokardiogram (EKG) yang khas pada sadapan prekordial kanan (V1–V2), disertai peningkatan risiko kematian jantung mendadak (sudden cardiac death/SCD) akibat ventricular fibrillation (fibrilasi ventrikel) pada individu yang secara struktural jantungnya tampak normal.
Kondisi ini bersifat autosomal dominant — artinya, hanya dibutuhkan satu salinan gen yang bermutasi untuk memunculkan penyakit, dan risiko pewarisan kepada keturunan mencapai 50%. Meski demikian, tidak semua pembawa mutasi akan menunjukkan gejala klinis, menjadikan BrS sebagai salah satu kondisi dengan presentasi klinis yang sangat bervariasi.
Rattanawong dan Shen (2026) mencatat bahwa sejak pertama kali dideskripsikan pada 1992, BrS telah menjadi subjek investigasi intensif, namun risk stratification (stratifikasi risiko) hingga kini tetap menjadi tantangan terbesarnya.
Seberapa Sering Sindrom Ini Terjadi?
BrS bukan penyakit yang umum, namun dampaknya sangat signifikan. Prevalensi global diperkirakan berkisar antara 1 dari 2.000 hingga 1 dari 5.000 individu, meski angka ini kemungkinan besar merupakan perkiraan rendah mengingat banyak kasus tidak terdiagnosis. Kondisi ini lebih sering ditemukan pada pria dibandingkan wanita, dengan rasio sekitar 8:1 hingga 10:1 — perbedaan yang diyakini berkaitan dengan pengaruh hormonal testosteron terhadap arus ion natrium di jantung.
Distribusi geografis BrS juga tidak merata. Kondisi ini jauh lebih prevalent di kawasan Asia Tenggara dan Timur, termasuk Thailand, Filipina, Jepang, dan Indonesia. Di Asia Tenggara, BrS menjadi salah satu penyebab utama sindrom kematian mendadak malam hari (sudden unexplained nocturnal death syndrome/SUNDS) — fenomena yang di Thailand dikenal sebagai Lai Tai, di Jepang sebagai Pokkuri, dan di Filipina sebagai Bangungut. Indonesia, dengan populasinya yang besar dan profil genetik yang beragam, diperkirakan memiliki beban kasus BrS yang cukup signifikan, meski data epidemiologi lokal yang komprehensif masih sangat terbatas.
Iqbal et al. (2026) dari Universitas Padjadjaran, Bandung, mencatat bahwa meskipun insidens BrS secara global relatif rendah, risiko kematian jantung mendadak pada populasi yang belum tertangani tetap sangat mengkhawatirkan, mencapai angka hingga 28%.
Mekanisme di Balik Bahaya: Apa yang Terjadi di Dalam Jantung?
Untuk memahami mengapa BrS bisa mematikan, kita perlu memahami sedikit tentang cara kerja listrik jantung. Setiap detak jantung dimulai dari sinyal listrik yang merambat melalui sel-sel otot jantung. Perambatan ini diatur oleh saluran ion — protein khusus yang memungkinkan ion natrium, kalsium, dan kalium masuk atau keluar dari sel secara teratur. Proses keluar-masuknya ion inilah yang menghasilkan action potential (potensial aksi) — sinyal listrik yang membuat jantung berkontraksi.
Pada sebagian besar kasus BrS (sekitar 15–30%), terdapat mutasi pada gen SCN5A yang mengkode protein Nav1.5, komponen utama saluran natrium pada sel jantung. Mutasi ini mengurangi fungsi saluran natrium, terutama di lapisan epikardium ventrikel kanan. Akibatnya, terjadi ketidakseimbangan antara arus depolarisasi (masuknya natrium) dan arus repolarisasi (keluarnya kalium) di berbagai lapisan dinding jantung. Ketidakseimbangan ini menciptakan gradien voltase transmuralyang tidak normal, yang pada kondisi tertentu dapat memicu fenomena listrik berbahaya yang disebut phase 2 re-entry — sebuah mekanisme yang dapat memicu ventricular fibrillation secara tiba-tiba.
Yang penting untuk dipahami, mutasi SCN5A hanya ditemukan pada sebagian kasus. Lebih dari 300 varian genetik pada lebih dari 20 gen berbeda telah diidentifikasi berkaitan dengan BrS, menjadikannya kondisi yang secara genetik sangat heterogen. Ini berarti tidak adanya mutasi SCN5A tidak serta-merta menyingkirkan diagnosis BrS.
Bagaimana Mengenali Sindrom Brugada?
Pola EKG yang Khas
Diagnosis BrS sangat bergantung pada temuan elektrokardiografi. Terdapat tiga pola EKG yang dikenal pada BrS:
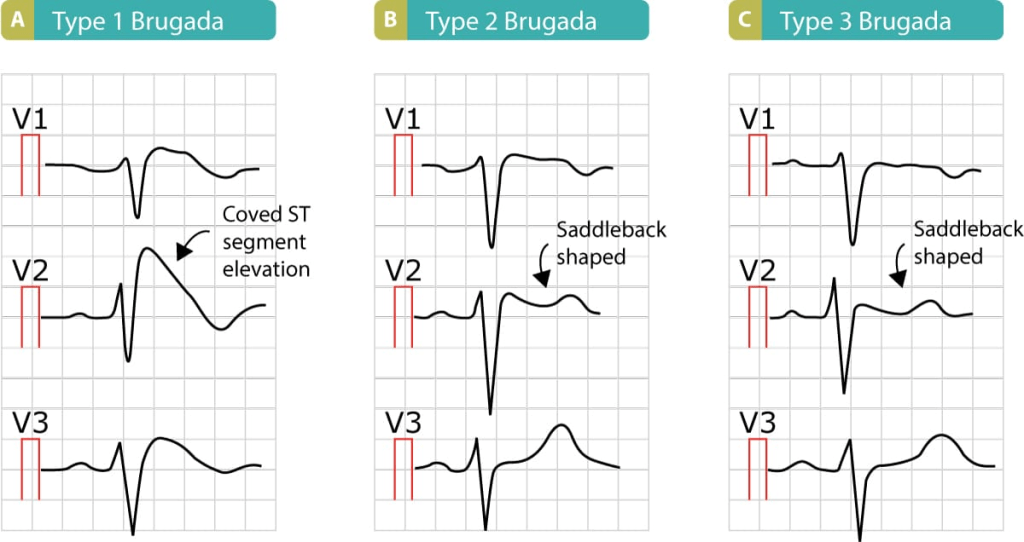
Tipe 1 (coved type) adalah satu-satunya pola yang diagnostik. Pola ini ditandai oleh elevasi segmen ST berbentuk kubah (coved) ≥ 2 mm, diikuti gelombang T negatif pada sadapan V1 dan/atau V2. Ini adalah Brugada pattern tipe 1 yang menjadi syarat mutlak diagnosis.
Tipe 2 (saddle-back type) menunjukkan elevasi segmen ST ≥ 2 mm namun dengan morfologi berbentuk pelana kuda (saddle-back) dan gelombang T positif atau bifasik. Pola ini tidak cukup untuk menegakkan diagnosis tanpa provokasi.
Tipe 3 menunjukkan elevasi segmen ST < 2 mm dengan morfologi saddle-back maupun coved.
Perlu dicatat bahwa pola EKG pada BrS bersifat dinamis — dapat muncul dan menghilang seiring waktu, atau berubah dari satu tipe ke tipe lainnya. Inilah yang membuat diagnosis kadang menjadi tantangan tersendiri.
Uji Provokasi dengan Obat
Ketika EKG istirahat tidak menunjukkan pola tipe 1 namun BrS tetap dicurigai, uji provokasi farmakologis dengan obat penghambat saluran natrium (sodium channel blocker) dapat dilakukan. Obat yang digunakan adalah ajmalin, flekainid, atau prokainamid — yang diberikan secara intravena di bawah pengawasan ketat. Munculnya pola tipe 1 setelah provokasi memperkuat diagnosis BrS.
Xiong dan Xie (2026) menggambarkan pentingnya membedakan BrS kongenital dari apa yang disebut Brugada phenocopy (BrP) — yakni perubahan pola EKG tipe Brugada yang bersifat reversibel akibat pemicu sementara seperti demam, gangguan elektrolit, toksisitas obat, atau ketidakseimbangan metabolik. Brugada phenocopy memerlukan penanganan yang berbeda dari BrS sejati dan tidak memerlukan implantasi ICD.
Gejala Klinis
Spektrum klinis BrS sangat luas. Beberapa individu tidak pernah mengalami gejala apa pun sepanjang hidupnya, sementara yang lain bisa mengalami:
Sinkop (pingsan) — terutama yang dipicu oleh demam atau terjadi saat istirahat/tidur, harus selalu menimbulkan kecurigaan terhadap BrS. Sinkop yang disebabkan ventricular tachycardia atau ventricular fibrillation yang berterminasi spontan merupakan tanda peringatan serius.
Cardiac arrest — henti jantung mendadak, seringkali saat tidur di malam hari atau dini hari, ketika tonus vagal meningkat dan laju jantung melambat. Ini terkait dengan peningkatan aktivitas saraf otonom parasimpatis yang memperburuk disfungsi saluran natrium.
Aritmia supraventrikular — Wolpert et al. (2026) menjelaskan bahwa pada pasien dengan ion channel disease termasuk BrS, aritmia supraventrikular seperti fibrilasi atrial dapat terjadi dan memperburuk kondisi, bahkan memicu terapi ICD yang tidak tepat (inappropriate ICD discharge).
Gejala cenderung muncul pada dekade ketiga hingga keempat kehidupan, lebih sering pada pria, dan acap kali dipicu oleh faktor-faktor tertentu yang akan dibahas berikutnya.
Faktor Pemicu yang Harus Diwaspadai
Salah satu aspek penting dalam manajemen BrS adalah mengenali dan menghindari faktor-faktor yang dapat memicu aritmia berbahaya:
Demam adalah pemicu paling umum dan paling berbahaya. Peningkatan suhu tubuh memperburuk disfungsi saluran natrium. Setiap pasien BrS yang mengalami demam harus segera mendapatkan antipiretik untuk menurunkan suhu tubuh.
Obat-obatan tertentu dapat mengungkap atau memperburuk pola Brugada. Han et al. (2026) secara khusus meneliti risiko proaritmia obat-obatan yang digunakan dalam tata laksana nyeri orofasial pada pasien BrS, termasuk antidepresan trisiklik, antikonvulsan, dan obat antiinflamasi nonsteroid tertentu. Daftar obat yang harus dihindari pada BrS sangat panjang dan tersedia di situs brugadadrugs.org — dokter maupun pasien perlu selalu mengeceknya sebelum meresepkan atau mengonsumsi obat baru.
Konsumsi alkohol berlebihan dan makan dalam jumlah besar juga dapat memicu episode, kemungkinan melalui perubahan tonus vagal.
Aktivitas vagotonik — kondisi yang meningkatkan aktivitas saraf parasimpatis seperti tidur, istirahat, atau periode postprandial — meningkatkan risiko aritmia, menjelaskan mengapa kebanyakan kejadian terjadi pada malam hari.
Siapa yang Berisiko? Stratifikasi Risiko dalam Sindrom Brugada
Salah satu tantangan terbesar dalam BrS adalah menentukan siapa yang benar-benar membutuhkan intervensi lebih agresif. Rattanawong dan Shen (2026) dalam ulasan komprehensifnya tentang skor risiko BrS menyatakan bahwa sementara pasien yang selamat dari henti jantung dan mereka dengan fibrilasi ventrikel yang terdokumentasi jelas membutuhkan ICD, memprediksi risiko pada individu asimtomatik atau dengan risiko menengah jauh lebih kompleks.
Beberapa skor risiko telah dikembangkan, termasuk skor Sieira, Shanghai, BRUGADA-RISK, dan PAT, yang mengintegrasikan data klinis, EKG, uji elektrofisiologi, dan genetik. Nilai C-statistik (ukuran akurasi prediktif) berkisar antara 0,70 hingga 0,82 pada kohort derivasi, namun validasi eksternal seringkali terbatas.
Panduan terkini dari European Society of Cardiology (ESC) dan American Heart Association/American College of Cardiology (AHA/ACC) hanya mengakui sinkop dan kemampuan aritmia diinduksi pada uji elektrofisiologi sebagai prediktor risiko yang tervalidasi. Para ahli menekankan bahwa skor risiko harus dipandang sebagai alat bantu pengambilan keputusan, bukan pengganti pertimbangan klinis.
Faktor-faktor yang umumnya dikaitkan dengan risiko lebih tinggi meliputi:
- Riwayat sinkop atau henti jantung sebelumnya
- Pola EKG tipe 1 yang spontan (bukan hanya saat provokasi)
- Jenis kelamin laki-laki
- Fibrilasi ventrikel yang dapat diinduksi saat uji elektrofisiologi
- Riwayat keluarga dengan kematian mendadak muda
Tata Laksana: Dari ICD hingga Ablasi Kateter
Implantable Cardioverter-Defibrillator (ICD)
Hingga saat ini, ICD tetap menjadi satu-satunya terapi yang terbukti efektif mencegah kematian mendadak pada BrS risiko tinggi. Perangkat ini bekerja dengan mendeteksi aritmia berbahaya dan memberikan kejutan listrik (shock) untuk mengembalikan irama jantung normal. Pada pasien yang telah mengalami henti jantung atau fibrilasi ventrikel yang terdokumentasi, implantasi ICD merupakan indikasi yang tidak diragukan lagi.
Namun ICD bukan tanpa masalah. Komplikasi yang dapat terjadi meliputi infeksi, inappropriate shock (kejutan yang tidak perlu akibat salah mendeteksi aritmia supraventrikular), dan masalah mekanis pada kabel (lead). Ini menjadi alasan mengapa komunitas kardiologi terus mencari alternatif terapi yang lebih baik.
Ablasi Kateter Epikardial
Perkembangan paling menggembirakan dalam dekade terakhir adalah ablasi kateter, khususnya ablasi epikardial di ventrikel kanan. Teknik ini menargetkan substrat aritmogenik — area jaringan yang bertanggung jawab memulai aritmia — dan “membekukannya” menggunakan energi radiofrekuensi.
Abid et al. (2026) dalam meta-analisis sistematis mereka menunjukkan bahwa ablasi kateter secara signifikan mengurangi rekurensi aritmia ventrikel (RR 0,20; 95% CI 0,05–0,75; p=0,02) tanpa peningkatan komplikasi prosedural dibandingkan kelompok kontrol. Meta-analisis IPD oleh Barbosa et al. (2025) juga mengonfirmasi bahwa pada bentuk BrS yang malignan, ablasi epikardial mengurangi risiko rekurensi fibrilasi ventrikel (HR 0,17; 95% CI 0,07–0,43) dengan time to benefit (waktu hingga manfaat terasa) yang sangat singkat, yakni hanya 0,2 bulan.
Ini menempatkan ablasi kateter sebagai terapi yang semakin penting, terutama bagi pasien dengan fibrilasi ventrikel berulang dan ICD shock berulang.
Terapi Farmakologis
Kuinidin adalah obat antiaritmia yang telah lama digunakan dalam manajemen BrS. Obat ini bekerja dengan menghambat arus transien keluar (Ito) yang berkontribusi pada ketidakseimbangan repolarisasi, sehingga membantu menstabilkan action potential dome epikardial. Kuinidin direkomendasikan untuk pasien BrS dengan electrical storm (badai listrik — episode aritmia ventrikel berulang dalam waktu singkat) atau sebagai terapi tambahan pada mereka yang tidak dapat menerima ICD.
Isoproterenol — agonis beta-adrenergik — digunakan secara akut, terutama dalam kondisi electrical storm, untuk meningkatkan laju jantung dan mengurangi gradien repolarisasi transmural.
Cilostazol, yang lebih dikenal sebagai obat untuk penyakit arteri perifer, menarik perhatian para peneliti karena mekanismenya sebagai inhibitor phosphodiesterase III dan inhibitor pengambilan adenosin. Iqbal et al. (2026) dari Universitas Padjadjaran dalam tinjauan literaturnya menjelaskan bahwa cilostazol diusulkan dapat menstabilkan action potential dome dan menurunkan gradien repolarisasi epi-endokardial, sehingga mengurangi risiko fibrilasi ventrikel. Namun, bukti klinis yang ada masih berasal dari laporan kasus yang terkadang bertentangan satu sama lain, sehingga efektivitasnya masih membutuhkan penelitian lebih lanjut dengan skala yang lebih besar.
Peran Kecerdasan Buatan dalam Diagnosis
Salah satu perkembangan yang menjanjikan adalah penerapan kecerdasan buatan (artificial intelligence/AI) dalam analisis EKG untuk deteksi BrS. Barbosa et al. (2025) dalam meta-analisis mereka menemukan bahwa model AI untuk interpretasi EKG menunjukkan akurasi yang cukup menjanjikan dengan area under the curve (AUC) 0,898, sensitivitas 78,9% (95% CI: 69,6–85,9), dan spesifisitas 87,7% (95% CI: 79,9–92,7). Perkembangan ini membuka peluang untuk skrining BrS yang lebih luas dan efisien di masa depan.
Rattanawong dan Shen (2026) juga mengantisipasi integrasi AI pada analisis gelombang EKG mentah, teknologi wearable untuk pemantauan dinamis, biomarker pencitraan jantung lanjut, dan polygenic risk score sebagai arah perkembangan stratifikasi risiko BrS ke depannya.
Konseling Keluarga dan Skrining Genetik
BrS bersifat genetik, sehingga diagnosis pada satu individu harus segera diikuti dengan evaluasi anggota keluarga tingkat pertama (orang tua, saudara kandung, anak). Skrining dapat dilakukan melalui rekaman EKG — termasuk EKG dengan posisi sadapan yang lebih tinggi (sadapan V1–V2 di sela iga 2–3) yang meningkatkan sensitivitas deteksi.
Pengujian genetik dapat membantu mengidentifikasi pembawa mutasi dalam keluarga, meski interpretasinya kompleks. Grassi et al. (2025) menekankan bahwa dalam konteks kematian mendadak pada individu muda, molecular autopsy (otopsi molekuler — pengujian genetik post-mortem) dapat mengidentifikasi penyebab kematian yang tidak terdeteksi oleh otopsi konvensional, dan memungkinkan identifikasi anggota keluarga yang berisiko.
Hal Penting untuk Pasien dan Keluarga
Bagi individu yang telah didiagnosis BrS, beberapa hal penting yang perlu diperhatikan dalam kehidupan sehari-hari:
Pertama, kenali dan hindari pemicu. Saat demam, segera minum antipiretik (paracetamol/asetaminofen adalah pilihan yang aman). Hindari mandi air es atau paparan dingin mendadak yang dapat mengubah tonus otonom. Batasi konsumsi alkohol.
Kedua, informasikan kepada setiap tenaga kesehatan tentang diagnosis BrS sebelum mendapatkan obat baru apa pun. Banyak obat yang umum digunakan — termasuk beberapa antidepresan, obat antijamur, obat nyeri, hingga beberapa anestesi lokal — dapat mengungkap atau memperburuk BrS.
Ketiga, jalani pemantauan rutin dengan ahli jantung atau ahli elektrofisiologi jantung yang berpengalaman dalam inherited arrhythmia syndrome (sindrom aritmia herediter).
Keempat, bagi anggota keluarga, jangan abaikan skrining. EKG sederhana dapat menjadi langkah pertama yang bisa menyelamatkan nyawa.
Masa Depan Penanganan Sindrom Brugada
Bidang penelitian BrS terus berkembang pesat. Streckfuß-Bömeke et al. (2026) menyoroti penggunaan model sel punca pluripoten terinduksi (induced pluripotent stem cells/iPSC) spesifik pasien untuk mengklasifikasikan varian genetik dengan makna klinis yang belum jelas dan untuk pengujian obat yang dipersonalisasi. Pendekatan precision medicine berbasis genomik dan model seluler ini berpotensi merevolusi cara kita memahami dan mengelola BrS di masa mendatang.
Selain itu, Cholasseri dan De (2026) mengeksplorasi potensi fototerapi menggunakan molekul photoswitchable berbasis azobenzena untuk memodulasi saluran ion dengan presisi yang lebih tinggi — sebuah pendekatan inovatif yang masih dalam tahap penelitian awal namun membuka cakrawala baru terapi channelopathy.
Kesimpulan
Sindrom Brugada adalah pengingat bahwa jantung yang tampak normal secara struktural bisa menyimpan ancaman mematikan dalam kode genetiknya. Dengan pola EKG yang khas namun dinamis, risiko kematian mendadak yang nyata, dan spektrum klinis yang sangat beragam, BrS memerlukan kewaspadaan klinis yang tinggi — terutama di kawasan Asia Tenggara termasuk Indonesia yang memiliki prevalensi lebih tinggi dibandingkan rata-rata global.
Kemajuan dalam stratifikasi risiko, teknik ablasi kateter, dan penerapan kecerdasan buatan untuk analisis EKG memberikan harapan besar bahwa penanganan BrS akan semakin baik. Namun yang paling mendasar, kesadaran — baik di kalangan tenaga kesehatan maupun masyarakat umum — adalah langkah pertama yang paling krusial. Mengenali kondisi ini, menghindari pemicunya, dan melakukan skrining keluarga tepat waktu bisa menjadi perbedaan antara hidup dan mati.
Daftar Pustaka
Abid, H., Shah, S. W., Sethi, F. A., Ali, M. A., Khan, N. A., Shahid, I., Bacha, Z., Adnan, R., Hassan, M. A., Khattak, F., & Khan, S. (2026). Efficacy and safety of radiofrequency catheter ablation in Brugada syndrome: A systematic review and meta-analysis. Critical Pathways in Cardiology. https://doi.org/10.1097/HPC.0000000000000420
Barbosa, L. M., Mazetto, R., Defante, M. L. R., Antunes, V. L. J., Oliveira, V. M. R., Cavalcante, D., Feitoza, L. P. G. C., Queiroz, I., Ferreira, A. L. C., Almeida, G., Bulhões, E., Nunes, M. C. P., Scanavacca, M. I., Darrieux, F., & Brugada, J. (2025). A systematic review and meta-analysis of artificial intelligence ECGs performance in the diagnosis of Brugada syndrome. Journal of Interventional Cardiac Electrophysiology, 69(1), 25–34. https://doi.org/10.1007/s10840-025-02075-y
Barbosa, L. M., Oliveira, V. M. R., Consoli, L. N., Pisani, C., Darrieux, F., Brugada, J., & Scanavacca, M. I. (2025). Time to benefit of epicardial ablation in malignant forms of Brugada syndrome: A reconstructed individual patient data meta-analysis. Journal of Cardiovascular Electrophysiology, 37(1), 81–89. https://doi.org/10.1111/jce.70188
Cholasseri, R., & De, S. (2026). Photoswitches for ion channel regulation: Expanding the scope of phototherapy through computational chemistry. Physical Chemistry Chemical Physics, 28(8), 5055–5071. https://doi.org/10.1039/d5cp03487f
Grassi, S., Campuzano, O., Ferri, E., Leone, G., Rossi, R., Ortega-Sánchez, M., Barberia, E., Landin, I., Arena, V., Sarquella-Brugada, G., Brugada, R., & Oliva, A. (2025). Forensic pathological and genetic landmarks in sudden cardiac death in the young: An update. Forensic Science International: Genetics, 80, 103334. https://doi.org/10.1016/j.fsigen.2025.103334
Han, D., Cho, N. Y., Cho, E. S., & Roh, S. Y. (2026). Dental drugs with proarrhythmic risk in patients with Brugada syndrome: Precaution instructions for practices in the field of orofacial pain. Frontiers in Cardiovascular Medicine, 13, 1754683. https://doi.org/10.3389/fcvm.2026.1754683
Iqbal, M., Putra, I. C. S., Karwiky, G., & Achmad, C. (2026). Exploration of the role of cilostazol in Brugada syndrome: Mechanisms, therapeutic potential, and implications in the prevention of ventricular arrhythmias. Reviews in Cardiovascular Medicine, 27(1), 43173. https://doi.org/10.31083/RCM43173
Rattanawong, P., & Shen, W. K. (2026). Brugada syndrome risk scores: What we’ve learned and what’s next. Frontiers in Cardiovascular Medicine, 12, 1715146. https://doi.org/10.3389/fcvm.2025.1715146
Streckfuß-Bömeke, K., Maack, C., & Sossalla, S. (2026). Cardiac arrhythmias — Cellular mechanisms, consequences and challenges in the diagnostics using human models. Herz. https://doi.org/10.1007/s00059-026-05369-7
Wolpert, C., Vacanti, G., Ohanyan, D., & Rüb, N. (2026). Supraventricular tachycardias in ion channel diseases. Herzschrittmachertherapie & Elektrophysiologie, 37(1), 35–41. https://doi.org/10.1007/s00399-025-01127-0
Xiong, Q., & Xie, Y. (2026). Propafenone overdose presenting with Brugada phenocopy, QRS widening, and ventricular fibrillation. JACC: Case Reports, 107048. https://doi.org/10.1016/j.jaccas.2026.107048
Artikel ini disusun berdasarkan publikasi ilmiah yang ditelusuri melalui PubMed. Informasi di dalamnya bersifat edukatif dan tidak menggantikan konsultasi medis dengan dokter spesialis.

Tinggalkan komentar