Bayangkan kulit yang tiba-tiba melepuh tanpa sebab yang jelas — gelembung-gelembung berisi cairan yang tegang dan menyakitkan, disertai rasa gatal yang tak tertahankan. Bagi para lansia yang mengalaminya, kondisi ini bukan sekadar masalah kulit biasa. Bullous pemphigoid (BP) adalah penyakit autoimun serius yang memerlukan perhatian medis khusus, namun masih kurang dikenal luas di kalangan masyarakat maupun tenaga kesehatan non-spesialis.
Apa Itu Bullous Pemphigoid?
Bullous pemphigoid adalah penyakit kulit autoimun kronis yang ditandai dengan terbentuknya lepuhan (bulla) tegang di bawah lapisan epidermis kulit. Penyakit ini merupakan jenis penyakit bula autoimun subepidermal yang paling umum dijumpai di seluruh dunia. Berbeda dengan luka melepuh akibat gesekan atau luka bakar, lepuhan pada BP muncul karena sistem imun tubuh sendiri menyerang komponen-komponen penting yang berfungsi merekatkan lapisan kulit.
Berdasarkan tinjauan komprehensif yang diterbitkan dalam Nature Reviews Disease Primers pada tahun 2025, BP terjadi akibat autoantibodi — antibodi yang secara keliru menyerang jaringan tubuh sendiri — yang menargetkan dua protein penting dalam struktur kulit, yaitu BP180 (juga dikenal sebagai kolagen tipe XVII) dan BP230. Kedua protein ini merupakan bagian dari hemidesmosom, struktur mikro yang berfungsi seperti “jangkar” untuk menahan lapisan epidermis agar tetap melekat kuat pada dermis di bawahnya. Ketika antibodi menyerang dan merusak jangkar tersebut, epidermis terlepas dari dermis dan terbentuklah rongga berisi cairan yang kita kenal sebagai lepuhan.
Siapa yang Paling Berisiko?
Bullous pemphigoid terutama menyerang populasi lanjut usia. Insiden penyakit ini terus meningkat seiring dengan bertambahnya populasi lansia global, serta meningkatnya kemampuan diagnostik para klinisi dalam mengenali presentasi klinisnya yang beragam. Risiko BP meningkat secara bermakna pada individu berusia di atas 70 tahun, dengan puncak kejadian pada kelompok usia 80-an tahun.
Beberapa faktor risiko yang telah diidentifikasi meliputi:
Faktor genetik. Predisposisi genetik berperan dalam kerentanan seseorang terhadap BP. Terdapat asosiasi dengan alel HLA (Human Leukocyte Antigen) tertentu yang memengaruhi respons imun seseorang.
Penyakit neurologis dan neurodegeneratif. Ini merupakan temuan yang cukup mengejutkan: BP memiliki kaitan yang bermakna dengan penyakit-penyakit neurodegeneratif. Sebuah meta-analisis dan tinjauan sistematis yang terbit di Frontiers in Immunology pada 2023 menemukan bahwa risiko BP pada pasien dengan penyakit Parkinson meningkat signifikan dengan odds ratio sebesar 2,67 (interval kepercayaan 95%: 2,15–3,31). Hal ini diduga berkaitan dengan fakta bahwa protein BP180 dan BP230 juga diekspresikan di jaringan sistem saraf, sehingga reaksi autoimun yang sama dapat memengaruhi otak dan kulit secara bersamaan. Dementia, stroke, epilepsi, dan penyakit Parkinson adalah beberapa kondisi neurologis yang sering ditemukan berdampingan dengan BP.
Penggunaan obat-obatan tertentu. Beberapa jenis obat diketahui dapat memicu atau memperburuk BP, termasuk diuretik golongan loop, antipsikotik, dan yang kini semakin mendapat perhatian adalah penghambat dipeptidyl peptidase-4 (DPP-4) — obat diabetes yang populer seperti vildagliptin, sitagliptin, dan linagliptin. Asosiasi ini penting bagi para klinisi yang merawat pasien diabetes lanjut usia.
Terapi immune checkpoint inhibitor. Dalam era imunoterapi kanker, BP kini dikenal sebagai salah satu efek samping kulit yang dapat muncul pada pasien yang menerima terapi immune checkpoint inhibitor seperti pembrolizumab, nivolumab, dan ipilimumab. Terapi ini bekerja dengan mengaktifkan sistem imun untuk melawan sel kanker, namun kadang kala memicu respons autoimun yang menyebabkan BP.
Bagaimana BP Tampak Secara Klinis?
Perjalanan klinis BP seringkali terbagi dalam dua fase yang berbeda:
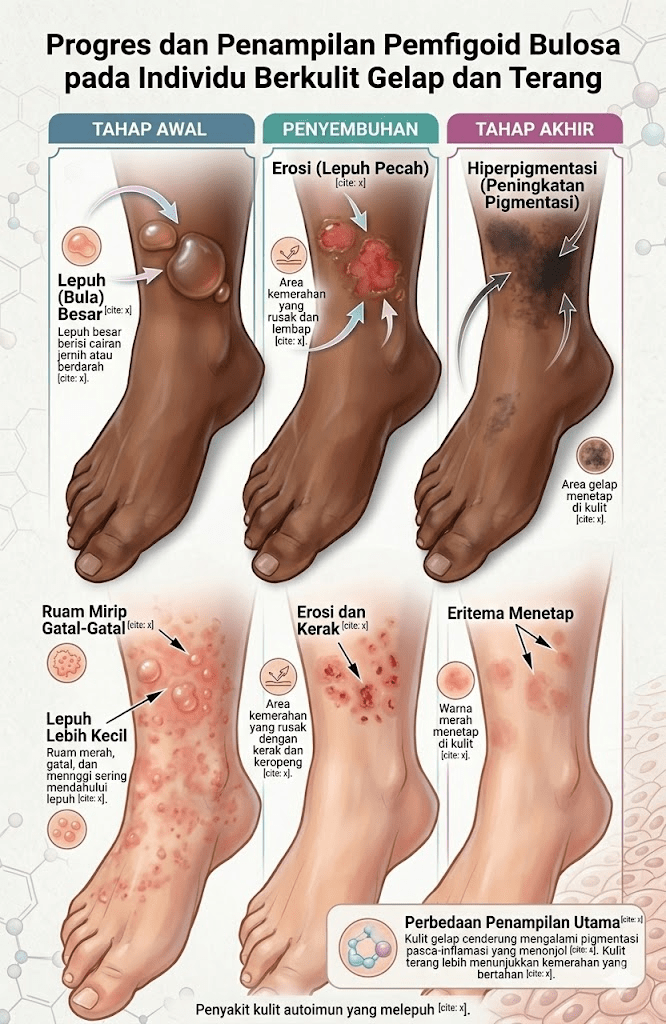
Fase prodromal (pre-bullous). Pada fase awal ini, pasien hanya mengalami rasa gatal hebat yang dapat disertai ruam kemerahan menyerupai urtikaria, eksem, atau prurigo. Pada tahap ini diagnosis BP sering kali terlewatkan karena gambaran klinisnya belum spesifik. Fase ini dapat berlangsung selama berminggu-minggu hingga berbulan-bulan.
Fase bulosa. Barulah pada fase ini muncul lepuhan-lepuhan yang khas — bulla tegang berukuran bervariasi dari beberapa milimeter hingga beberapa sentimeter, berisi cairan jernih atau sedikit kemerahan, dikelilingi kulit yang memerah atau tampak normal. Lepuhan ini cukup kuat dan tidak mudah pecah jika ditekan (berbeda dengan lepuhan pada pemfigus yang lebih mudah pecah). Predileksi tersering meliputi lipatan-lipatan tubuh seperti aksila, paha bagian dalam, perut bawah, dan fleksor lengan bawah. Keterlibatan selaput lendir seperti mukosa mulut dapat terjadi pada sekitar 10–30% kasus, namun umumnya lebih ringan dibandingkan dengan pemfigus.
Rasa gatal yang intens adalah salah satu keluhan menonjol yang sangat memengaruhi kualitas hidup pasien. Pada lansia dengan komorbiditas seperti demensia, keluhan ini sering kali tidak dapat dikomunikasikan dengan baik sehingga menambah tantangan diagnostik.
Sebuah studi kohort retrospektif yang diterbitkan dalam Journal of the European Academy of Dermatology and Venereology pada 2024 menunjukkan bahwa penurunan fungsional (functional decline) terjadi pada sekitar 33,6% pasien BP berusia 75 tahun ke atas dalam 6 minggu pertama sejak diagnosis, dan sebagian besar (84%) kondisi ini menetap hingga 3 bulan kemudian. Faktor yang berhubungan dengan penurunan fungsional ini adalah beban komorbiditas yang berat, keterlibatan telapak tangan dan kaki, serta kadar antibodi anti-BP180 yang tinggi.
Menegakkan Diagnosis: Lebih dari Sekadar Melihat Lepuhan
Diagnosis BP tidak bisa ditegakkan hanya berdasarkan tampilan klinis semata, mengingat banyak kondisi lain yang juga dapat menyebabkan lepuhan pada kulit. Pendekatan diagnostik BP yang komprehensif melibatkan beberapa modalitas pemeriksaan.
Pemeriksaan histopatologi. Biopsi kulit dari tepi lepuhan atau kulit yang memerah (perilesional) menunjukkan gambaran khas berupa subepidermal blister (lepuhan di bawah epidermis) dengan infiltrat sel radang — terutama eosinofil — di dermis. Infiltrasi eosinofil yang menonjol sangat sugestif ke arah BP.
Imunofluoresensi langsung (Direct Immunofluorescence/DIF). Pemeriksaan ini merupakan baku emas diagnostik BP. Biopsi diambil dari kulit perilesional (bukan dari lesi aktif), kemudian diperiksa dengan pewarnaan antibodi berlabel fluoresensi. Pada BP, ditemukan deposisi linier IgG dan/atau komplemen C3 di sepanjang zona membran basalis (BMZ) — daerah perbatasan antara epidermis dan dermis. Pola linier yang khas ini membedakan BP dari kondisi autoimun lainnya.
Pemeriksaan serologi. Enzyme-Linked Immunosorbent Assay (ELISA) untuk mendeteksi antibodi anti-BP180 dan anti-BP230 dalam serum kini tersedia secara komersial dan memiliki sensitivitas serta spesifisitas yang baik. Kadar antibodi anti-BP180 juga berguna untuk memantau aktivitas penyakit dan respons terapi. Tinjauan diagnostik modern yang diterbitkan di Frontiers in Immunology pada 2024 menegaskan bahwa kombinasi DIF dengan ELISA menggunakan antigen rekombinan dari target utama memungkinkan penegakan diagnosis pada sebagian besar pasien tanpa perlu pemeriksaan yang lebih kompleks.
Imunofluoresensi tidak langsung (Indirect Immunofluorescence/IIF). Pemeriksaan ini menggunakan substrat jaringan seperti esofagus monyet atau kulit yang telah dipisahkan dengan natrium klorida (salt-split skin) untuk mendeteksi antibodi sirkulasi dalam serum pasien. Pada BP, antibodi berikatan pada atap (roof) dari kulit yang telah dipisahkan, berbeda dengan kondisi lain seperti epidermolysis bullosa acquisita yang mengikat di bagian dasar.
Tata Laksana: Meredam Badai Imun
Tujuan utama pengobatan BP adalah menghentikan pembentukan lepuhan baru, meredakan gejala, dan mencapai remisi, sembari meminimalkan efek samping terapi — tantangan yang tidak mudah pada populasi lansia dengan banyak komorbiditas.
Kortikosteroid topikal. Untuk kasus BP yang tidak terlalu luas, kortikosteroid kuat topikal seperti klobetasol propionat 0,05% terbukti efektif dan memiliki profil keamanan yang lebih baik dibandingkan kortikosteroid oral pada lansia. Modalitas ini merupakan pilihan utama yang direkomendasikan oleh berbagai panduan internasional untuk kasus ringan hingga sedang.
Kortikosteroid sistemik. Prednisolon oral dengan dosis awal 0,5–1 mg/kgBB/hari tetap menjadi terapi andalan untuk kasus sedang hingga berat. Namun penggunaannya perlu sangat hati-hati pada lansia, mengingat risiko efek samping yang signifikan seperti hiperglikemia, osteoporosis, infeksi oportunistik, dan perburukan komorbiditas yang sudah ada.
Imunosupresan ajuvan. Untuk memungkinkan penurunan dosis kortikosteroid (steroid-sparing agents), obat-obatan seperti azatioprin, mikofenolat mofetil, dan dapson sering digunakan. Pilihan agen bergantung pada profil komorbiditas dan tolerabilitas masing-masing pasien.
Terapi biologis dan target. Kemajuan terbesar dalam satu dekade terakhir adalah tersedianya terapi bertarget yang bekerja langsung pada mekanisme imunologis BP. Rituximab (antibodi monoklonal anti-CD20 yang menguras sel B) terbukti efektif terutama pada kasus refraktori. Omalizumab (antibodi anti-IgE) menunjukkan hasil yang menjanjikan mengingat peran IgE dalam patogenesis BP. Dupilumab (inhibitor jalur IL-4/IL-13) yang populer untuk dermatitis atopik juga menunjukkan efektivitas pada BP. Penghambat Janus kinase (JAK inhibitor) merupakan modalitas terbaru yang sedang dalam evaluasi intensif. Tinjauan komprehensif yang diterbitkan dalam Journal of the American Academy of Dermatology pada 2025 menegaskan bahwa landscape terapi BP telah berevolusi signifikan, dengan berbagai agen biologis baru yang menawarkan kemungkinan untuk mengurangi ketergantungan pada kortikosteroid jangka panjang.
Komplikasi infeksi. Pasien BP yang dirawat inap memiliki risiko tinggi terhadap infeksi bakteri pada kulit. Sebuah studi retrospektif dari Tiongkok yang terbit di Advances in Skin & Wound Care pada 2021 menemukan bahwa 40% pasien BP yang dirawat inap mengalami infeksi bakteri kulit, dengan Staphylococcus aureus sebagai kuman tersering (72,7%). Higiene luka yang baik, pemantauan tanda-tanda infeksi, dan penggunaan antibiotik yang bijak menjadi bagian penting tata laksana.
Penyakit yang Menghubungkan Kulit dan Otak
Salah satu aspek BP yang paling menarik dari sudut pandang ilmu pengetahuan adalah hubungannya dengan sistem saraf. Sebuah tinjauan yang diterbitkan dalam jurnal Genes pada 2025 mengeksplorasi jalur genetik dan imunologis yang menghubungkan penyakit kulit inflamasi kronis — termasuk BP — dengan penyakit neurodegeneratif seperti Alzheimer dan Parkinson. Hipotesis skin-brain axis ini menyatakan bahwa protein BP180 (kolagen XVII) tidak hanya diekspresikan di kulit, tetapi juga di neuron dan sel glia otak, sehingga autoantibodi yang sama dapat menyerang kedua organ sekaligus. Temuan ini membuka peluang penelitian baru dan menekankan pentingnya skrining gangguan kognitif pada pasien BP, khususnya lansia.
Prognosis dan Tantangan Jangka Panjang
Bullous pemphigoid adalah penyakit kronis dengan perjalanan yang bervariasi. Sebagian pasien mencapai remisi setelah terapi yang adekuat, namun relaps cukup umum terjadi. Angka mortalitas satu tahun pada pasien BP dilaporkan lebih tinggi dibandingkan populasi umum yang sebanding usianya, terutama akibat komplikasi infeksi dan efek samping terapi kortikosteroid jangka panjang, bukan semata-mata dari penyakit BP itu sendiri.
Manajemen BP yang optimal memerlukan pendekatan multidisiplin yang melibatkan dermatologis, geriatrisi, dan spesialis lain sesuai kebutuhan — sebuah prinsip yang semakin ditekankan dalam panduan-panduan terbaru. Penilaian geriatrik komprehensif, pemantauan komorbiditas, dan edukasi pasien serta keluarga merupakan komponen yang tidak terpisahkan dari tata laksana BP yang holistik.
Penutup
Bullous pemphigoid bukan sekadar “penyakit kulit tua.” Ia adalah manifestasi dari disregulasi imun kompleks yang bersinggungan dengan penuaan biologis, penyakit neurodegeneratif, dan bahkan terapi medis modern. Dengan meningkatnya populasi lansia — baik secara global maupun di Indonesia, di mana proyeksi penduduk lansia terus meningkat — angka kejadian BP diperkirakan akan terus bertambah. Pemahaman yang lebih baik tentang penyakit ini di kalangan dokter umum dan tenaga kesehatan lainnya menjadi kunci agar pasien dapat didiagnosis lebih awal, dirujuk tepat waktu, dan mendapatkan terapi yang sesuai dengan kondisi mereka secara menyeluruh.
Daftar Referensi
Akbarialiabad, H., Schmidt, E., Patsatsi, A., Lim, Y. L., Mosam, A., Tasanen, K., Yamagami, J., Daneshpazhooh, M., De, D., Cardones, A. R. G., Joly, P., & Murrell, D. F. (2025). Bullous pemphigoid. Nature Reviews Disease Primers, 11(1), 12. https://doi.org/10.1038/s41572-025-00595-5
Fattore, D., Lauletta, G., Pages, C., Theret, V., & Sibaud, V. (2025). Update on dermatological toxicities of immune checkpoint inhibitors. Presse Medicale, 55(2), 104330. https://doi.org/10.1016/j.lpm.2025.104330
Grech, V. S., Lotsaris, K., Kefala, V., & Rallis, E. (2025). From skin to brain: Key genetic mediators associating cutaneous inflammation and neurodegenerative diseases. Genes, 16(12), 1463. https://doi.org/10.3390/genes16121463
Holtsche, M. M., Boch, K., & Schmidt, E. (2023). Autoimmune bullous dermatoses. Journal of the German Society of Dermatology, 21(4), 405–412. https://doi.org/10.1111/ddg.15046
Li, F., Bian, W., Wu, Y., Zhu, X., Chen, X., & Wang, M. (2021). Bacterial skin infections in hospitalized patients with bullous pemphigoid. Advances in Skin & Wound Care, 34(7), 365–370. https://doi.org/10.1097/01.ASW.0000752704.10152.30
Li, M., Wan, J., Xu, Z., & Tang, B. (2023). The association between Parkinson’s disease and autoimmune diseases: A systematic review and meta-analysis. Frontiers in Immunology, 14, 1103053. https://doi.org/10.3389/fimmu.2023.1103053
Ouakrat, R., Peiffer, B., David, J. P., Belmondo, T., Sbidian, E., Canouï-Poitrine, F., & Ingen-Housz-Oro, S. (2024). Functional decline among bullous pemphigoid patients: A retrospective monocentric cohort study. Journal of the European Academy of Dermatology and Venereology, 39(2), 357–363. https://doi.org/10.1111/jdv.20231
Powers, C. M., Thakker, S., Gulati, N., Talia, J., Dubin, D., Zone, J., Culton, D. A., Hopkins, Z., & Adalsteinsson, J. A. (2025). Bullous pemphigoid: A practical approach to diagnosis and management in the modern era. Journal of the American Academy of Dermatology, 92(6), 1337–1350. https://doi.org/10.1016/j.jaad.2025.01.086
van Beek, N., Holtsche, M. M., Atefi, I., Olbrich, H., Schmitz, M. J., Pruessmann, J., Vorobyev, A., & Schmidt, E. (2024). State-of-the-art diagnosis of autoimmune blistering diseases. Frontiers in Immunology, 15, 1363032. https://doi.org/10.3389/fimmu.2024.1363032
Informasi dalam artikel ini disusun berdasarkan referensi dari PubMed dan ditujukan untuk tujuan edukasi. Konsultasikan dengan dokter atau spesialis kulit untuk penanganan medis yang tepat.

Tinggalkan komentar