Pernahkah Anda merasakan nyeri tajam di bahu saat mengangkat lengan, atau rasa sakit di lutut setelah lama berlutut di lantai? Bisa jadi itu bukan sekadar pegal biasa, melainkan sebuah kondisi yang disebut bursitis — peradangan pada kantong kecil berisi cairan yang berperan sebagai peredam kejut di antara tulang, tendon, dan otot tubuh kita.
Bursitis sering kali dianggap enteng karena gejalanya yang mirip dengan nyeri sendi biasa. Padahal, kondisi ini dapat membatasi aktivitas sehari-hari secara signifikan dan, bila tidak ditangani dengan tepat, berisiko berkembang menjadi komplikasi yang lebih serius.
Apa Itu Bursa, dan Mengapa Ia Bisa Meradang?
Bursa (jamak: bursae) adalah kantong tipis berbentuk pipih yang berisi cairan sinovial, tersebar di lebih dari 150 titik di seluruh tubuh manusia. Fungsi utamanya adalah mengurangi gesekan antara jaringan lunak dan tulang di dekat sendi, sehingga gerakan menjadi lebih halus dan bebas nyeri. Bursa yang paling rentan mengalami peradangan berada di sekitar bahu, siku, pinggul, lutut, dan tumit.
Bursitis terjadi ketika kantong ini mengalami iritasi, trauma berulang, atau infeksi, sehingga lapisan di dalamnya (synovial lining) membengkak dan memproduksi cairan secara berlebihan. Hasilnya: pembengkakan, nyeri, dan keterbatasan gerak sendi di sekitarnya.
Secara klinis, bursitis dibedakan menjadi dua kategori besar berdasarkan penyebabnya: bursitis non-septik (aseptik) yang terjadi karena sebab mekanis atau inflamatoris tanpa keterlibatan kuman, dan bursitis septik yang disebabkan oleh infeksi bakteri.
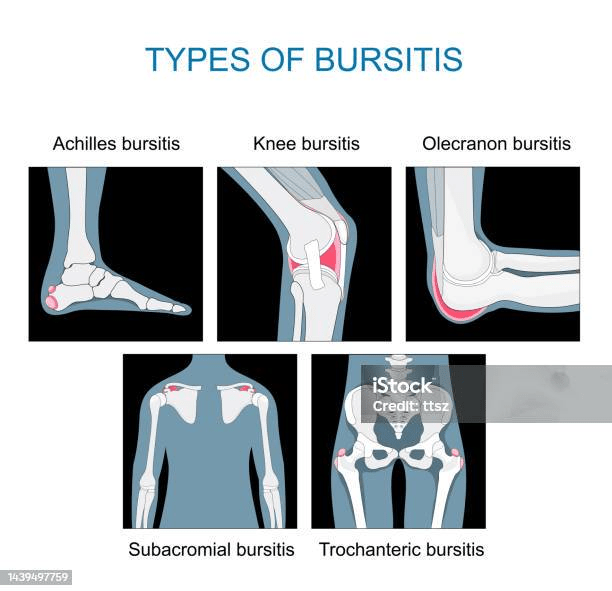
Siapa yang Paling Berisiko?
Bursitis adalah kondisi yang sangat erat kaitannya dengan aktivitas dan pekerjaan. Berdasarkan berbagai penelitian yang terangkum di PubMed, bursitis septik pada siku (olecranon) dan lutut (prepatellar) seringkali berkaitan dengan paparan pekerjaan tertentu — misalnya para pekerja bangunan, tukang ledeng, petani, atau siapa saja yang pekerjaannya mengharuskan bertumpu pada siku atau berlutut dalam waktu lama. Sebuah studi multisenter yang dipublikasikan di Journal of Antimicrobial Chemotherapy oleh Charret dkk. (2021) menemukan bahwa dari 272 pasien bursitis septik, sebagian besar (85,3%) adalah laki-laki dengan usia rata-rata 53 tahun, mencerminkan hubungan kuat dengan aktivitas kerja fisik.
Selain pekerjaan, sejumlah faktor risiko lain turut berkontribusi, antara lain: usia lanjut, obesitas, riwayat penyakit sistemik seperti artritis reumatoid, gout (asam urat), dan diabetes melitus. Aktivitas olahraga berulang-ulang yang melibatkan sendi tertentu — seperti berlari, bersepeda, atau melempar — juga meningkatkan risiko bursitis secara bermakna. Trauma langsung pada sendi dan penggunaan kortikosteroid jangka panjang pun masuk dalam daftar faktor yang memperbesar kemungkinan seseorang mengalami bursitis.
Lokasi-Lokasi Bursitis yang Paling Sering Ditemui
Bursitis dapat terjadi di hampir semua sendi tubuh, tetapi ada beberapa lokasi yang paling sering ditemukan dalam praktik klinis sehari-hari.
Bursitis Subakriomial (Bahu). Ini adalah salah satu penyebab nyeri bahu tersering. Bursa subakriomial terletak di antara tendon rotator cuff dan atap tulang bahu (akromion). Peradangan di sini sering berkaitan dengan sindrom impingement bahu — kondisi di mana tendon terjepit saat lengan diangkat. Tinjauan klinis oleh Horowitz dan Aibinder (2023) yang terbit di Physical Medicine and Rehabilitation Clinics of North America menjelaskan bahwa bursitis subakriomial merupakan bagian tak terpisahkan dari sindrom impingement bahu dan ditangani dengan pendekatan konservatif terlebih dahulu, meliputi fisioterapi, obat antiinflamasi, dan injeksi kortikosteroid sebelum mempertimbangkan operasi.
Bursitis Olekranon (Siku). Bursa olekranon terletak tepat di ujung belakang siku. Peradangannya menghasilkan pembengkakan yang khas dan mudah terlihat secara visual di ujung siku. Bursitis di lokasi ini bisa bersifat non-septik (akibat trauma berulang atau penyakit inflamatoris) maupun septik. Rekomendasi terbaru dari French Society for Rheumatology yang dipublikasikan tahun 2023 oleh Darrieutort-Laffite dkk. di Joint Bone Spine merupakan salah satu panduan paling komprehensif saat ini, memberikan 11 rekomendasi spesifik tentang diagnosis dan tatalaksana bursitis septik olekranon dan prepatelar, termasuk kapan harus memilih terapi rawat jalan versus rawat inap dan pilihan antibiotik yang tepat.
Bursitis Prepatelar (Lutut Depan). Dikenal awam sebagai “lutut pembantu rumah tangga” (housemaid’s knee) atau “lutut pendeta” (clergyman’s knee), bursitis ini terjadi di kantong bursa yang berada di depan tempurung lutut (patela). Ulasan sistematis oleh Brown dkk. (2021) yang terbit di Archives of Orthopaedic and Trauma Surgery — studi kohort terbesar yang mengevaluasi strategi tatalaksana bursitis prepatelar — mendapati bahwa bursektomi endoskopi tidak kalah efektif dibandingkan bursektomi terbuka, dengan keuntungan berupa waktu rawat inap yang lebih singkat.
Bursitis Trokanterika (Pinggul). Nyeri di sisi luar pinggul yang memburuk saat berjalan atau berbaring di sisi yang sakit adalah ciri khas bursitis trokanterika. Kondisi ini kini lebih sering disebut sebagai Greater Trochanteric Pain Syndrome (GTPS) karena penelitian terkini menunjukkan keterlibatan tendon gluteal yang lebih dominan dibandingkan peradangan bursa semata.
Bursitis Iliopektinea (Panggul). Kondisi yang relatif jarang namun penting dikenal ini melibatkan bursa di sekitar otot iliopsoas di daerah pangkal paha. Tinjauan sistematis oleh Jonczy dkk. (2025) yang baru-baru ini terbit di SAGE Open Medicine — menganalisis 502 kasus dari 217 studi — menemukan bahwa penyebab tersering adalah osteoartritis pinggul atau reaksi jaringan lunak pasca-penggantian sendi panggul total. Komplikasi yang cukup mengkhawatirkan dari kondisi ini adalah kompresi pembuluh darah dan saraf di daerah selangkangan, terutama vena femoralis.
Bursitis Retrocalcaneal (Tumit). Terletak di antara tendon Achilles dan tulang tumit (kalkaneus), bursitis ini menyebabkan nyeri di bagian belakang tumit, terutama saat mengenakan sepatu berhak tinggi atau sepatu dengan bagian belakang yang keras.
Bagaimana Mengenali Bursitis?
Gejala bursitis sangat bergantung pada lokasi dan penyebabnya, namun secara umum meliputi: nyeri lokal yang semakin memburuk saat digerakkan atau saat menekan area yang meradang, pembengkakan yang kadang terasa hangat dan kemerahan, serta keterbatasan rentang gerak sendi di sekitarnya.
Yang perlu menjadi perhatian khusus adalah membedakan bursitis non-septik dari bursitis septik. Bursitis septik umumnya menunjukkan tanda-tanda infeksi yang lebih jelas: kemerahan (eritema) yang meluas, panas lokal yang intens, pembengkakan yang terjadi cepat, dan bisa disertai demam. Penelitian Charret dkk. (2021) menemukan bahwa kuman penyebab bursitis septik paling sering adalah golongan staphylococci (73,4% kasus), diikuti oleh streptococci (19%). Masuk melalui luka kecil di kulit — lecet, goresan, atau gigitan serangga — adalah jalur infeksi yang paling umum.
Dari sisi diagnostik, pemeriksaan fisik yang cermat menjadi langkah pertama. Untuk bursitis septik, aspirasi cairan bursa (penyedotan cairan dari kantong bursa) menggunakan jarum adalah prosedur kunci: analisis cairan akan menunjukkan jumlah sel darah putih yang tinggi, dan kultur cairan akan mengidentifikasi kuman penyebab. Pencitraan seperti USG (ultrasonografi) sangat membantu untuk memvisualisasikan kantong bursa yang membengkak, mengkonfirmasi diagnosis, serta memandu prosedur aspirasi atau injeksi. MRI (Magnetic Resonance Imaging) digunakan untuk kasus yang lebih kompleks atau bila ada kecurigaan keterlibatan struktur di sekitarnya.
Pendekatan Tatalaksana: Dari Istirahat hingga Operasi
Penanganan bursitis sangat bergantung pada jenis (septik atau non-septik), lokasi, tingkat keparahan, dan respons terhadap terapi awal.
Untuk bursitis non-septik, pendekatan konservatif menjadi pilihan utama. Istirahat dan menghindari aktivitas yang memicu nyeri adalah langkah pertama yang sederhana namun penting. Obat antiinflamasi non-steroid (OAINS) seperti ibuprofen atau natrium diklofenak dapat mengurangi nyeri dan peradangan. Fisioterapi dengan latihan penguatan dan peregangan otot di sekitar sendi membantu memulihkan fungsi dan mencegah kekambuhan.
Injeksi kortikosteroid langsung ke dalam bursa yang meradang adalah pilihan terapi yang efektif untuk bursitis non-septik yang tidak respons terhadap terapi konservatif. Kemajuan teknologi point-of-care ultrasound (POCUS) telah meningkatkan akurasi prosedur ini secara bermakna. Meta-analisis oleh Zhang dkk. (2024) yang diterbitkan di Journal of Clinical Ultrasound — melibatkan 13 studi dengan 656 pasien — menunjukkan bahwa injeksi kortikosteroid yang dipandu USG memberikan hasil yang lebih baik pada nyeri jangka pendek (1 minggu pasca-injeksi) dibandingkan injeksi berdasarkan penanda anatomi saja.
Untuk bursitis septik, pemberian antibiotik adalah tulang punggung terapi. Panduan Prancis tahun 2023 (Darrieutort-Laffite dkk.) merekomendasikan pemilihan antibiotik yang menargetkan Staphylococcus aureus sebagai kuman tersering, dengan mempertimbangkan risiko methicillin-resistant Staphylococcus aureus (MRSA) pada pasien dengan faktor risiko tertentu. Studi Charret dkk. (2021) yang menganalisis 272 pasien menemukan bahwa durasi terapi antibiotik kurang dari 14 hari berhubungan dengan tingkat kegagalan pengobatan yang lebih tinggi, baik pada kelompok yang ditangani secara medis maupun bedah — sebuah temuan klinis yang penting untuk diperhatikan.
Aspirasi berulang cairan bursa juga dapat dilakukan pada bursitis septik sebagai bagian dari tatalaksana konservatif, meskipun tingkat kekambuhan setelah aspirasi cukup tinggi. Tindakan bedah — berupa bursektomi (pengangkatan bursa) terbuka maupun endoskopi — dipertimbangkan ketika terapi konservatif gagal, terdapat abses, atau ada komplikasi lainnya. Untuk bursitis prepatelar, bukti ilmiah menunjukkan bahwa bursektomi endoskopi memberikan hasil yang sebanding dengan pendekatan terbuka namun dengan waktu pemulihan yang lebih cepat.
Peran Penting Pencegahan
Bursitis, terutama yang berkaitan dengan aktivitas kerja dan olahraga, sangat dapat dicegah dengan langkah-langkah sederhana. Penggunaan pelindung sendi (misalnya bantalan lutut bagi pekerja yang sering berlutut), membatasi tekanan berulang pada sendi yang sama, dan menggunakan teknik kerja atau berolahraga yang benar adalah kunci utama pencegahan. Menjaga berat badan ideal, mengelola penyakit sistemik seperti asam urat dan diabetes, serta tidak menunda penanganan luka kecil di kulit dekat sendi yang berpotensi menjadi pintu masuk infeksi juga merupakan langkah pencegahan yang tidak boleh diabaikan.
Penelitian Curti dkk. (2021) yang terbit di Journal of Occupational Health mengingatkan bahwa paparan beban biomekanis berulang di tempat kerja — terutama gerakan berulang pada pergelangan tangan dan lengan — berkontribusi pada peningkatan risiko kondisi muskuloskeletal di sekitar siku, termasuk bursitis olekranon. Ini menekankan pentingnya ergonomi tempat kerja sebagai bagian dari strategi pencegahan yang komprehensif.
Kapan Harus ke Dokter?
Banyak orang menganggap nyeri sendi sebagai hal yang bisa diatasi sendiri di rumah. Namun, ada tanda-tanda yang mengharuskan Anda segera mencari pertolongan medis: nyeri yang semakin memburuk setelah beberapa hari istirahat, pembengkakan yang disertai kemerahan dan rasa panas yang jelas, demam, atau jika nyeri muncul setelah trauma langsung. Penundaan dalam menangani bursitis septik, khususnya, dapat menyebabkan penyebaran infeksi ke sendi di sekitarnya (artritis septik) yang jauh lebih berbahaya dan membutuhkan penanganan yang jauh lebih kompleks.
Penutup: Sendi yang Terjaga, Gerak yang Bebas
Bursitis adalah pengingat bahwa tubuh kita — sekompleks dan sekuat apa pun — memiliki batas toleransi terhadap tekanan mekanis dan paparan kuman. Kantong-kantong kecil berisi cairan itu bekerja tanpa henti untuk melindungi sendi kita, dan ketika mereka akhirnya “protes” dalam bentuk peradangan, sudah semestinya kita merespons dengan serius.
Dengan pemahaman yang baik tentang gejala, faktor risiko, dan pilihan penanganannya, bursitis adalah kondisi yang dalam banyak kasus dapat ditangani dengan baik — bahkan sepenuhnya disembuhkan. Yang terpenting adalah tidak meremehkan nyeri sendi yang menetap, dan segera berkonsultasi dengan tenaga medis untuk mendapatkan diagnosis dan penanganan yang tepat.
Daftar Referensi
Brown, O. S., Smith, T. O., Parsons, T., Benjamin, M., & Hing, C. B. (2021). Management of septic and aseptic prepatellar bursitis: A systematic review. Archives of Orthopaedic and Trauma Surgery, 142(10), 2445–2457. https://doi.org/10.1007/s00402-021-03853-9
Charret, L., Bart, G., Hoppe, E., Dernis, E., Cormier, G., Boutoille, D., Le Goff, B., & Darrieutort-Laffite, C. (2021). Clinical characteristics and management of olecranon and prepatellar septic bursitis in a multicentre study. The Journal of Antimicrobial Chemotherapy, 76(11), 3029–3032. https://doi.org/10.1093/jac/dkab265
Curti, S., Mattioli, S., Bonfiglioli, R., Farioli, A., & Violante, F. S. (2021). Elbow tendinopathy and occupational biomechanical overload: A systematic review with best-evidence synthesis. Journal of Occupational Health, 63(1), e12186. https://doi.org/10.1002/1348-9585.12186
Darrieutort-Laffite, C., Coiffier, G., Aïm, F., Banal, F., Bart, G., Chazerain, P., … Salliot, C. (2024). 2023 French recommendations for diagnosing and managing prepatellar and olecranon septic bursitis. Joint Bone Spine, 91(2), 105664. https://doi.org/10.1016/j.jbspin.2023.105664
Horowitz, E. H., & Aibinder, W. R. (2023). Shoulder impingement syndrome. Physical Medicine and Rehabilitation Clinics of North America, 34(2), 311–334. https://doi.org/10.1016/j.pmr.2022.12.001
Jiménez Díaz, F., Gitto, S., Sconfienza, L. M., & Draghi, F. (2020). Ultrasound of iliotibial band syndrome. Journal of Ultrasound, 23(3), 379–385. https://doi.org/10.1007/s40477-020-00478-3
Jonczy, M. L., Büchler, L., Mahenthiran, Y., Helfenstein, F., Appenzeller-Herzog, C., & Isaak, A. (2025). Epidemiology, clinical manifestation, diagnosis, and treatment of bursitis iliopectinea: A systematic review. SAGE Open Medicine, 13, 20503121251317899. https://doi.org/10.1177/20503121251317899
Lowry, V., Lavigne, P., Zidarov, D., Matifat, E., Cormier, A.-A., & Desmeules, F. (2024). A systematic review of clinical practice guidelines on the diagnosis and management of various shoulder disorders. Archives of Physical Medicine and Rehabilitation, 105(2), 411–426. https://doi.org/10.1016/j.apmr.2023.09.022
Zhang, Y., Hu, M., Wei, J., Su, C., Guo, C., Xiang, S., & Xu, H. (2024). Ultrasound- versus landmark-guided corticosteroid injections in patients with shoulder pain: A meta-analysis and systematic review. Journal of Clinical Ultrasound, 53(3), 525–534. https://doi.org/10.1002/jcu.23871
Artikel ini disusun berdasarkan hasil penelusuran literatur ilmiah melalui PubMed. Informasi di dalamnya bersifat edukatif dan tidak menggantikan konsultasi dengan dokter atau tenaga medis profesional.

Tinggalkan komentar