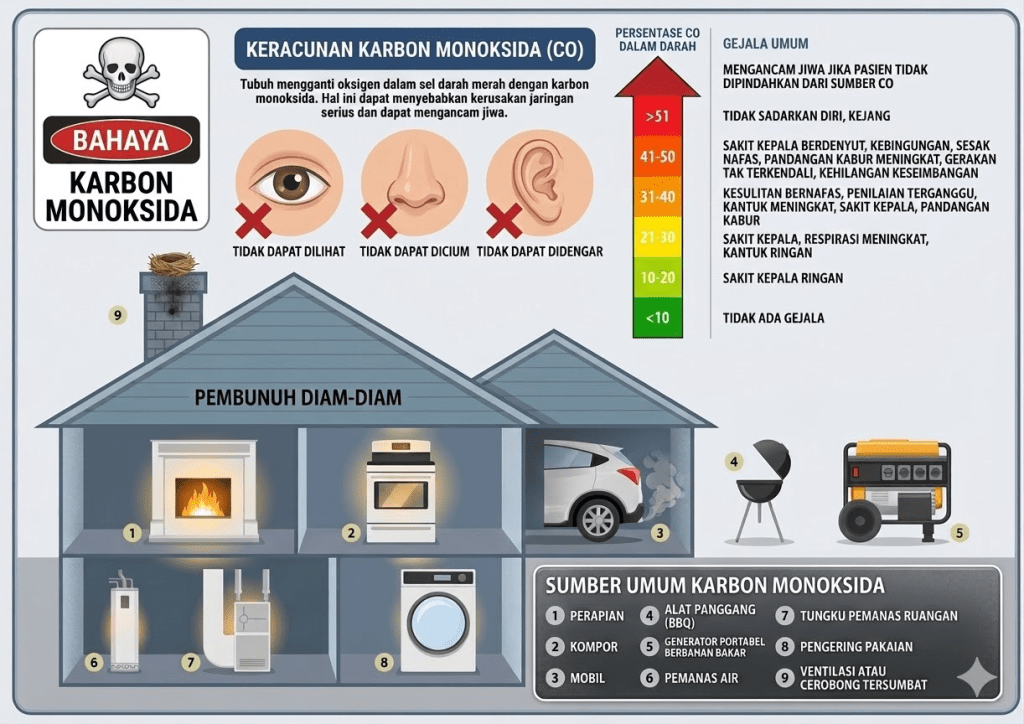
Setiap musim dingin, berbagai pemberitaan dari belahan dunia melaporkan hal yang sama: sebuah keluarga ditemukan tak sadarkan diri di dalam rumah, tanpa tanda-tanda kekerasan, tanpa bau yang mencurigakan, tanpa peringatan apapun. Pelakunya tidak kasat mata — sebuah gas yang oleh para ahli disebut sebagai “pembunuh senyap”: karbon monoksida. Di Indonesia, ancaman ini jarang menjadi perhatian publik, padahal kematian akibat gas ini dapat terjadi kapan saja, terutama di ruang yang tertutup rapat dengan alat pemanas, genset, atau kompor berbahan bakar minyak yang beroperasi tanpa ventilasi yang memadai.
Apa Itu Karbon Monoksida?
Karbon monoksida (CO) adalah gas yang dihasilkan dari proses pembakaran tidak sempurna pada bahan yang mengandung karbon — mulai dari kayu, arang, bahan bakar minyak, gas alam, hingga bensin. Sebuah tinjauan komprehensif yang diterbitkan di Annual Review of Medicine oleh Dent dkk. (2024) menjelaskan bahwa di Amerika Serikat saja, keracunan CO menyebabkan 50.000–100.000 kunjungan ke unit gawat darurat dan 1.500–2.000 kematian setiap tahunnya. Angka ini menjadikan CO sebagai salah satu penyebab utama kematian akibat keracunan non-medis di seluruh dunia.
Gas ini tidak berwarna, tidak berbau, dan tidak berasa — karakteristik yang menjadikannya begitu berbahaya. Seseorang dapat terpapar dalam jumlah mematikan tanpa pernah menyadarinya sampai kondisinya sudah kritis.
Bagaimana CO Merusak Tubuh?
Untuk memahami mengapa CO begitu berbahaya, perlu dipahami terlebih dahulu bagaimana oksigen dibawa ke seluruh tubuh. Oksigen yang kita hirup akan berikatan dengan protein bernama hemoglobin di dalam sel darah merah, membentuk oksihemoglobin, lalu diangkut ke seluruh jaringan. Di situlah oksigen digunakan oleh mitokondria — “pembangkit energi” sel — untuk memproduksi ATP yang menopang seluruh fungsi kehidupan.
Karbon monoksida mengganggu proses ini dari dua arah sekaligus. Pertama, CO berikatan dengan hemoglobin membentuk karboksihemoglobin (carboxyhemoglobin, COHb) dengan afinitas yang 200–250 kali lebih kuat dibandingkan oksigen. Artinya, hemoglobin yang “sudah ditempati” CO tidak lagi bisa membawa oksigen. Kedua, dan ini yang lebih berbahaya secara seluler, CO langsung menghambat sitokrom c oksidase (kompleks IV) dalam rantai transpor elektron mitokondria, sehingga produksi energi di tingkat sel terhenti bahkan ketika kadar oksigen sudah dipulihkan. Proses inilah yang menyebabkan kerusakan jaringan berlanjut meskipun pasien sudah dievakuasi dari sumber paparan.
Tinjauan terbaru yang diterbitkan di Diagnostics oleh Afzal dkk. (2025) menambahkan bahwa CO juga memicu respons imun dan inflamasi, menginduksi stres oksidatif, serta menyebabkan peroksidasi lipid pada membran sel neuron — mekanisme yang menjelaskan mengapa kerusakan otak bisa muncul secara tertunda, hari hingga minggu setelah keracunan awal.
Organ yang Paling Rentan
Organ dengan kebutuhan oksigen tertinggi adalah yang pertama dan paling berat terdampak: otak dan jantung. Di otak, hipoksia seluler akibat CO menyebabkan kematian neuron, terutama di daerah globus pallidus dan substansia alba (white matter). Sebuah studi prospektif oleh Wang dkk. (2022) yang melibatkan 443 pasien keracunan CO di China menemukan bahwa lesi akut pada globus pallidus terdeteksi pada pemeriksaan diffusion-weighted imaging (DWI) pada sekitar 57–60% pasien yang kemudian mengalami gejala neurologis lanjutan. Angka ini menegaskan peran sentral area otak ini sebagai penanda kerusakan pada keracunan CO.
Di jantung, CO menyebabkan iskemia miokardium, aritmia, dan bahkan infark miokard — terutama pada pasien yang sudah memiliki penyakit jantung sebelumnya. Penelitian oleh Liao dkk. (2018) yang menganalisis 787 pasien keracunan CO di Taiwan menemukan bahwa syok, gagal napas akut, dan disfungsi lebih dari tiga organ secara bersamaan merupakan prediktor kematian yang signifikan, dengan angka mortalitas keseluruhan sebesar 14,3% pada pasien yang dirawat di ICU.
Gejala yang Mudah Terlewat
Tantangan terbesar dalam penanganan keracunan CO adalah sulitnya mengenali gejalanya. Eichhorn dkk. (2019) dalam ulasannya di Deutsches Ärzteblatt International menekankan bahwa gejala keracunan CO sangat tidak spesifik, mulai dari sakit kepala, pusing, mual, dan kelelahan — yang seringkali lebih mudah dikira flu atau migrain — hingga kebingungan, kehilangan kesadaran, dan kematian pada paparan berat.
Gejala dapat dikelompokkan berdasarkan tingkat keparahan. Pada keracunan ringan, pasien mungkin hanya merasakan sakit kepala berdenyut, sedikit pusing, dan mual. Pada keracunan sedang, timbul kelelahan ekstrem, kelemahan otot, nyeri dada, dan gangguan kognitif ringan. Pada keracunan berat, terjadi penurunan kesadaran, kejang, aritmia jantung, dan kematian bisa datang dengan cepat. Studi di Tunisia oleh Khelifa dkk. (2025) yang mengevaluasi 660 kasus di unit gawat darurat menemukan bahwa 90,8% kasus berat menunjukkan gejala neurologis, dan hiperleukositosis (peningkatan jumlah sel darah putih) menjadi prediktor independen keparahan.
Kesalahan diagnosis yang sering terjadi di lapangan adalah ketika beberapa anggota keluarga dalam satu rumah mengeluhkan gejala serupa secara bersamaan — yang justru merupakan petunjuk kuat adanya paparan CO kolektif, bukan wabah infeksi.
Bagaimana Dokter Memastikan Diagnosis?
Diagnosis definitif ditegakkan dengan mengukur kadar karboksihemoglobin (COHb) dalam darah melalui co-oximetry. Kadar COHb normal pada orang yang tidak merokok adalah di bawah 3%, sedangkan perokok bisa mencapai 10%. Kadar di atas 25% sudah menandakan keracunan sedang-berat, meski perlu dipahami bahwa kadar COHb tidak selalu berkorelasi langsung dengan berat-ringannya gejala — seseorang dengan kadar rendah bisa menunjukkan gejala berat jika paparan terjadi saat aktivitas fisik tinggi atau pada orang dengan penyakit jantung-paru.
Penting dicatat bahwa pulse oximetry standar (alat yang biasa dipasang di jari) tidak dapat membedakan oksihemoglobin dari karboksihemoglobin, sehingga pembacaannya bisa tampak normal meski pasien sedang keracunan CO secara signifikan. Diperlukan alat khusus berupa pulse CO-oximeter atau analisis gas darah arteri dengan co-oximetry untuk konfirmasi.
Pemeriksaan penunjang lain yang penting meliputi EKG (untuk deteksi aritmia dan iskemia miokard), troponin (sebagai penanda kerusakan jantung), complete blood count, dan pencitraan otak — terutama MRI dengan sekuens DWI — bila tersedia, untuk menilai lesi akut di otak.
Penanganan: Dari Oksigen Biasa Hingga Terapi Hiperbarik
Prinsip utama penanganan keracunan CO adalah segera menjauhkan pasien dari sumber paparan dan memberikan oksigen konsentrasi tinggi secepat mungkin. Pemberian oksigen 100% melalui masker non-rebreather adalah langkah pertama dan terpenting — ini akan mempercepat eliminasi COHb dari waktu paruh sekitar 4–6 jam (saat menghirup udara biasa) menjadi hanya 60–90 menit.
Untuk kasus berat, hyperbaric oxygen therapy (HBOT) — terapi oksigen dalam ruangan bertekanan tinggi — dipertimbangkan karena dapat lebih lanjut memperpendek waktu paruh COHb menjadi hanya 20–30 menit, sekaligus membantu memulihkan fungsi mitokondria secara lebih efektif. Eichhorn dkk. (2019) merekomendasikan HBOT dalam waktu 6 jam pada pasien dengan defisit neurologis, riwayat kehilangan kesadaran, iskemia jantung, kehamilan, atau kadar COHb yang sangat tinggi. Casillas dkk. (2019) dalam tinjauan sistematisnya menyimpulkan bahwa HBOT terbukti efektif pada kasus sedang-berat, khususnya untuk mencegah sekuele neurologis, meski normobaric oxygen therapy (NBO) tetap menjadi alternatif yang memadai mengingat keterbatasan aksesibilitas ruang hiperbarik.
Di Indonesia, ketersediaan ruang HBOT sangat terbatas — hanya ada di beberapa rumah sakit besar di kota-kota tertentu. Hal ini menjadikan penanganan awal dengan oksigen normobarik 100% sebagai tindakan yang harus dimaksimalkan di fasilitas layanan kesehatan primer dan menengah.
Bahaya yang Muncul Setelah Pulang: Delayed Neurological Sequelae
Salah satu aspek yang paling menghawatirkan dari keracunan CO adalah kemungkinan munculnya komplikasi neurologis yang tertunda, yang dikenal sebagai delayed neurological sequelae (DNS). Kondisi ini dapat muncul 2 hingga 40 hari setelah keracunan awal — bahkan pada pasien yang tampak pulih sempurna sebelumnya.
Manifestasi DNS sangat beragam: gangguan kognitif (terutama memori dan konsentrasi), perubahan kepribadian, demensia, parkinsonisme, inkontinensia, dan psikosis. Wang dkk. (2022) melaporkan bahwa 21,7% dari total 443 pasien dalam studinya mengalami DNS, dan pada pemantauan satu tahun, hanya 56,3% yang mencapai pemulihan fungsional yang baik — jauh lebih rendah dibandingkan mereka yang tidak mengalami DNS.
Penelitian terbaru oleh Ma dkk. (2025) yang berfokus pada populasi lanjut usia menemukan bahwa 52% pasien CO berusia di atas 65 tahun mengalami DNS. Skor GCS awal yang rendah dan durasi koma menjadi faktor risiko independen yang paling kuat untuk DNS dan sekuele neurologis jangka panjang pada kelompok ini, menekankan pentingnya pemantauan ketat pada pasien lansia pasca-keracunan CO.
Siapa yang Paling Berisiko?
Meskipun keracunan CO dapat menimpa siapa saja, beberapa kelompok memiliki risiko lebih tinggi mengalami dampak serius: ibu hamil (CO dapat melewati plasenta dan menyebabkan kerusakan janin bahkan pada kadar yang masih dapat ditoleransi ibu), bayi dan anak-anak (laju metabolisme lebih tinggi berarti jaringan lebih cepat kekurangan oksigen), lansia dengan komorbiditas kardiovaskular, serta siapapun yang berada di ruang tertutup dengan sumber pembakaran yang kurang ventilasi.
Akcan Yildiz dkk. (2021) dalam studinya pada 331 anak dengan keracunan CO menemukan bahwa skor GCS rendah, leukositosis, dan kadar troponin tinggi saat datang ke IGD merupakan prediktor paling kuat untuk perjalanan klinis yang berat — temuan yang relevan untuk stratifikasi risiko di unit gawat darurat manapun.
Pencegahan: Investasi Murah untuk Nyawa yang Tak Ternilai
Sebagian besar kasus keracunan CO sebenarnya dapat dicegah. Ventilasi yang memadai pada ruangan yang menggunakan alat pembakaran adalah kunci utama. Penggunaan genset, water heater berbahan bakar gas, kompor, pemanas arang, atau kendaraan bermotor di ruang tertutup tanpa sirkulasi udara yang baik adalah situasi yang berpotensi fatal.
Pemasangan detektor CO (carbon monoxide detector) adalah langkah pencegahan paling efektif yang bisa dilakukan secara individual. Berbeda dengan detektor asap yang umum dikenal, detektor CO secara spesifik mendeteksi gas ini sebelum mencapai konsentrasi berbahaya dan sudah menjadi persyaratan wajib di banyak negara maju. Di Indonesia, kesadaran akan perangkat ini masih sangat rendah dan perlu ditingkatkan melalui edukasi publik.
Pada skala yang lebih besar, pemerintah dan tenaga kesehatan perlu meningkatkan kewaspadaan terutama saat bencana alam ketika masyarakat cenderung menggunakan genset atau peralatan pemanas darurat di dalam ruangan — situasi yang secara historis berulang kali memicu kejadian keracunan CO massal.
Perspektif Masa Depan
Penelitian terkini membuka cakrawala baru dalam penanganan keracunan CO. Dent dkk. (2024) dalam ulasan di Annual Review of Medicine membahas pengembangan molekul penangkap CO (CO scavengers) yang memanfaatkan interaksi kuat antara CO dan gugus heme untuk secara selektif mengikat dan menginaktivasi CO dalam tubuh. Molekul-molekul ini, yang meliputi senyawa organik kecil hingga hemoprotein yang berasal dari manusia maupun mikroorganisme, berpotensi menjadi antidot yang dapat digunakan di lapangan — sebuah terobosan yang menjanjikan untuk meningkatkan keselamatan korban bahkan sebelum mencapai fasilitas kesehatan.
Selain itu, pengembangan portable CO-oximeter yang lebih akurat dan terjangkau, serta identifikasi biomarker darah yang dapat memprediksi DNS secara awal, menjadi prioritas penelitian yang akan sangat memengaruhi praktik klinis di masa mendatang — terutama di negara-negara dengan keterbatasan infrastruktur diagnostik seperti Indonesia.
Penutup
Karbon monoksida adalah ancaman nyata yang tersembunyi di balik aktivitas sehari-hari kita. Ia tidak mengirimkan peringatan; ia tidak meninggalkan jejak yang kasat mata. Namun dengan pemahaman yang benar tentang sumber paparan, gejala yang mungkin muncul, dan langkah penanganan yang tepat — baik oleh masyarakat umum maupun tenaga kesehatan — banyak nyawa yang dapat diselamatkan. Investasi dalam detektor CO, edukasi publik yang berkelanjutan, dan peningkatan kapasitas diagnosis di fasilitas kesehatan primer adalah langkah-langkah yang tidak hanya logis secara medis, tetapi juga mendesak secara kemanusiaan.
Daftar Referensi
Afzal, M., Agarwal, S., Elshaikh, R. H., Babker, A. M. A., Choudhary, R. K., Prabhakar, P. K., Zahir, F., & Sah, A. K. (2025). Carbon monoxide poisoning: Diagnosis, prognostic factors, treatment strategies, and future perspectives. Diagnostics, 15(5), 581. https://doi.org/10.3390/diagnostics15050581
Akcan Yildiz, L., Gultekingil, A., Kesici, S., Bayrakci, B., & Teksam, O. (2021). Predictors of severe clinical course in children with carbon monoxide poisoning. Pediatric Emergency Care, 37(6), 308–311. https://doi.org/10.1097/PEC.0000000000001580
Casillas, S., Galindo, A., Camarillo-Reyes, L. A., Varon, J., & Surani, S. R. (2019). Effectiveness of hyperbaric oxygenation versus normobaric oxygenation therapy in carbon monoxide poisoning: A systematic review. Cureus, 11(10), e5916. https://doi.org/10.7759/cureus.5916
Dent, M. R., Rose, J. J., Tejero, J., & Gladwin, M. T. (2024). Carbon monoxide poisoning: From microbes to therapeutics. Annual Review of Medicine, 75, 337–351. https://doi.org/10.1146/annurev-med-052422-020045
Eichhorn, L., Thudium, M., & Jüttner, B. (2019). The diagnosis and treatment of carbon monoxide poisoning. Deutsches Ärzteblatt International, 115(51–52), 863–870. https://doi.org/10.3238/arztebl.2018.0863
Khelifa, S., Kilani, M., Jeddi, C., & Thabet, H. (2025). Acute carbon monoxide poisoning in the emergency department: A descriptive study of 660 cases in Tunisia. La Tunisie Médicale, 103(5), 647–654. https://doi.org/10.62438/tunismed.v103i5.5807
Liao, W.-C., Cheng, W.-C., Wu, B.-R., Chen, W.-C., Chen, C.-Y., Chen, C.-H., Tu, C.-Y., & Hsia, T.-C. (2019). Outcome and prognostic factors of patients treated in the intensive care unit for carbon monoxide poisoning. Journal of the Formosan Medical Association, 118(4), 821–827. https://doi.org/10.1016/j.jfma.2018.09.005
Ma, Y., Lv, W., & Hu, H. (2025). Risk factors and outcome analysis of delayed neurological sequelae in elderly patients with carbon monoxide poisoning. Undersea & Hyperbaric Medicine, 52(3), 283–292.
Wang, T., Zhang, Y., Gu, Y., Chen, J., Lei, J., & Guo, S. (2022). Neurological sequelae in acute carbon monoxide poisoning: A prospective observational study with MRI data. Acta Neurologica Scandinavica, 145(5), 590–598. https://doi.org/10.1111/ane.13587

Tinggalkan komentar