Nyeri pada tumit adalah salah satu keluhan muskuloskeletal yang paling umum di layanan kesehatan primer. Di antara berbagai penyebabnya, plantar fasciitis menempati posisi teratas — kondisi yang kerap diabaikan hingga mengganggu mobilitas sehari-hari. Meski banyak orang familiar dengan istilahnya, pemahaman tentang kondisi ini telah berkembang cukup jauh dalam satu dekade terakhir, baik dari sisi patofisiologi maupun pilihan tata laksananya.
Mengenal Plantar Fascia dan Pergeseran Pemahaman
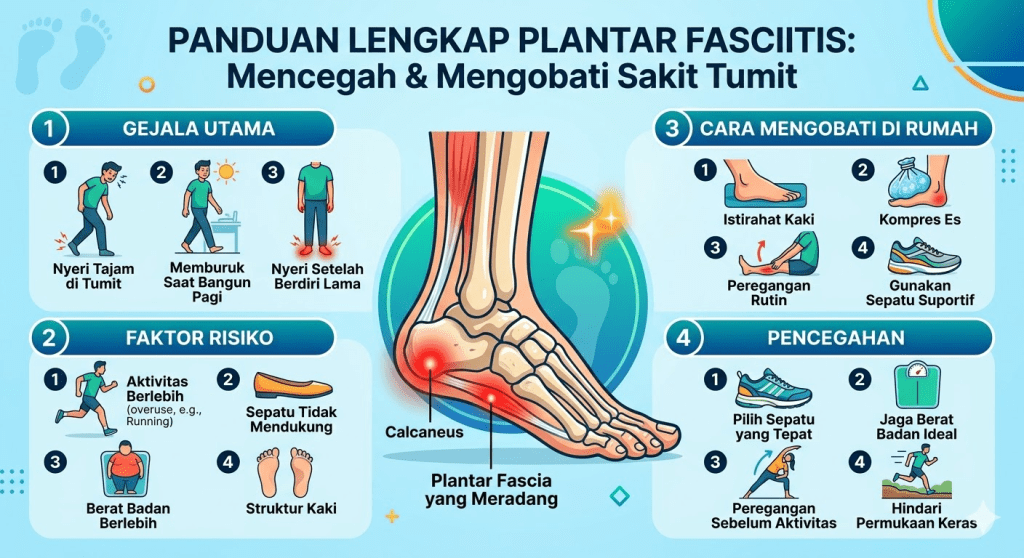
Plantar fascia adalah pita jaringan ikat tebal yang membentang dari tulang tumit (calcaneus) hingga pangkal jari-jari kaki. Jaringan ini berperan penting dalam menopang lengkung kaki serta menyerap beban saat berdiri, berjalan, atau berlari.
Selama bertahun-tahun, kondisi nyeri tumit akibat gangguan jaringan ini disebut “plantar fasciitis” — yang secara harfiah berarti peradangan pada plantar fascia. Namun, temuan histologis dalam berbagai studi mutakhir menunjukkan bahwa proses yang terjadi justru lebih bersifat degeneratif kronis ketimbang peradangan akut. Itulah mengapa sejumlah literatur klinis terbaru mulai menggunakan istilah “plantar fasciopathy” untuk menggambarkan kondisi ini secara lebih akurat (Tedeschi, 2026; Tseng et al., 2024). Perubahan istilah ini bukan sekadar semantik — ia memiliki implikasi penting terhadap cara kita memahami dan memilih pendekatan terapi.
Seberapa Umum Plantar Fasciitis?
Plantar fasciitis adalah penyebab nyeri tumit tersering pada orang dewasa. Diperkirakan sekitar 1 dari 10 orang akan mengalaminya pada suatu titik dalam hidupnya. Kondisi ini paling sering dijumpai pada kelompok usia 40 hingga 60 tahun, meski dapat terjadi pada semua kelompok umur. Perempuan dilaporkan lebih sering terkena dibandingkan laki-laki.
Kondisi ini juga merupakan cedera yang cukup lazim di kalangan atlet, terutama pelari dan mereka yang banyak melakukan aktivitas berdiri atau berjalan dalam waktu lama. Sebuah studi cross-sectional terhadap 936 pedagang kaki lima di Delhi, India menemukan bahwa 46,1% responden melaporkan nyeri tumit, dengan indeks massa tubuh (IMT) yang tinggi dan durasi berdiri yang panjang sebagai prediktor terkuat (Sharma et al., 2025).
Penyebab dan Faktor Risiko
Trauma kecil yang berulang (repetitive microtrauma) pada plantar fascia, terutama di area perlekatan pada tulang tumit, diyakini sebagai mekanisme utama yang memicu kerusakan dan degenerasi jaringan. Seiring waktu, proses penyembuhan yang tidak sempurna mengakibatkan perubahan struktural pada jaringan ikat tersebut.
Berbagai faktor dapat meningkatkan risiko seseorang mengalami kondisi ini:
Faktor biomekanis dan anatomi. Keterbatasan gerak dorsofleksi (dorsiflexion) pergelangan kaki — yang sering disebabkan oleh kontraktur tendon Achilles — merupakan salah satu faktor risiko biomekanis terpenting. Selain itu, postur kaki yang datar (pes planus) maupun lengkung kaki yang terlalu tinggi (pes cavus) juga berkaitan erat dengan kejadian kondisi ini (Tedeschi, 2026).
Beban berlebih pada kaki. Berdiri atau berjalan dalam waktu lama, terutama di permukaan keras, membebani plantar fascia secara berulang. Atlet yang meningkatkan intensitas atau jarak latihannya secara tiba-tiba juga rentan mengalami kondisi ini.
Kelebihan berat badan dan obesitas. Peningkatan beban tubuh secara langsung meningkatkan tekanan mekanis pada struktur kaki, termasuk plantar fascia.
Alas kaki yang tidak memadai. Penggunaan sepatu dengan bantalan dan penyangga lengkung yang buruk memperparah distribusi beban yang tidak merata pada telapak kaki.
Usia. Penuaan secara alami mengurangi elastisitas jaringan ikat, termasuk plantar fascia.
Faktor lain. Plantar fasciitis juga dikaitkan dengan penyakit reumatologis tertentu serta kemungkinan faktor genetik yang memengaruhi ketahanan jaringan ikat (Tseng et al., 2024).
Perlu dicatat bahwa taji tumit (calcaneal spur atau heel spur) — pertumbuhan tonjolan tulang pada tumit — sering ditemukan bersamaan dengan plantar fasciitis, tetapi hubungan sebab-akibatnya tidaklah sederhana. Banyak orang memiliki taji tumit tanpa mengalami nyeri sama sekali.
Gejala yang Perlu Dikenali
Nyeri adalah gejala utama. Letaknya khas: di sisi bawah tumit, sekitar 4 cm di depan titik tumit, dan biasanya terasa nyeri saat ditekan. Beberapa pola nyeri yang khas antara lain:
Nyeri saat langkah pertama di pagi hari. Ini adalah keluhan paling ikonik dari plantar fasciitis. Setelah tidur semalaman, plantar fascia mengalami pemendekan. Saat Anda meletakkan kaki pertama kali, jaringan tersebut tiba-tiba meregang dan menimbulkan nyeri tajam yang mencolok. Nyeri biasanya mereda setelah beberapa langkah, seiring jaringan yang “memanas” dan meregang secara bertahap.
Nyeri setelah duduk atau beristirahat lama. Pola yang serupa juga terjadi setelah duduk dalam waktu panjang, lalu kembali berdiri atau berjalan.
Nyeri yang memburuk dengan aktivitas berkepanjangan. Berbeda dengan kondisi muskuloskeletal tertentu yang membaik dengan gerakan, nyeri plantar fasciitis cenderung meningkat kembali setelah aktivitas fisik yang berat atau berdiri lama.
Nyeri saat berjinjit atau menaiki tangga. Gerak ini meregangkan plantar fascia secara lebih agresif, sehingga memprovokasi nyeri.
Beberapa pasien dapat mengalami kondisi ini pada kedua kaki secara bersamaan, meski satu sisi biasanya lebih dominan.
Diagnosis: Kapan Pemeriksaan Tambahan Diperlukan?
Diagnosis plantar fasciitis pada sebagian besar kasus dapat ditegakkan secara klinis, hanya berdasarkan anamnesis yang teliti dan pemeriksaan fisik. Dua uji klinis yang berguna antara lain windlass test (meregang jari kaki ke atas saat kaki menahan beban untuk memprovokasi nyeri) dan heel squeeze test (menekan sisi-sisi tumit). Selain itu, Foot Posture Index dapat membantu menilai biomekanik kaki secara lebih sistematis (Tedeschi, 2026).
Pemeriksaan penunjang dipertimbangkan jika diagnosis kurang jelas atau gejala tidak membaik dengan terapi:
Ultrasonografi (USG). Saat ini USG menjadi modalitas pencitraan standar untuk menilai plantar fascia. Temuan khasnya adalah penebalan plantar fascia (umumnya lebih dari 4 mm) dan gambaran hypoechoic (gelap) yang mencerminkan perubahan degeneratif jaringan. Selain diagnosis, USG juga dapat digunakan sebagai panduan dalam prosedur injeksi dan untuk memantau respons terhadap terapi. Teknik sonoelastography — yang mengukur kekakuan jaringan — menambah kemampuan USG dalam mendeteksi perubahan awal dan mengevaluasi efek terapi (Tseng et al., 2024).
Foto Rontgen (X-ray). Umumnya diperlukan untuk menyingkirkan patah tulang atau penyebab nyeri lainnya. Penelitian terbaru mengisyaratkan bahwa ketebalan bantalan lemak tumit (calcaneal fat pad) pada foto Rontgen berbeban dapat berkorelasi dengan kejadian plantar fasciitis, menambah nilai diagnostik modalitas yang selama ini dianggap terbatas untuk kondisi ini (Bonarigo et al., 2025).
MRI (Magnetic Resonance Imaging). Diindikasikan pada kasus atipikal atau ketika dicurigai diagnosis banding seperti fraktur stress calcaneus, sindrom terowongan tarsal (tarsal tunnel syndrome), atau kondisi lainnya (Nweke, 2025).
Pilihan Tata Laksana
Kabar baiknya: lebih dari 80% pasien plantar fasciitis akan membaik dengan tata laksana non-bedah (Tseng et al., 2024). Namun, proses pemulihannya memerlukan kesabaran — jaringan ikat menyembuh lambat, dan dibutuhkan setidaknya beberapa bulan. Pendekatan tata laksana saat ini mengikuti kerangka bertahap (stepwise), dimulai dari yang paling konservatif sebelum beralih ke modalitas yang lebih invasif.
Tata Laksana Awal (0–8 Minggu)
Modifikasi aktivitas. Kurangi atau hentikan sementara aktivitas yang memicu nyeri — berlari, berdiri lama, atau berjalan di permukaan keras. Istirahat bukan berarti imobilisasi total; aktivitas ringan tetap dianjurkan untuk menjaga sirkulasi dan fleksibilitas jaringan.
Alas kaki yang tepat. Gunakan sepatu dengan bantalan tumit yang memadai, penyangga lengkung kaki yang baik, dan hindari berjalan tanpa alas kaki di atas permukaan keras. Bantalan tumit tambahan (heel pad) dapat dimasukkan ke dalam sepatu dengan tujuan meninggikan tumit sekitar 1 cm, sehingga mengurangi tarikan pada plantar fascia.
Ortosis kaki. Baik prefabricated (siap pakai) maupun yang dicetak khusus (custom orthotics) terbukti efektif. Sebuah meta-analisis menemukan bahwa ortosis custom memberikan perbaikan fungsional yang lebih baik dibandingkan extracorporeal shock wave therapy (ESWT) dalam beberapa parameter (Tung et al., 2024).
Pereda nyeri. Obat antiinflamasi non-steroid (OAINS/NSAID) seperti ibuprofen atau natrium diklofenak dapat membantu meredakan nyeri jangka pendek. Kompres es (es dibungkus kain, ditempelkan 15–20 menit) juga dapat memberikan efek analgesik lokal.
Terapi Latihan dan Fisioterapi
Latihan peregangan (stretching) adalah pilar utama tata laksana plantar fasciitis dan memiliki bukti ilmiah yang kuat. Fokus peregangan diarahkan pada dua area kunci: plantar fascia itu sendiri dan otot-otot betis (termasuk tendon Achilles). Kontraktur tendon Achilles meningkatkan tarikan pada plantar fascia, sehingga meregangkan area ini secara rutin — terutama sebelum langkah pertama di pagi hari — sangat dianjurkan.
Sebuah uji klinis acak (randomized controlled trial) menunjukkan bahwa program latihan mandiri terpandu yang mencakup penguatan kaki dan pergelangan kaki, peregangan aktif, serta pijat mandiri secara bermakna lebih efektif daripada sekadar pemberian lembar panduan self-care dalam mengurangi nyeri dan meningkatkan fungsi kaki pada pasien plantar fasciitis kronis, dengan manfaat yang bertahan hingga 8 minggu setelah program berakhir (Buttagat et al., 2025).
Dry needling — teknik penusukan jarum tipis ke titik-titik tegang pada jaringan tanpa menyuntikkan zat apapun — ketika dikombinasikan dengan peregangan terbukti lebih efektif dibandingkan peregangan saja dalam mengurangi nyeri, memperbaiki fungsi kaki, dan bahkan mengurangi ketebalan plantar fascia secara sonografis (Salehi et al., 2022). Pasien dapat dirujuk ke fisioterapis untuk program latihan yang terstruktur dan tepat.
Extracorporeal Shock Wave Therapy (ESWT)
ESWT adalah modalitas yang menggunakan gelombang kejut akustik berenergi tinggi untuk menstimulasi proses penyembuhan pada jaringan degeneratif. Terapi ini mulai dipertimbangkan jika gejala tidak membaik setelah 8–12 minggu tata laksana konservatif (Tedeschi, 2026).
Berbagai studi dan meta-analisis mengkonfirmasi bahwa ESWT secara bermakna lebih efektif daripada plasebo dalam mengurangi nyeri dan memperbaiki fungsi kaki (Tung et al., 2024). ESWT umumnya aman dengan efek samping yang minimal, dan tidak memerlukan anestesi.
Injeksi
Injeksi kortikosteroid (corticosteroid injection/CSI). Selama bertahun-tahun, injeksi steroid menjadi pilihan utama untuk kasus yang tidak merespons terapi konservatif. Terapi ini memberikan peredaan nyeri yang cukup baik dalam jangka pendek. Namun, meta-analisis terbaru menunjukkan bahwa efektivitasnya mulai berkurang pada tindak lanjut 3 dan 6 bulan, dengan skor nyeri yang lebih buruk dibandingkan PRP pada waktu tersebut (Seth et al., 2023). Risiko jangka panjang seperti atrofi bantalan lemak tumit dan ruptur plantar fascia juga perlu dipertimbangkan.
Platelet-Rich Plasma (PRP). PRP adalah plasma darah pasien yang telah diproses untuk memperkaya konsentrasi trombosit — sel yang kaya akan faktor pertumbuhan pemicu penyembuhan jaringan. Injeksi PRP menunjukkan hasil yang secara konsisten lebih baik daripada CSI maupun ESWT dalam mengurangi nyeri (skala VAS) pada tindak lanjut 3 dan 6 bulan, serta lebih baik dari CSI dalam skor fungsi kaki (AOFAS) (Herber et al., 2024; Seth et al., 2023). Meski lebih mahal dan prosedurnya lebih kompleks, PRP semakin menggantikan peran CSI sebagai pilihan injeksi pada plantar fasciitis.
Dextrose prolotherapy — injeksi larutan dekstrosa hipertonik untuk menstimulasi regenerasi jaringan — juga menunjukkan hasil yang menjanjikan, meski dengan bukti yang masih lebih terbatas dibandingkan PRP (Tseng et al., 2024).
Toksin botulinum (botulinum toxin/BoNT). Penggunaan suntikan toksin botulinum untuk plantar fasciitis kronis atau rekuren mulai mendapatkan perhatian sebagai agen analgesik. Bukti awal menunjukkan manfaat yang sebanding atau bahkan melebihi kortikosteroid, baik saat disuntikkan langsung ke dalam fasia maupun ke otot-otot sekitarnya (Poenaru et al., 2025). Modalitas ini masih membutuhkan penelitian lebih lanjut berskala besar untuk menetapkan protokol optimalnya.
Tata Laksana Bedah
Operasi adalah pilihan terakhir dan hanya dipertimbangkan setelah 6–12 bulan tata laksana non-bedah yang komprehensif gagal memberikan perbaikan yang memuaskan. Prosedur yang paling umum adalah plantar fasciotomy — pelepasan sebagian plantar fascia dari perlekatan pada tulang tumit. Endoscopic plantar fasciotomy (metode teropong) semakin disukai karena memberikan hasil yang baik dengan risiko komplikasi yang lebih kecil dibandingkan teknik terbuka (Tseng et al., 2024; Nweke, 2025).
Kapan Harus Segera ke Dokter?
Konsultasikan dengan dokter jika:
- Nyeri tumit tidak membaik setelah 2–3 minggu perawatan mandiri,
- Nyeri semakin memburuk atau meluas,
- Terjadi pembengkakan, kemerahan, atau kehangatan yang jelas pada tumit,
- Nyeri disertai mati rasa atau kesemutan pada kaki,
- Terdapat riwayat trauma langsung pada tumit.
Diagnosis yang tepat penting karena beberapa kondisi lain — seperti entesopati Achilles, neuropati, sindrom terowongan tarsal, atau fraktur stress — dapat menimbulkan gejala yang menyerupai plantar fasciitis namun memerlukan pendekatan yang berbeda.
Catatan Akhir
Plantar fasciitis adalah kondisi yang sangat umum, namun tidak boleh diremehkan. Pemahaman terkini menegaskan bahwa kondisi ini lebih merupakan proses degeneratif yang memerlukan kesabaran dan pendekatan bertahap dalam pemulihannya, bukan sekadar “peradangan” yang cukup ditangani dengan obat antiinflamasi semata. Dengan tata laksana yang tepat — mulai dari modifikasi aktivitas, latihan peregangan yang konsisten, hingga modalitas yang lebih khusus jika diperlukan — sebagian besar pasien dapat pulih sepenuhnya dan kembali ke aktivitas normalnya.
Daftar Pustaka
Bonarigo, E., Easow, A., Cohen, S., Faruqi, W., & Carbone, A. (2025). Retrospective review evaluating the relationship between radiographic calcaneal fat pad thickness and plantar fasciitis. Journal of the American Podiatric Medical Association, 115(4). https://doi.org/10.7547/23-126
Buttagat, V., Boonyaratana, Y., Kluayhomthong, S., Noiprasert, S., Keawduangdee, P., & Areeudomwong, P. (2025). A randomized controlled trial of a supervised self-administered program for chronic plantar fasciitis. Chiropractic & Manual Therapies, 34(1), 2. https://doi.org/10.1186/s12998-025-00624-w
Herber, A., Covarrubias, O., Daher, M., Tung, W. S., & Gianakos, A. L. (2024). Platelet rich plasma therapy versus other modalities for treatment of plantar fasciitis: A systematic review and meta-analysis. Foot and Ankle Surgery, 30(4), 285–293. https://doi.org/10.1016/j.fas.2024.02.004
Nweke, T. C. (2025). Comprehensive review and evidence-based treatment framework for optimizing plantar fasciitis diagnosis and management. Cureus, 17(7), e88745. https://doi.org/10.7759/cureus.88745
Poenaru, D., Potcovaru, C.-G., Dumitrescu, A., Ion, L. A., Nartea, R., & Cinteza, D. (2025). Botulinum toxin in the therapy of chronic or relapsing plantar fasciitis—A descriptive review. Biomedicines, 13(11), 2647. https://doi.org/10.3390/biomedicines13112647
Salehi, S., Shadmehr, A., Olyaei, G., Bashardoust, S., & Mir, S. M. (2022). Effects of dry needling and stretching exercise versus stretching exercise only on pain intensity, function, and sonographic characteristics of plantar fascia in subjects with plantar fasciitis: A parallel single-blinded randomized controlled trial. Physiotherapy Theory and Practice, 39(3), 490–503. https://doi.org/10.1080/09593985.2021.2023930
Seth, I., Bulloch, G., Seth, N., Lower, K., Rodwell, A., Rastogi, A., Gibson, D., & Bedi, H. (2023). The role of corticosteroid injections in treating plantar fasciitis: A systematic review and meta-analysis. Foot (Edinburgh, Scotland), 54, 101970. https://doi.org/10.1016/j.foot.2023.101970
Sharma, A., Sidiq, M., Sharma, J., Kashoo, F., Gujral, T., Aldhahi, M. I., & Alshehri, M. M. (2025). Predictors of heel pain among healthy street vendors in Delhi: A cross-sectional study. Scientific Reports, 15(1), 39562. https://doi.org/10.1038/s41598-025-25236-5
Tedeschi, R. (2026). Plantar fasciopathy: A comprehensive, evidence-based guide for diagnosis and treatment. The Journal of Sports Medicine and Physical Fitness, 66(1), 92–96. https://doi.org/10.23736/S0022-4707.25.16993-4
Tseng, W.-C., Chen, Y.-C., Lee, T.-M., & Chen, W.-S. (2024). Plantar fasciitis: An updated review. Journal of Medical Ultrasound, 31(4), 268–274. https://doi.org/10.4103/jmu.jmu_2_23
Tung, W. S., Daher, M., Covarrubias, O., Herber, A., & Gianakos, A. L. (2024). Extracorporeal shock wave therapy shows comparative results with other modalities for the management of plantar fasciitis: A systematic review and meta-analysis. Foot and Ankle Surgery, 31(4), 283–290. https://doi.org/10.1016/j.fas.2024.11.005
Artikel ini merupakan pembaruan menyeluruh dari versi 2015, dengan penambahan pembahasan pergeseran konsep dari “fasciitis” ke “fasciopathy,” pembaruan kriteria diagnosis (termasuk peran USG dan sonoelastografi), serta tata laksana terkini berbasis bukti (PRP, ESWT, dry needling, toksin botulinum). Referensi seluruhnya bersumber dari artikel yang diindeks PubMed, diterbitkan antara 2022–2026.

Tinggalkan komentar