Diperbarui dari artikel asli yang terbit 6 Juni 2019
Enam tahun lalu, artikel ini pertama kali ditulis ketika Indonesia masih diresahkan oleh kasus impor monkeypox di Singapura. Sejak saat itu, lanskap penyakit ini telah berubah drastis. Dunia menyaksikan dua kali deklarasi darurat kesehatan publik internasional (public health emergency of international concern/PHEIC) dalam rentang tiga tahun, namanya resmi berganti, sistem klasifikasi virusnya direvisi, dan Indonesia tidak lagi bebas dari kasusnya. Artikel ini hadir sebagai pembaruan menyeluruh dari tinjauan awal tersebut.
Apa Itu Mpox?
Mpox — nama resmi sejak November 2022, menggantikan monkeypox — adalah penyakit zoonosis yang disebabkan oleh Monkeypox virus (MPXV), anggota genus Orthopoxvirus dalam famili Poxviridae (Mitja et al., 2023). Dalam genus yang sama terdapat virus variola (penyebab cacar/smallpox), virus vaccinia (komponen vaksin cacar), dan virus cacar sapi (cowpox). Karena kekerabatan ini, vaksinasi terhadap cacar memberikan perlindungan silang yang bermakna terhadap mpox.
Pergantian nama dari monkeypox menjadi mpox bukan sekadar kosmetik. WHO memulai penggunaan istilah “mpox” sebagai sinonim untuk monkeypox setelah serangkaian konsultasi dengan para ahli global, didorong oleh kekhawatiran atas bahasa yang bersifat rasis dan menstigma yang muncul selama wabah 2022. Lebih dari 200 usulan nama yang diterima melalui platform ICD ditinjau berdasarkan kriteria seperti ketepatan ilmiah, kemudahan pengucapan, ketiadaan referensi geografis atau zoologi, serta potensi kebingungan. Rekomendasi akhir adalah penggunaan “mpox” sebagai sinonim yang kemudian akan menjadi istilah pilihan dalam ICD.
Sejarah Singkat: Dari Monyet ke Manusia
Mpox pertama kali ditemukan pada tahun 1958 dalam fasilitas penelitian primata di Denmark, ketika penyakit menyerupai cacar ditemukan pada monyet. Kasus manusia pertama dilaporkan pada tahun 1970. Nama “monkeypox” muncul dari peristiwa penemuan itu, bukan karena monyet adalah reservoir utamanya.
Reservoir alami Orthopoxvirus monkeypox diduga adalah mamalia kecil di kawasan tropis Afrika, meski belum pernah diidentifikasi secara definitif selama puluhan tahun. Inang alami yang paling mungkin adalah hewan pengerat kecil seperti tupai dan tikus Afrika, berdasarkan temuan sporadis virus pada spesies-spesies tersebut.
Di luar Afrika, dunia mulai lebih serius memperhatikan mpox pada tahun 2003 ketika Amerika Serikat mengalami wabah di antara pemilik hewan peliharaan anjing padang rumput (prairie dogs) yang tertular dari hamster Gambia yang diimpor dari Afrika Barat. Ini menjadi wabah pertama mpox di luar benua Afrika.
Klasifikasi Klade: Sistem Penamaan Baru yang Krusial
Memahami klade MPXV sangat penting untuk memahami dinamika wabah terkini. Dua klade virus telah diidentifikasi sejak awal: klade Congo Basin (atau Afrika Tengah) dan klade Afrika Barat. Namun untuk menghilangkan stigmatisasi geografis, para ahli yang dikumpulkan WHO pada Agustus 2022 menyepakati nama baru: klade Congo Basin dinamai Klade I, dan klade Afrika Barat menjadi Klade II. Klade II terbagi atas dua subklade, IIa dan IIb.
Sistem penamaan baru ini kemudian bertambah penting karena pada Januari 2024, hasil sekuensing dari sekelompok pekerja seks di Kamituga, Republik Demokratik Kongo, mengidentifikasi sebuah subklade baru: Klade Ib. Klade ini dicirikan oleh transmisi antarmanusia yang lebih berkelanjutan, terutama melalui kontak seksual termasuk seks heteroseksual, dengan lesi genital sebagai temuan yang sering.
Secara ringkas, empat klade yang kini dikenal adalah:
- Klade Ia: subklade dari Klade I; endemis di Afrika Tengah, case fatality rate (CFR) lebih tinggi, transmisi melalui berbagai jalur kontak
- Klade Ib: subklade baru dari Klade I; muncul 2023–2024, transmisi seksual menonjol, tersebar ke luar Afrika Tengah
- Klade IIa: subklade dari Klade II; beredar terbatas di Afrika Barat
- Klade IIb: subklade dari Klade II; bertanggung jawab atas wabah global 2022–2023, terutama melalui jaringan seksual
Evolusi Virus: Peran APOBEC3
Salah satu perkembangan ilmiah penting dalam pemahaman kita tentang MPXV adalah peran enzim APOBEC3 dalam evolusi virus. APOBEC3 adalah enzim penyunting mRNA sitolik yang mengubah guanin (G) menjadi adenin (A) dan sitosin (C) menjadi timin (T). Analisis genomik wabah 2022–2023 yang didominasi Klade IIb menunjukkan lebih banyak perubahan nukleotida tunggal daripada yang diperkirakan untuk orthopoxvirus. Pertanyaan kritis adalah apakah mutasi ini sekadar efek sampingan atau sedang diseleksi karena memberikan keunggulan adaptasi pada virus — sebuah perdebatan yang masih berlangsung di komunitas ilmiah.
Implikasi praktisnya: evolusi yang dipercepat ini dapat mempengaruhi kinerja uji diagnostik berbasis PCR yang dirancang untuk mendeteksi urutan genomik spesifik.
Dua Kali Darurat Kesehatan Global: Kronologi Wabah
Wabah 2022–2023: Clade IIb dan PHEIC Pertama
Pada Mei 2022, lebih dari 40 negara melaporkan wabah mpox. Pada Juli 2022, wabah multinegara dideklarasikan sebagai PHEIC karena penyebarannya yang cepat melalui kontak seksual di wilayah yang sebelumnya tidak pernah terdampak. Deklarasi ini dicabut pada Mei 2023 setelah penurunan kasus yang signifikan di seluruh dunia, dengan total sekitar 87.000 kasus dan 140 kematian. WHO mengaitkan keberhasilan penanggulangan ini dengan kombinasi vaksinasi dan kampanye informasi kesehatan masyarakat.
Wabah ini didominasi laki-laki (96,2%) yang berhubungan seks dengan sesama laki-laki (MSM, 84–100%). Presentasi klinisnya berbeda dari kasus endemis: gejala prodromal bisa tidak ada, jumlah lesi umumnya sedikit, dengan lesi kulit yang terutama terlokalisasi di area ano-genital dan lesi yang sering berada di berbagai tahap perkembangan secara bersamaan.
Wabah 2024–2025: Klade Ib dan PHEIC Kedua
Pada 14 Agustus 2024, WHO kembali menyatakan peningkatan kasus mpox di Republik Demokratik Kongo dan semakin banyak negara di Afrika sebagai PHEIC untuk kedua kalinya. WHO juga telah menyusun “Kerangka Strategis untuk Peningkatan Pencegahan dan Pengendalian Mpox 2024–2027”.
Dari 1 Januari 2022 hingga 31 Desember 2024, sekitar 125.000 kasus mpox terkonfirmasi laboratorium dilaporkan kepada WHO dari 128 negara anggota. Wabah global Klade IIb yang berasal dari 2022 di Afrika Barat masih berlangsung dan telah dikaitkan dengan lebih dari 100.000 kasus di 122 negara. Sementara itu, Klade Ib, yang pertama kali diidentifikasi pada 2024 di Republik Demokratik Kongo, paling sering ditemukan di Afrika Tengah.
PHEIC kedua ini akhirnya dicabut pada 5 September 2025. Namun WHO terus memperingatkan bahwa baik Klade I maupun Klade II beserta subkladenya masih terus beredar secara global, menyebabkan wabah signifikan di negara-negara Afrika, dan menekankan pentingnya kesiapsiagaan serta respons darurat yang berkelanjutan.
Situasi Indonesia
Indonesia pertama kali melaporkan kasus mpox pada tanggal 20 Agustus 2022. Setelah itu, pada 13 Oktober 2023, Indonesia kembali melaporkan kasus tanpa riwayat perjalanan dari negara terjangkit, yang menandai dimulainya transmisi lokal di berbagai provinsi. Hingga 12 September 2024, terdapat 88 kasus konfirmasi.
Tren mingguan kasus konfirmasi mpox di Indonesia dari 2022 hingga 2024 menunjukkan puncak kasus pada Oktober 2023. Dari 88 kasus yang tercatat, 87 telah dinyatakan sembuh. Kasus tersebar di DKI Jakarta (59 kasus), Jawa Barat (13), Banten (9), Jawa Timur (3), Daerah Istimewa Yogyakarta (3), dan Kepulauan Riau (1).
Dari 72 kasus konfirmasi dalam dokumen technical report Kemenkes 2023, sebagian besar (96,8%) berjenis kelamin laki-laki, dengan kasus terbanyak pada kelompok usia 30–39 tahun. Mayoritas kasus ditemukan pada pasien dengan orientasi homoseksual (LSL/lelaki yang berhubungan seks dengan lelaki) sebesar 62,5%, dan sekitar 73,6% kasus memiliki status HIV positif.
Penting diketahui bahwa sekuens MPXV di Indonesia yang tercatat pada GISAID pada 2023 berjenis Klade IIb. Klade IIb memiliki kecenderungan gejala ringan dan tingkat kematian rendah. Hingga saat laporan ini ditulis, klade Ib belum terdeteksi di Indonesia.
Kemenkes RI telah mengambil sejumlah langkah respons, antara lain: surveilans di seluruh fasilitas kesehatan, penyelidikan epidemiologi bersama komunitas dan mitra HIV/AIDS, penetapan 12 laboratorium rujukan nasional untuk pemeriksaan mpox, serta pelaksanaan pemeriksaan whole genome sequencing (WGS).
Cara Penularan
Pemahaman tentang transmisi mpox telah berkembang signifikan:
Penularan dari hewan ke manusia (zoonosis): Dapat terjadi melalui gigitan atau cakaran hewan yang terinfeksi, kontak langsung dengan cairan tubuh atau bahan lesi, pengolahan daging binatang buruan, atau kontak tidak langsung melalui alas tidur yang terkontaminasi.
Penularan antarmanusia: Mpox dapat ditularkan dari satu orang ke orang lain melalui kontak dengan bahan lesi infeksius atau cairan pada kulit, di mulut, atau pada alat kelamin; ini mencakup sentuhan, kontak dekat, dan selama hubungan seksual. Selama wabah global 2022–2023 yang disebabkan Klade II, transmisi antarmanusia hampir secara eksklusif terjadi melalui kontak seksual.
Transmisi melalui napas: Penularan melalui droplet pernapasan memang mungkin terjadi, namun membutuhkan kontak tatap muka yang berkepanjangan dan bukan merupakan jalur utama pada wabah terkini.
Transmisi vertikal: Telah dilaporkan transmisi dari ibu ke janin/bayi melalui jalur plasenta atau perinatal, meskipun jarang.
Perlu ditekankan bahwa meski transmisi seksual menonjol pada wabah 2022–2023 (terutama di jaringan MSM), mpox bukan penyakit menular seksual secara eksklusif. Kontak fisik dekat dalam bentuk apapun — termasuk perawatan pasien tanpa APD, berbagi handuk, atau kontak intim non-seksual — dapat menjadi jalur penularan.
Gambaran Klinis
Masa inkubasi mpox berkisar 5–21 hari, dengan rata-rata 6–13 hari. Perjalanan penyakit klasik terdiri dari dua fase:
Fase prodromal (1–5 hari): demam, nyeri kepala hebat, nyeri otot dan punggung, pembengkakan kelenjar getah bening (limfadenopati — pembeda utama dari cacar dan cacar air), dan kelelahan. Limfadenopati merupakan tanda khas yang membedakan mpox dari penyakit eksa kulit sejenis.
Fase erupsi kulit: Dimulai 1–3 hari setelah demam, ruam berkembang secara berurutan melalui tahapan: makula → papula → vesikel → pustula → keropeng → deskuamasi. Berbeda dengan cacar, lesi mpox cenderung sinkron (semua lesi berada pada tahap yang sama).
Perbedaan presentasi antarwabah: Pada wabah 2022–2023 (Klade IIb), lesi lebih sering terlokalisasi di area ano-genital dan perioral, jumlahnya lebih sedikit, dan gejala prodromal bisa minimal atau bahkan absen sebelum munculnya lesi. Ini berbeda dari gambaran klasik endemis Afrika dengan lesi yang lebih tersebar luas.
Kelompok rentan dengan risiko komplikasi berat: individu immunokompromais (termasuk orang dengan HIV yang tidak terkontrol), anak-anak di bawah 8 tahun, ibu hamil, dan individu dengan riwayat dermatitis atopik atau kondisi kulit lainnya. Komplikasi dapat meliputi ensefalitis, pneumonitis, sepsis bakteri sekunder, miokarditis, dan kebutaan akibat lesi kornea.
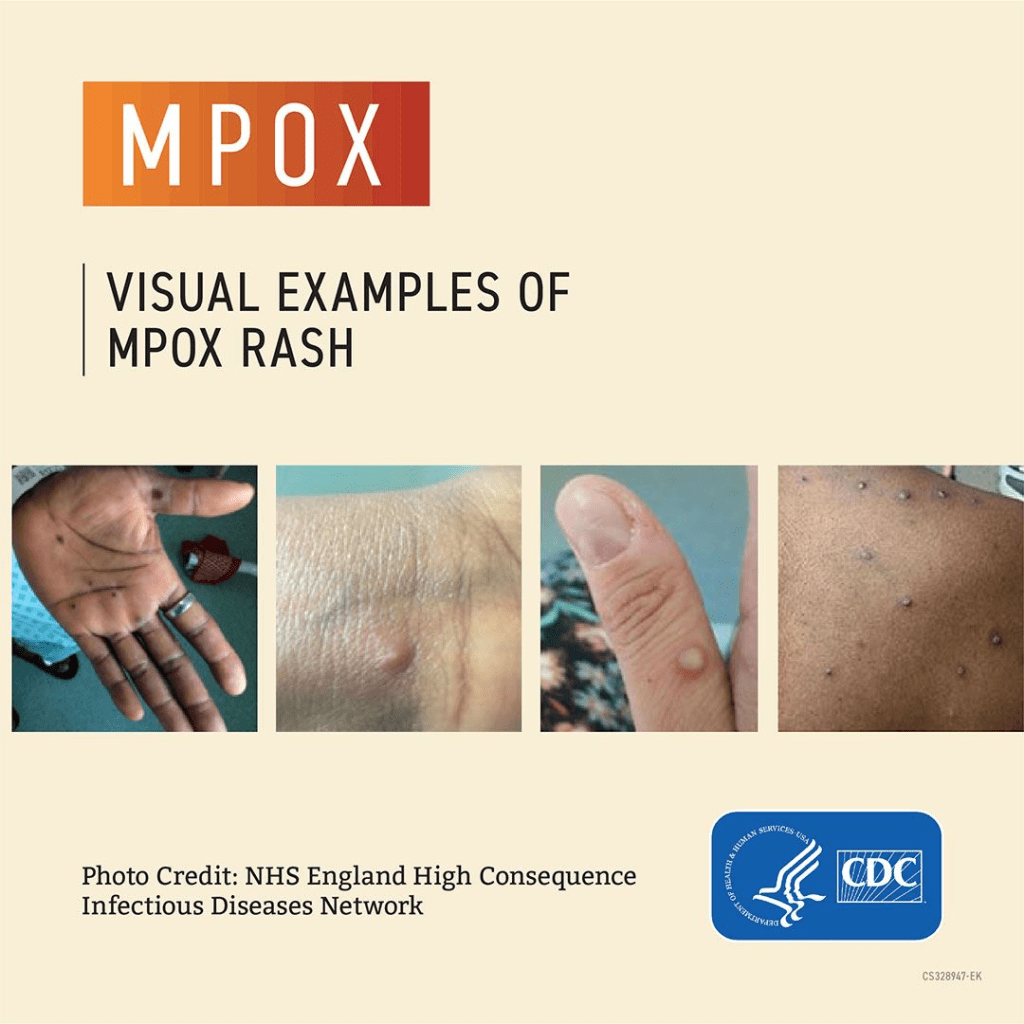
Diagnosis
Diagnosis didasarkan pada presentasi klinis dan dikonfirmasi melalui pemeriksaan PCR (polymerase chain reaction) dari swab lesi kulit atau mukosa. Pemeriksaan HIV juga direkomendasikan untuk orang dewasa yang terdiagnosis mpox. Di Indonesia, 12 laboratorium rujukan nasional telah ditetapkan untuk pemeriksaan mpox.
Strategi diagnostik yang ditingkatkan mencakup uji molekular cepat yang disetujui WHO, yang memungkinkan konfirmasi di lapangan tanpa harus mengirim sampel ke laboratorium referensi tingkat lanjut. Pemeriksaan WGS dilakukan untuk klasifikasi klade, penting untuk surveilans dan respons wabah.
Tata Laksana
Sebagian besar kasus mpox — terutama yang disebabkan Klade IIb pada orang imunokompeten — bersifat self-limited dan sembuh dalam 2–4 minggu dengan perawatan suportif. Namun, terdapat sejumlah pilihan antiviral untuk kasus berat atau kelompok rentan:
Teknovirimat (tecovirimat): Inhibitor protein pembungkus virus yang mencegah penyebaran virion. Teknovirimat telah digunakan dalam penanganan mpox, dengan laporan perbaikan subjektif dalam median tiga hari setelah dimulainya terapi. Efek samping dilaporkan pada 3,5% pasien, termasuk nyeri kepala dan mual. Obat ini disetujui oleh EMA (European Medicines Agency) dan tersedia melalui mekanisme compassionate use di berbagai negara.
Brincidofovir dan cidofovir: Analog nukleotida yang bekerja menghambat replikasi DNA virus. Cidofovir dapat diberikan intravena pada dosis 5 mg/kg sekali seminggu selama dua minggu dengan pemberian bersama probenesid, dengan nefrotoksisitas sebagai efek samping utama. Brincidofovir adalah analog cidofovir yang terkonjugasi lipid dan disetujui FDA untuk pengobatan smallpox, diberikan secara oral.
Penting dicatat: resistensi terhadap teknovirimat dilaporkan mulai muncul pada pasien immunokompromais, menjadi perhatian serius dalam manajemen kasus berat.
Penanganan lini pertama di Indonesia berfokus pada terapi simtomatis dan isolasi. Pasien dengan gejala ringan dapat melakukan isolasi mandiri di rumah dengan pengawasan puskesmas setempat, sementara kasus berat memerlukan rawat inap.
Pencegahan dan Vaksinasi
Vaksin:
Dua vaksin yang tersedia — JYNNEOS (juga dikenal sebagai Imvamune atau Imvanex) dan ACAM2000 — menunjukkan efikasi parsial terhadap mpox. Vaksin-vaksin ini dikembangkan untuk cacar tetapi memberikan perlindungan silang yang bermakna.
Individu yang telah mendapat vaksinasi cacar sebelumnya diperkirakan memiliki efektivitas sekitar 85% dalam mencegah infeksi MPXV. JYNNEOS adalah vaksin generasi ketiga yang lebih aman (menggunakan MVA/modified vaccinia Ankara yang tidak dapat bereplikasi), diberikan dua dosis dengan jarak 28 hari. ACAM2000 adalah vaksin generasi kedua yang masih menggunakan virus vaccinia aktif.
Kandidat vaksin mRNA untuk mpox saat ini sedang menjalani uji klinis, menjadi bagian dari perkembangan terkini dalam strategi vaksinasi.
Di Indonesia, vaksinasi mpox tidak direkomendasikan untuk masyarakat umum, melainkan diprioritaskan untuk kelompok risiko tinggi (kontak erat dengan kasus konfirmasi, kelompok LSL berisiko tinggi). Per September 2024, tersedia vaksin mpox sebanyak 895 vial BN MVA, yang dianggap masih cukup untuk kesiapsiagaan. Manajemen rantai dingin (cold chain) menjadi tantangan tersendiri karena vaksin harus disimpan pada suhu antara minus 25 hingga minus 15°C.
Langkah pencegahan umum:
- Cuci tangan secara teratur dengan sabun dan air atau hand sanitizer berbasis alkohol
- Hindari kontak kulit-ke-kulit dengan individu yang memiliki lesi aktif
- Gunakan APD (masker, sarung tangan) saat merawat pasien
- Jangan berbagi handuk, pakaian, atau peralatan makan dengan kasus probable/konfirmasi
- Hindari kontak dengan hewan liar atau hewan peliharaan eksotis yang berasal dari wilayah endemis
- Pada kelompok dengan risiko transmisi seksual tinggi: pertimbangkan pembatasan jumlah pasangan seksual, penggunaan kondom (memberikan perlindungan parsial), dan segera berkonsultasi jika muncul lesi genital atau perianal
Tindakan saat muncul gejala: Siapapun yang memiliki lesi kulit mencurigakan, terutama jika disertai demam dan limfadenopati, atau memiliki riwayat kontak dengan kasus mpox, dianjurkan segera menghubungi fasilitas layanan kesehatan. Jangan memencet atau menggaruk lesi kulit karena dapat memperluas penyebaran virus dan meningkatkan risiko infeksi sekunder.
Catatan untuk Tenaga Kesehatan di Indonesia
Mengingat sebagian besar kasus mpox di Indonesia berasal dari kelompok LSL dan memiliki komorbiditas HIV, surveilans mpox sebaiknya diintegrasikan dengan program HIV/AIDS dan IMS (infeksi menular seksual) yang ada. Setiap pasien mpox dewasa perlu ditawarkan pemeriksaan HIV.
Penyakit ini wajib dilaporkan sesuai Permenkes No. 59 Tahun 2016 tentang Pemberdayaan Masyarakat dalam Bidang Surveilans Kesehatan. Tenaga kesehatan yang mencurigai adanya kasus mpox harus segera melaporkan kepada dinas kesehatan setempat, melakukan isolasi pasien, serta mengambil spesimen swab lesi untuk dikirim ke laboratorium rujukan terdekat.
Penutup: Pelajaran dari Dua PHEIC
Dua kali deklarasi PHEIC dalam tiga tahun mengajarkan beberapa pelajaran penting. Pertama, penyakit yang selama puluhan tahun dianggap “hanya masalah Afrika” ternyata dapat menjadi ancaman global ketika kondisi epidemiologis berubah. Kedua, dinamika transmisi virus dapat bergeser secara fundamental — dari zoonosis terbatas menjadi penyakit dengan transmisi seksual antarmanusia yang efisien. Ketiga, respons yang cepat, berbasis data, dan tidak diskriminatif adalah kunci dalam pengendalian wabah yang juga melibatkan dimensi stigma sosial.
Indonesia telah menunjukkan kapasitas respons yang baik dengan angka kesembuhan mendekati 100% dari kasus yang terkonfirmasi. Namun kewaspadaan harus tetap dipertahankan, mengingat Klade Ib masih terus beredar di Afrika dan secara sporadis terdeteksi di negara-negara non-Afrika, termasuk di kawasan Asia Tenggara.
Artikel ini merupakan pembaruan dari tulisan yang pertama kali diterbitkan pada 6 Juni 2019. Informasi dalam artikel ini bersifat edukatif dan tidak menggantikan konsultasi medis profesional. Bila Anda atau orang di sekitar Anda mengalami gejala yang sesuai dengan deskripsi di atas, segera hubungi fasilitas pelayanan kesehatan terdekat atau hubungi hotline Kemenkes RI: 1500-567.
Daftar Referensi
Du, M., Liu, M., & Liu, J. (2025). Mpox caused by Clade Ib: Epidemiological characteristics, prevention, and control. Chinese Medical Journal, 138(5), 505–508. https://doi.org/10.1097/CM9.0000000000003464
Mitja, O., Ogoina, D., Titanji, B. K., Galvan, C., Muyembe, J. J., Marks, M., & Orkin, C. M. (2023). New nomenclature for mpox (monkeypox) and monkeypox virus clades. The Lancet Infectious Diseases, 23(3), 273–275. https://doi.org/10.1016/S1473-3099(23)00055-5
Paran, N., & Sutter, G. (2024, November). 2024 mpox outbreak: A rapidly evolving public health emergency of international concern: Introduction of an updated mpox Identify-Isolate-Inform (3I) tool. IDCases, 38, e02074. https://doi.org/10.1016/j.idcr.2024.e02074
Petrova, S., Abadzhiev, S., Boneva, I., & Paudyal, B. (2025). The evolving mpox threat (2022–2024): Clade dynamics, immune evasion, and escalating global health challenges. Frontiers in Cellular and Infection Microbiology, 15, 1677762. https://doi.org/10.3389/fcimb.2025.1677762
Raccagni, A. R., Galli, L., Nozza, S., & Lolatto, R. (2023). Update on mpox: A brief narrative review. Journal of Infection and Public Health, 16(9), 1295–1303. https://doi.org/10.1016/j.jiph.2023.06.008
Sah, R., Sah, S., & Rodriguez-Morales, A. J. (2025). Mpox 2022 to 2025 update: A comprehensive review on its complications, transmission, diagnosis, and treatment. Pathogens, 14(6), 613. https://pmc.ncbi.nlm.nih.gov/articles/PMC12197743/
World Health Organization. (2022, November 28). WHO recommends new name for monkeypox disease. https://www.who.int/news/item/28-11-2022-who-recommends-new-name-for-monkeypox-disease
World Health Organization. (2025, July 10). Fourth meeting of the IHR Emergency Committee regarding the upsurge of mpox 2024. https://www.who.int/news/item/10-07-2025-fourth-meeting-of-the-international-health-regulations-(2005)-emergency-committee-regarding-the-upsurge-of-mpox-2024
World Health Organization. (2025, December 5). Broader transmission of mpox due to clade Ib MPXV – Global situation (Disease Outbreak News DON587). https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON587
Zamani, S., Noroozi, E., Hasanzadeh, A., Zamani, E., Trinidad, J. C., & Firooz, A. (2025). Mpox infection: A state-of-the-art overview of epidemiological, molecular, and clinical aspects following the 2024 public health emergency. Journal of Infection and Public Health, 18(10), 102940. https://doi.org/10.1016/j.jiph.2025.102940
Kementerian Kesehatan RI. (2024, Agustus 17). Siaga hadapi mpox. Sehat Negeriku – Kemenkes RI. https://sehatnegeriku.kemkes.go.id/baca/rilis-media/20240818/1346255/siaga-hadapi-mpox
Kementerian Kesehatan RI. (2024, September). Laporan penilaian risiko cepat mpox di Indonesia tahun 2024. Direktorat Jenderal Pencegahan dan Pengendalian Penyakit. https://infeksiemerging.kemkes.go.id/document/download/1w1m

Tinggalkan Balasan ke Masker N95 dan Respirator: Apa yang Kita Ketahui Sekarang? – Bhyllabus l'énigme Batalkan balasan