Pernahkah Anda membayangkan sebuah garis tipis yang memisahkan antara hidup dan mati? Dahulu, garis itu sangat jelas: jika jantung berhenti berdetak dan napas terhenti, seseorang dinyatakan wafat. Namun, kemajuan teknologi medis seperti ventilator (mesin bantuan pernapasan yang memompa udara ke dalam paru-paru) dan alat pacu jantung telah mengaburkan garis tersebut, memaksa dunia hukum dan kedokteran untuk merumuskan ulang apa artinya benar-benar “pergi.”
Secara historis, kematian dipahami sebagai peristiwa tunggal yang mudah dikenali. Namun, dalam dunia kedokteran modern, kematian lebih dipahami sebagai sebuah proses di mana fungsi biologis berhenti secara bertahap. Di mata hukum, khususnya di Indonesia melalui Undang-Undang Nomor 17 Tahun 2023 tentang Kesehatan serta standar global dari World Medical Association (WMA) dan World Brain Death Project (WBDP), terdapat dua kriteria utama untuk menyatakan seseorang telah meninggal dunia, yaitu kematian kardiopulmoner (berkaitan dengan jantung dan paru-paru) dan mati batang otak. Berikut adalah ulasan mendalam mengenai dua jenis kematian yang secara legal dianggap setara, namun memiliki mekanisme klinis yang berbeda.
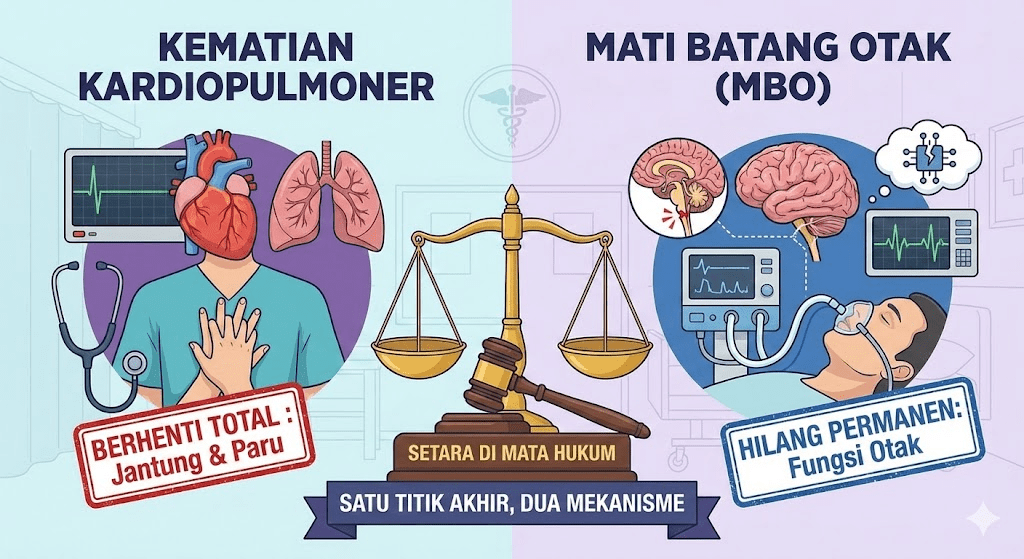
Kematian Kardiopulmoner: Berhentinya Sang Pompa Kehidupan
Kematian kardiopulmoner adalah definisi klasik kematian yang dipahami umat manusia selama berabad-abad. Kondisi ini terjadi ketika fungsi jantung (sirkulasi) dan paru-paru (respirasi) berhenti secara permanen dan tidak dapat dipulihkan, suatu keadaan yang dalam istilah kedokteran disebut irreversible (tidak dapat dikembalikan ke keadaan semula).
Mekanisme Klinis
Ketika jantung berhenti berdenyut, aliran darah ke seluruh tubuh terhenti. Tanpa darah yang membawa oksigen, sel-sel tubuh mulai mengalami kerusakan dalam hitungan menit. Otak adalah organ yang paling sensitif terhadap kekurangan oksigen; hanya dalam waktu empat hingga enam menit tanpa aliran darah beroksigen, kerusakan otak yang permanen mulai terjadi. Keadaan berhentinya jantung ini secara umum dikenal sebagai cardiac arrest (henti jantung), yang jika tidak segera ditangani akan berujung pada kematian biologis.
Deklarasi Sydney dari WMA, yang pertama kali diadopsi pada tahun 1968 dan terakhir direvisi pada tahun 2016, menegaskan bahwa penentuan kematian dapat dilakukan berdasarkan berhentinya fungsi sirkulasi dan respirasi secara permanen (WMA, 2016). Prinsip ini telah diadopsi secara luas di berbagai negara, termasuk Indonesia.
Kriteria Diagnosis
Dokter menyatakan kematian kardiopulmoner berdasarkan pemeriksaan klinis yang menunjukkan tiga tanda utama. Pertama, tidak ada denyut nadi yang teraba pada pembuluh darah besar, khususnya arteri karotis di leher. Kedua, tidak ada upaya napas spontan dari pasien. Ketiga, henti jantung yang dikonfirmasi melalui auskultasi (teknik pemeriksaan fisik dengan mendengarkan suara jantung menggunakan stetoskop) atau melalui pemeriksaan elektrokardiogram (EKG) yang menunjukkan gambaran asystole, yaitu garis datar yang menandakan tidak adanya aktivitas listrik jantung sama sekali.
Di Indonesia, Peraturan Menteri Kesehatan (Permenkes) Nomor 37 Tahun 2014 Pasal 8 menyebutkan bahwa kriteria diagnosis kematian klinis atau konvensional didasarkan pada telah berhentinya fungsi sistem jantung-sirkulasi dan sistem pernapasan yang terbukti secara permanen. Kematian klinis merupakan kriteria yang paling umum digunakan dalam praktik sehari-hari di fasilitas kesehatan maupun di luar fasilitas kesehatan. Waktu kematian dicatat saat dokter memastikan bahwa fungsi sirkulasi dan respirasi tidak mungkin kembali lagi.
Fenomena Autoresusitasi
Satu hal yang menarik dari perspektif ilmiah adalah fenomena yang disebut autoresusitasi, yaitu kembalinya sirkulasi secara spontan setelah periode henti jantung tanpa dilakukan resusitasi aktif. Sebuah tinjauan sistematis terbaru oleh Zorko dkk. (2023) menemukan bahwa pada kondisi penghentian alat bantuan hidup yang terkontrol, autoresusitasi terjadi pada sekitar 1,8% kasus, dan seluruh kejadian autoresusitasi ini terjadi dalam waktu lima menit setelah henti sirkulasi. Seluruh pasien yang mengalami autoresusitasi pada akhirnya tetap meninggal. Temuan ini memperkuat rekomendasi internasional bahwa periode observasi selama lima menit setelah henti sirkulasi sudah memadai untuk memastikan kematian pada kondisi terkontrol di rumah sakit.
Mati Batang Otak: Ketika Pusat Kendali Padam
Konsep mati batang otak sering memicu perdebatan dan kebingungan di masyarakat. Mati batang otak (brain death/death by neurologic criteria, disingkat BD/DNC) adalah kondisi di mana seluruh fungsi otak, termasuk batang otak, telah berhenti secara total dan permanen meskipun jantung mungkin masih berdetak dengan bantuan mesin ventilator.
Mengapa Batang Otak Begitu Penting?
Batang otak merupakan struktur di bagian bawah otak yang menghubungkan otak besar (serebrum) dengan sumsum tulang belakang. Struktur ini berfungsi sebagai pusat kendali otomatis tubuh yang mengatur proses-proses vital yang tidak kita sadari, termasuk detak jantung, tekanan darah, siklus tidur-bangun, dan yang paling krusial, yaitu dorongan untuk bernapas. Jika batang otak mengalami kerusakan total dan permanen, tubuh kehilangan kemampuan untuk mempertahankan kehidupan secara mandiri. Tanpa bantuan mesin ventilator, jantung akan segera berhenti berdetak karena paru-paru tidak lagi mampu bergerak untuk menyuplai oksigen.
Konsep kematian otak pertama kali diperkenalkan oleh Mollaret dan Goulon pada tahun 1959 dengan istilah coma dépassé (koma yang melampaui batas), yang menggambarkan pasien dengan hilangnya kesadaran total, tidak adanya refleks batang otak, berhentinya pernapasan, dan gambaran elektroensefalografi (EEG) yang datar. Konsep ini kemudian diresmikan oleh Komite Ad Hoc di Harvard pada tahun 1968 sebagai definisi baru kematian dan terus mengalami penyempurnaan hingga saat ini (Greer dkk., 2020).
Kriteria Diagnosis yang Ketat
World Brain Death Project (WBDP) yang dipublikasikan di Journal of the American Medical Association (JAMA) pada tahun 2020 merupakan konsensus internasional terbesar mengenai penentuan mati batang otak. Konsensus ini didukung oleh lima federasi dunia dan 27 organisasi profesi medis dari berbagai negara. WBDP menetapkan kriteria minimum klinis yang harus dipenuhi untuk mendiagnosis mati batang otak (Greer dkk., 2020).
Secara umum, proses diagnosis mati batang otak terdiri dari tiga tahap utama, yaitu pemenuhan prasyarat, pemeriksaan klinis, dan pemeriksaan penunjang jika diperlukan.
Pemenuhan Prasyarat. Sebelum memulai evaluasi mati batang otak, tim dokter harus memastikan beberapa prasyarat terpenuhi. Pasien harus memiliki diagnosis neurologis yang jelas dan dapat menyebabkan hilangnya seluruh fungsi otak secara permanen, misalnya cedera otak traumatis berat, perdarahan otak masif, atau stroke iskemik luas. Selain itu, semua kondisi yang dapat menyerupai atau mengacaukan gambaran klinis mati batang otak harus disingkirkan terlebih dahulu. Kondisi-kondisi tersebut meliputi pengaruh obat-obatan sedatif atau pelumpuh otot, hipotermia (suhu tubuh yang sangat rendah), gangguan metabolik berat seperti gangguan elektrolit atau endokrin, serta intoksikasi zat tertentu.
Pemeriksaan Klinis. Pemeriksaan klinis merupakan inti dari diagnosis mati batang otak, yang mencakup tiga komponen utama.
Komponen pertama adalah koma. Dokter memastikan tidak ada bukti kesadaran atau respons terhadap rangsangan maksimal dari luar, termasuk rangsangan nyeri, pendengaran, dan penglihatan. Pasien menunjukkan skor Glasgow Coma Scale (GCS) 3 atau skor FOUR (Full Outline of UnResponsiveness) bernilai 0.
Komponen kedua adalah arefleksia batang otak, yaitu hilangnya seluruh refleks yang dikendalikan oleh batang otak. Pemeriksaan ini meliputi uji refleks pupil, di mana dokter menyinari kedua mata dengan cahaya terang dan pada mati batang otak, pupil akan tetap berukuran sedang atau lebar (midposisi atau dilatasi) dan tidak bereaksi terhadap cahaya. Selanjutnya, uji refleks kornea, yaitu kornea (selaput bening mata) disentuh dengan lembut menggunakan kapas basah; pada mati batang otak, mata tidak memberikan reaksi berkedip. Kemudian, uji refleks okulovestibular (juga dikenal sebagai uji kalori), di mana air dingin (mendekati 0°C) disemprotkan ke liang telinga; pada mati batang otak, tidak terjadi gerakan mata sama sekali selama satu menit pengamatan. Selain itu juga dilakukan uji respons motorik wajah, di mana tekanan diberikan pada daerah supraorbita (dahi di atas alis mata); pada mati batang otak, tidak ada gerakan wajah seperti meringis. Terakhir, uji refleks muntah dan batuk, yaitu rangsangan diberikan pada faring bagian belakang dan melalui penyedotan dalam di trakea; pada mati batang otak, tidak ada refleks muntah maupun batuk.
Komponen ketiga adalah tes apnea, yaitu prosedur paling penting untuk membuktikan bahwa batang otak telah kehilangan kemampuan mengendalikan pernapasan. Pada tes ini, pasien dilepaskan dari ventilator selama beberapa menit sambil diberikan aliran oksigen pasif. Selama periode tersebut, kadar karbon dioksida dalam darah arteri (PaCO₂) akan meningkat secara alami. Menurut WBDP, tes dinyatakan positif (mendukung diagnosis mati batang otak) apabila tidak ada upaya napas spontan sama sekali saat PaCO₂ mencapai ≥60 mmHg dan pH darah turun di bawah 7,30 (Greer dkk., 2020).
Pemeriksaan Penunjang. Pemeriksaan penunjang tidak selalu diwajibkan, namun dapat dilakukan dalam kondisi tertentu di mana pemeriksaan klinis tidak dapat diselesaikan secara lengkap, misalnya apabila terdapat cedera wajah berat yang menghalangi pemeriksaan refleks, atau apabila tes apnea tidak dapat dituntaskan karena ketidakstabilan hemodinamik. Pemeriksaan penunjang juga dapat membantu memberikan penjelasan yang lebih meyakinkan kepada keluarga. Pemeriksaan penunjang yang dapat digunakan meliputi EEG untuk menilai aktivitas listrik otak, angiografi serebral atau Transcranial Doppler (TCD) untuk menilai aliran darah ke otak, dan CT angiography otak (Lewis, 2024).
Regulasi di Indonesia
Di Indonesia, penentuan mati batang otak diatur dalam Permenkes Nomor 37 Tahun 2014 dengan ketentuan yang cukup ketat. Penentuan mati batang otak hanya dapat dilakukan oleh tim yang terdiri dari tiga orang dokter kompeten yang harus melibatkan dokter spesialis anestesi dan dokter spesialis saraf. Diagnosis harus dibuat di ruang rawat intensif (Intensive Care Unit/ICU). Setiap anggota tim harus melakukan pemeriksaan secara mandiri dan pada waktu yang terpisah untuk menghindari intervensi pendapat antar sesama tim. Jika tes arefleksia batang otak dan tes apnea dinyatakan positif pada pemeriksaan pertama, maka pemeriksaan harus diulang sekali lagi dengan selang waktu 25 menit hingga 24 jam. Apabila pada pemeriksaan kedua hasil tetap positif, pasien dinyatakan mati batang otak meskipun jantung masih berdenyut.
Hal yang sangat penting, apabila seseorang telah ditetapkan mati batang otak berdasarkan Pasal 13 Permenkes tersebut, maka seluruh terapi bantuan hidup harus segera dihentikan. Dalam hal penentuan mati batang otak dilakukan pada calon donor organ, tim dokter yang melakukan penentuan bukan merupakan dokter yang terlibat dalam tindakan transplantasi. Persyaratan ini untuk menjamin independensi dan objektivitas diagnosis.
Kesetaraan di Mata Hukum: Mengapa Keduanya Sama-Sama Sah?
Mungkin muncul pertanyaan, “Jika jantungnya masih berdetak di bawah bantuan ventilator, mengapa pasien tersebut dianggap sudah meninggal?”
Jawabannya terletak pada konsep irreversibilitas (ketidakmampuan untuk pulih kembali). Secara hukum dan medis, ketika batang otak telah mengalami kerusakan total dan permanen, seseorang tidak akan pernah bisa kembali sadar, bernapas secara mandiri, atau berinteraksi dengan lingkungannya lagi. Tubuh tersebut hanya bertahan karena sokongan mekanis dari mesin, bukan karena kehidupan biologis yang mandiri. Aktivitas seluler dan organ yang mungkin masih berlangsung sementara waktu setelah penentuan kematian tidak mengubah kenyataan bahwa individu tersebut telah mati secara medis dan legal (WMA, 2016).
Undang-Undang Nomor 17 Tahun 2023 tentang Kesehatan Pasal 126 ayat (1) menegaskan bahwa seseorang dinyatakan mati apabila memenuhi salah satu dari dua kriteria: (a) kriteria diagnosis mati klinis/konvensional, yaitu berhentinya fungsi sistem jantung-sirkulasi secara permanen; atau (b) kriteria diagnosis mati batang otak/mati otak. Kedua kriteria ini memiliki kedudukan hukum yang setara sebagai dasar penentuan kematian seseorang di Indonesia.
Berikut adalah perbandingan ringkas antara kedua jenis kematian tersebut untuk memudahkan pemahaman:
| Aspek | Kematian Kardiopulmoner | Mati Batang Otak |
|---|---|---|
| Organ utama yang terlibat | Jantung dan paru-paru | Otak (terutama batang otak) |
| Kondisi jantung | Berhenti total | Mungkin masih berdetak (dengan bantuan alat) |
| Kondisi pernapasan | Berhenti total | Menggunakan ventilator |
| Kesadaran | Hilang permanen | Hilang permanen |
| Lokasi penentuan | Rumah sakit atau luar rumah sakit | Ruang rawat intensif (ICU) |
| Tim penilai | Dokter yang memeriksa | Minimal 3 dokter kompeten (termasuk Sp.An dan Sp.S) |
| Status hukum | Meninggal dunia | Meninggal dunia |
Implikasi Klinis: Transplantasi Organ
Salah satu alasan utama mengapa definisi mati batang otak sangat penting secara hukum dan medis adalah untuk memfasilitasi transplantasi organ. Organ vital seperti jantung, hati, ginjal, dan paru-paru paling optimal diambil ketika masih mendapatkan aliran darah yang kaya oksigen. Dengan adanya diagnosis mati batang otak yang sah secara hukum, dokter dapat mengambil organ untuk menyelamatkan nyawa penerima donor sementara tubuh donor masih mendapatkan bantuan sirkulasi dari mesin ventilator, tanpa melanggar hukum karena secara legal donor sudah dinyatakan meninggal.
Pasal 125 ayat (4) UU Kesehatan menyatakan bahwa apabila seseorang semasa hidupnya telah menyatakan dirinya bersedia sebagai donor, maka transplantasi organ dapat dilakukan pada saat yang bersangkutan dinyatakan mati tanpa persetujuan keluarganya. Adapun penentuan mati batang otak pada calon donor harus dilakukan oleh tim dokter rumah sakit yang bukan merupakan anggota tim transplantasi, guna menjaga objektivitas dan menghindari konflik kepentingan (Permenkes No. 37/2014; Permenkes No. 38/2016).
Deklarasi Sydney dari WMA juga menekankan bahwa penentuan kematian harus dilakukan oleh dokter yang sama sekali tidak terlibat dalam prosedur transplantasi (WMA, 2016). Prinsip pemisahan yang jelas antara tim penanganan pasien dan tim transplantasi ini merupakan kaidah etik universal yang bertujuan melindungi kepentingan pasien.
Perspektif Etik dan Komunikasi dengan Keluarga
Menghadapi kenyataan bahwa orang yang dicintai dinyatakan mati batang otak sementara dada pasien masih tampak naik-turun karena mesin ventilator merupakan pengalaman yang sangat berat bagi keluarga. Situasi ini sering kali menimbulkan harapan palsu bahwa pasien masih hidup dan mungkin pulih. Di sinilah peran komunikasi medis menjadi sangat krusial.
Tim medis harus mampu menjelaskan dengan bahasa yang empatik namun jelas bahwa mesin ventilator hanya meniupkan udara ke dalam paru-paru secara mekanis, bukan memberikan kehidupan kembali kepada pasien. Gerakan dada yang tampak naik-turun semata-mata merupakan respons mekanis dari paru-paru terhadap tekanan udara yang dipompa oleh mesin, bukan tanda bahwa pasien sedang bernapas secara mandiri.
Menurut Lewis (2024), salah satu tantangan terbesar dalam penentuan mati batang otak adalah mengelola harapan keluarga dan aspek religius, sosial, serta budaya yang sangat beragam dari satu komunitas ke komunitas lainnya. WBDP merekomendasikan agar setiap negara mempertimbangkan perspektif agama, sosial, dan budaya setempat dalam penyusunan protokol penentuan mati batang otak, termasuk mekanisme penanganan permintaan keluarga untuk tidak melakukan evaluasi mati batang otak atau melanjutkan dukungan somatik setelah diagnosis ditegakkan.
Di Indonesia, berdasarkan Pasal 14 dan 15 Permenkes Nomor 37 Tahun 2014, rencana penghentian terapi bantuan hidup harus diinformasikan dan memperoleh persetujuan dari keluarga pasien atau pihak yang mewakili pasien. Keputusan ini dilakukan oleh tim dokter yang menangani pasien setelah berkonsultasi dengan tim dokter yang ditunjuk oleh Komite Medik atau Komite Etik rumah sakit. Regulasi ini mencerminkan keseimbangan antara prinsip kedokteran berbasis bukti dengan penghormatan terhadap nilai-nilai keluarga dan budaya Indonesia.
Tantangan dan Perkembangan Terkini
Meskipun telah ada konsensus internasional melalui WBDP, masih terdapat variasi antarikatan praktik di berbagai negara dalam hal penentuan mati batang otak. Lewis (2024) dalam tinjauan terbaru mencatat bahwa sejak publikasi WBDP pada tahun 2020, setidaknya terdapat 192 publikasi ilmiah yang mengacu pada konsensus tersebut, menandakan penerimaan yang luas. Meski demikian, masih diperlukan upaya nasional di setiap negara untuk memastikan bahwa standar minimum yang ditetapkan WBDP diterapkan dalam pedoman nasional masing-masing, termasuk di Indonesia.
Beberapa tantangan khusus yang masih menjadi perhatian meliputi penentuan mati batang otak pada pasien yang menjalani terapi Extracorporeal Membrane Oxygenation (ECMO), penentuan mati batang otak pada pasien yang mendapat terapi hipotermia terapeutik (targeted temperature management), penentuan mati batang otak pada populasi pediatrik dan neonatal, serta ketersediaan sumber daya dan tenaga ahli di rumah sakit perifer yang mungkin belum memiliki fasilitas ICU lengkap dan tenaga spesialis yang dibutuhkan (Greer dkk., 2020; Lewis, 2024).
Kesimpulan
Kematian kardiopulmoner dan mati batang otak merupakan dua kriteria yang secara hukum dan medis setara dalam menyatakan seseorang telah meninggal dunia. Keduanya menandai titik di mana seseorang tidak lagi memiliki kapasitas untuk eksis sebagai individu yang bernapas dan sadar secara mandiri. Kematian kardiopulmoner didasarkan pada berhentinya fungsi jantung dan paru-paru secara permanen, sedangkan mati batang otak didasarkan pada hilangnya seluruh fungsi otak termasuk batang otak secara permanen meskipun sirkulasi masih dapat dipertahankan secara mekanis.
Pemahaman yang baik mengenai kedua konsep ini penting tidak hanya bagi tenaga medis yang bertugas menegakkan diagnosis kematian, tetapi juga bagi masyarakat umum agar dapat memahami proses penentuan kematian yang dilakukan oleh tim medis, terutama dalam konteks perawatan intensif dan transplantasi organ. Konsensus internasional melalui World Brain Death Project dan regulasi nasional melalui UU Kesehatan serta Permenkes telah memberikan kerangka hukum dan klinis yang jelas, namun implementasi yang konsisten serta komunikasi yang empatik dengan keluarga pasien tetap menjadi tantangan yang memerlukan perhatian berkelanjutan dari seluruh pemangku kepentingan di bidang kesehatan.
PENTING: Tulisan ini disusun untuk tujuan edukasi dan informasi umum, serta tidak menggantikan peran konsultasi langsung dengan tenaga medis, dokter, atau ahli hukum kesehatan. Keputusan medis terkait penentuan kematian selalu didasarkan pada pemeriksaan klinis langsung oleh tim dokter yang berwenang di fasilitas kesehatan.
Referensi
Breu, A. C., & Rodman, A. (2022). The last beat: Contemporary ethical controversies surrounding determination of cardiopulmonary death. Chest, 161(2), 519–523. https://doi.org/10.1016/j.chest.2021.08.064
Drost, G., Absalom, A. R., & Kuiper, M. A. (2022). Brain death/death by neurologic criteria determination: An update. Current Opinion in Anaesthesiology, 35(5), 570–576. https://doi.org/10.1097/ACO.0000000000001173
Greer, D. M., Shemie, S. D., Lewis, A., Torrance, S., Varelas, P., Goldenberg, F. D., Bernat, J. L., Souter, M., Topcuoglu, M. A., Alexandrov, A. W., Baldisseri, M., Bleck, T., Citerio, G., Dawson, R., Hoppe, A., Jacobe, S., Manara, A., Nakagawa, T. A., Pope, T. M., … Sung, G. (2020). Determination of brain death/death by neurologic criteria: The World Brain Death Project. JAMA, 324(11), 1078–1097. https://doi.org/10.1001/jama.2020.11586
Lewis, A. (2024). An update on brain death/death by neurologic criteria since the World Brain Death Project. Seminars in Neurology, 44(3), 236–262. https://doi.org/10.1055/s-0044-1786020
Lewis, A., & Kirschen, M. P. (2021). Brain death/death by neurologic criteria determination. Continuum (Minneapolis, Minn.), 27(5), 1444–1464. https://doi.org/10.1212/CON.0000000000000987
Peraturan Menteri Kesehatan Republik Indonesia Nomor 37 Tahun 2014 tentang Penentuan Kematian dan Pemanfaatan Organ Donor. https://peraturan.bpk.go.id/Home/Details/117619/permenkes-no-37-tahun-2014
Peraturan Menteri Kesehatan Republik Indonesia Nomor 38 Tahun 2016 tentang Penyelenggaraan Transplantasi Organ.
Undang-Undang Republik Indonesia Nomor 17 Tahun 2023 tentang Kesehatan (Lembaran Negara Republik Indonesia Tahun 2023 Nomor 105).
World Medical Association. (2016). WMA Declaration of Sydney on the Determination of Death and the Recovery of Organs. https://www.wma.net/policies-post/wma-declaration-of-sydney-on-the-determination-of-death-and-the-recovery-of-organs/
Zorko, D. J., Shemie, J., Hornby, L., Singh, G., Matheson, S., Sandarage, R., Wollny, K., Kongkiattikul, L., & Dhanani, S. (2023). Autoresuscitation after circulatory arrest: An updated systematic review. Canadian Journal of Anaesthesia, 70(4), 699–712. https://doi.org/10.1007/s12630-023-02411-8

Tinggalkan komentar