Selulitis adalah infeksi bakteri pada lapisan kulit dalam yang lebih sering terjadi dari yang disadari banyak orang. Kondisi ini bisa menyerang siapa saja, berkembang cepat, dan—jika tidak ditangani dengan tepat—dapat berujung pada komplikasi serius. Ironisnya, selulitis juga termasuk kondisi yang paling sering salah didiagnosis di klinik maupun IGD.
Apa Itu Selulitis?
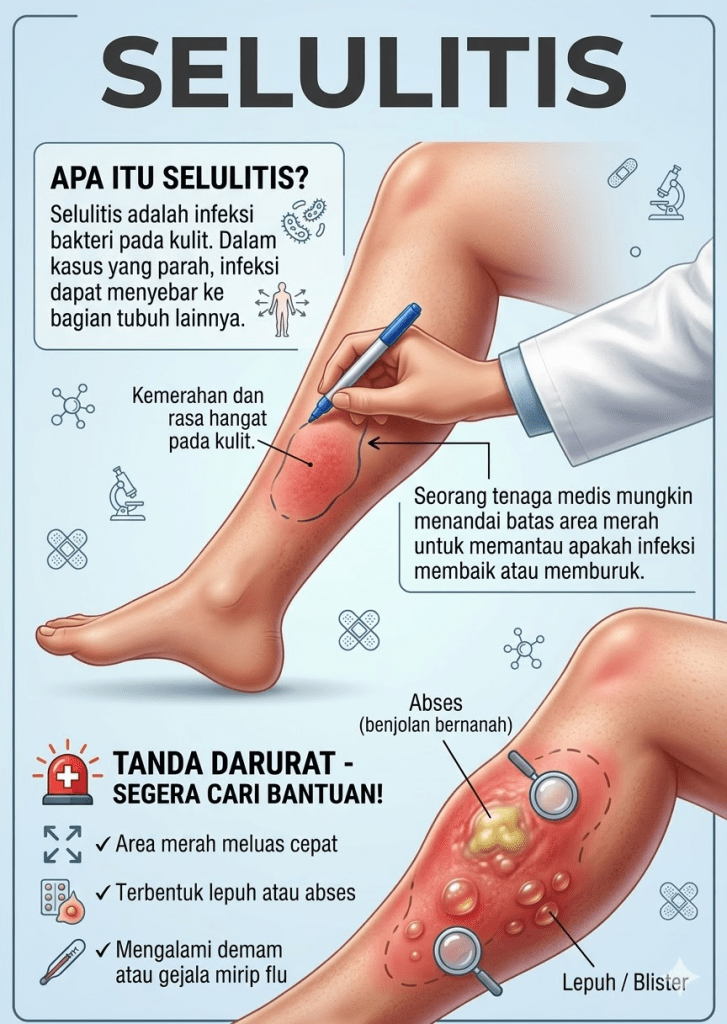
Selulitis adalah infeksi bakteri akut yang menyerang lapisan dermis dalam dan jaringan subkutan di bawahnya. Berbeda dengan erysipelas yang hanya memengaruhi lapisan kulit lebih superfisial, selulitis menembus lebih dalam ke dalam jaringan lunak. Keduanya sering dikelompokkan bersama dalam kategori non-necrotizing acute dermo-hypodermal infections, meskipun memiliki karakteristik klinis yang agak berbeda (Rodrigues et al., 2021).
Nama “selulitis” terkadang membingungkan karena dalam bahasa awam, kata ini mungkin dikaitkan dengan kondisi kosmetik (penimbunan lemak yang menciptakan tekstur kulit bergelombang). Namun dalam konteks medis, selulitis adalah kondisi infeksius yang serius, bukan sekadar masalah estetika.
Seberapa Umum Selulitis Terjadi?
Selulitis merupakan salah satu infeksi kulit dan jaringan lunak (skin and soft tissue infection/SSTI) yang paling umum dijumpai di fasilitas kesehatan. Di negara-negara Barat, kondisi ini menjadi penyebab signifikan rawat inap dan biaya kesehatan yang terus meningkat. Rrapi et al. (2021) dalam ulasannya di Medical Clinics of North America menyebutkan bahwa selulitis bertanggung jawab atas peningkatan angka rawat inap dan beban biaya kesehatan yang bermakna secara global.
Selulitis dapat menyerang semua usia, namun lebih sering terjadi pada orang dewasa paruh baya dan lanjut usia. Ekstremitas bawah—terutama tungkai dan kaki—merupakan lokasi yang paling sering terdampak, mencapai lebih dari 80% kasus (Rodrigues et al., 2021). Kondisi ini juga dapat terjadi di wajah, tangan, maupun daerah tubuh lain, terutama setelah trauma lokal, prosedur medis, atau pada pasien dengan gangguan imunitas.
Di Indonesia, data epidemiologi spesifik selulitis masih terbatas, namun kondisi ini rutin ditemukan di unit gawat darurat dan klinik rawat jalan, terutama pada pasien dengan diabetes melitus, obesitas, atau edema kronis yang prevalensinya cukup tinggi di populasi Indonesia berdasarkan data Riset Kesehatan Dasar (Riskesdas).
Bakteri Penyebab: Siapa Dalang di Balik Infeksi Ini?
Mayoritas kasus selulitis disebabkan oleh bakteri gram-positif. Dua tersangka utama adalah Streptococcus beta-hemolitikus (terutama grup A, atau Streptococcus pyogenes) dan Staphylococcus aureus, termasuk varian yang resisten terhadap antibiotik golongan metisilin (methicillin-resistant Staphylococcus aureus/MRSA) (Long & Gottlieb, 2021).
Streptococcus umumnya bertanggung jawab atas kasus selulitis yang tidak menghasilkan nanah (non-purulent), sementara S. aureus—termasuk MRSA—lebih sering ditemukan pada selulitis yang disertai pembentukan abses atau selulitis purulent. Pemahaman ini penting karena memengaruhi pilihan antibiotik yang akan digunakan.
Dalam kondisi tertentu, organisme lain juga dapat menjadi penyebab, misalnya bakteri gram-negatif pada pasien dengan imunosupresi berat, atau bakteri spesifik akibat paparan lingkungan tertentu (seperti Aeromonas hydrophila setelah cedera di air tawar, atau Vibrio vulnificus setelah paparan air laut).
Bagaimana Infeksi Ini Bisa Terjadi? Memahami Patofisiologi
Selulitis pada dasarnya terjadi ketika mekanisme pertahanan tubuh terhadap bakteri mengalami gangguan di tiga lini utama: barier fisik kulit, sistem imun, dan sistem sirkulasi (Cranendonk et al., 2017).
Barier kulit adalah pertahanan pertama. Kulit yang utuh secara fisik hampir tidak bisa ditembus oleh bakteri. Namun ketika ada celah—sekecil apapun—berupa luka, lecet, gigitan serangga, retakan akibat jamur kaki (tinea pedis), atau peradangan kulit kronis seperti eksem, bakteri mendapatkan “pintu masuk” ke dalam jaringan yang lebih dalam.
Setelah bakteri menembus barier kulit, bakteri berkembang biak dan memicu respons inflamasi. Enzim dan toksin yang dihasilkan oleh Streptococcus dan Staphylococcus merangsang pelepasan sitokin proinflamasi, yang menghasilkan tanda-tanda klasik infeksi: kemerahan (rubor), panas (calor), bengkak (tumor), nyeri (dolor), dan gangguan fungsi (functio laesa).
Gangguan sistem imun pada pasien dengan diabetes atau kondisi imunosupresi lainnya memperlemah kemampuan tubuh untuk membersihkan bakteri yang telah masuk. Gangguan sirkulasi berupa insufisiensi vena, edema limfatik, atau aterosklerosis menurunkan kemampuan sel imun untuk mencapai lokasi infeksi secara efisien, sekaligus menciptakan lingkungan yang kondusif bagi proliferasi bakteri.
Siapa yang Paling Berisiko?
Selulitis bukan kondisi yang “pilih kasih”, namun sejumlah faktor secara bermakna meningkatkan risiko seseorang untuk terkena kondisi ini, bahkan secara berulang. Bystritsky (2021) dalam ulasannya di Infectious Disease Clinics of North America merinci faktor-faktor risiko utama tersebut sebagai berikut:
Faktor lokal meliputi riwayat selulitis sebelumnya, adanya lesi kulit (luka, lecet, ulkus), tinea pedis (kutu air), edema kronis, dan insufisiensi vena. Tinea pedis merupakan faktor risiko yang sering diabaikan—retakan kecil di sela-sela jari kaki akibat infeksi jamur ini menciptakan portal masuk yang ideal bagi bakteri.
Faktor sistemik mencakup diabetes melitus, obesitas, limfedema, penyakit ginjal kronik, keganasan, terapi imunosupresif, dan usia lanjut. Obesitas memiliki peran ganda: secara lokal menyebabkan stasis limfatik dan insufisiensi vena, sekaligus menginduksi kondisi proinflamasi sistemik dan gangguan fungsi sel imun.
Ong et al. (2022) dalam kajian mereka di International Journal of General Medicine secara khusus menekankan bahwa edema kronis, penyakit vena, dermatomikosis (infeksi jamur kulit), dan obesitas adalah faktor risiko paling kuat untuk selulitis rekuren. Pasien dengan faktor-faktor ini memiliki kemungkinan kambuh yang jauh lebih tinggi bahkan setelah pengobatan yang berhasil.
Bagaimana Selulitis Terlihat? Gambaran Klinis
Gambaran klinis selulitis yang khas cukup mudah dikenali. Kondisi ini biasanya muncul sebagai area kemerahan (erythema) pada kulit yang terasa hangat, bengkak, dan nyeri bila ditekan. Tepi batas eritema umumnya tidak tegas (poorly demarcated)—berbeda dengan erysipelas yang batas eritema-nya lebih jelas dan tepi lebih tegas, serta umumnya disertai peninggian permukaan kulit. Biasanya hanya mengenai satu sisi tubuh (unilateral).
Gejala sistemik seperti demam, menggigil, dan peningkatan denyut jantung dapat menyertai kondisi ini, terutama pada kasus yang lebih berat. Pembesaran kelenjar getah bening regional dan tampilan garis merah memanjang ke arah proksimal (lymphangitis) juga dapat dijumpai.
Pada kasus yang lebih parah, dapat muncul lepuhan (bullae), petekie, atau bahkan nekrosis kulit—tanda-tanda ini harus diwaspadai karena mungkin mengindikasikan infeksi yang jauh lebih berbahaya (lihat bagian komplikasi). Newton (2023) dalam publikasinya di Nursing Standard menekankan bahwa penilaian kulit yang holistik dan riwayat klinis yang lengkap sangat penting dalam menentukan diagnosis yang tepat.
Menegakkan Diagnosis: Tantangan di Lapangan
Salah satu tantangan terbesar dalam penanganan selulitis adalah tidak adanya uji diagnostik baku emas (gold standard). Diagnosis selulitis pada dasarnya adalah diagnosis klinis—ditegakkan berdasarkan anamnesis dan pemeriksaan fisik (Rrapi et al., 2021).
Pemeriksaan darah seperti hitung leukosit, C-reactive protein (CRP), dan LED (laju endap darah) dapat menunjukkan tanda inflamasi sistemik, namun tidak spesifik untuk selulitis. Kultur darah umumnya memberikan hasil negatif pada sebagian besar kasus dan tidak direkomendasikan secara rutin. Kultur kulit melalui aspirasi atau biopsi pun memiliki sensitivitas yang rendah.
Pencitraan seperti USG dapat berguna untuk membedakan selulitis dari abses—terutama ketika pemeriksaan fisik tidak konklusif. Dalam setting gawat darurat, point-of-care ultrasound (POCUS) semakin banyak digunakan untuk tujuan ini (Long & Gottlieb, 2021). CT scan atau MRI diindikasikan ketika terdapat kecurigaan infeksi yang lebih dalam atau fasciitis nekrotikans.
Hati-hati Salah Diagnosis: Kondisi yang Sering Tertukar dengan Selulitis
Ini adalah salah satu aspek terpenting dalam penanganan selulitis yang sering terabaikan. Penelitian menunjukkan bahwa 30% atau lebih kasus yang datang dengan dugaan selulitis ternyata merupakan kondisi lain (Newton, 2023).
Kondisi-kondisi yang paling sering disalahdiagnosis sebagai selulitis antara lain:
Insufisiensi vena / stasis dermatitis: Ini adalah “peniru” (mimicker) paling umum. Tungkai bawah tampak kemerahan, hangat, dan bengkak—persis seperti selulitis. Bedanya, kondisi ini biasanya bilateral dan bersifat kronik.
Trombosis vena dalam (TVD/DVT): Dapat menyebabkan pembengkakan dan kemerahan yang tampak serupa. Pembedaan ini sangat penting karena tatalaksana DVT sangat berbeda dari selulitis.
Gout akut: Peradangan sendi akibat kristal asam urat bisa menyebabkan pembengkakan dan kemerahan yang dramatis di sekitar sendi—sering kali di ibu jari kaki atau pergelangan kaki—yang mudah tertukar dengan selulitis.
Dermatitis kontak atau eksem: Kondisi inflamasi non-infeksius ini dapat menyebabkan kemerahan, panas, dan gatal yang sekilas menyerupai selulitis.
Limfedema akut: Terutama pada pasien pasca-operasi kanker dengan diseksi kelenjar limfe.
Cranendonk et al. (2017) secara khusus menyoroti bahwa insufisiensi vena, eksem, DVT, dan gout adalah kondisi yang paling sering “tertukar” dengan selulitis, dan kesalahan diagnosis ini sering berujung pada rawat inap yang tidak perlu serta pemberian antibiotik yang tidak diperlukan. Ini bukan hanya masalah klinis, tetapi juga masalah stewardship antimikroba.
Tatalaksana: Bagaimana Selulitis Diobati?
Penanganan selulitis bergantung pada derajat keparahan penyakit, faktor risiko pasien, dan karakteristik klinis infeksi.
Stratifikasi Keparahan
Sistem penilaian yang umum digunakan adalah Eron Classification yang membagi selulitis menjadi empat kelas berdasarkan ada atau tidaknya komorbiditas dan tanda infeksi sistemik:
- Kelas I: Tidak ada tanda sistemik, tidak ada komorbiditas → rawat jalan
- Kelas II: Tanda sistemik ringan, atau ada komorbiditas yang merespons terapi oral → pertimbangkan rawat jalan atau rawat inap singkat
- Kelas III: Tanda toksisitas signifikan atau komorbiditas yang tidak stabil → rawat inap, antibiotik intravena
- Kelas IV: Infeksi mengancam jiwa (misalnya fasciitis nekrotikans) → rawat inap segera, konsultasi bedah
Pemilihan Antibiotik
Sebagian besar kasus selulitis tanpa komplikasi dapat ditangani secara rawat jalan dengan antibiotik oral (Bystritsky, 2021). Pilihan antibiotik ditentukan berdasarkan apakah infeksi bersifat purulent (dengan nanah/abses) atau non-purulent:
Selulitis non-purulent (paling umum): Pilihan lini pertama adalah penisilin (amoksisilin-klavulanat, atau penisilin V) atau sefalosporin generasi pertama (sefaleksin). Cloxacillin atau flukloksasilin juga efektif sebagai pilihan lini pertama di berbagai negara (Rodrigues et al., 2021).
Selulitis purulent (dengan abses): Perlu dipertimbangkan kemungkinan MRSA, sehingga antibiotik seperti trimetoprim-sulfametoksazol (TMP-SMX) atau klindamisin dapat menjadi pilihan, terutama di daerah dengan prevalensi MRSA komunitas yang tinggi.
Selulitis berat / rawat inap: Pemberian antibiotik intravena diperlukan, dengan pilihan seperti nafsilin, oksasilin, atau sefalosporin intravena. Vankomicin digunakan bila MRSA dicurigai atau terbukti.
Sebuah network meta-analysis yang diterbitkan pada tahun 2024 oleh Shu et al. dalam Archives of Dermatological Research mengevaluasi berbagai pilihan antibiotik lini pertama dan kedua untuk selulitis dan erysipelas. Hasilnya menunjukkan bahwa tidak ada perbedaan signifikan dalam angka kesembuhan di antara antibiotik yang dibandingkan untuk selulitis, sementara seftriakson menunjukkan profil efek samping gastrointestinal yang paling ringan.
Durasi pemberian antibiotik umumnya 5–7 hari untuk kasus ringan-sedang, dengan evaluasi ulang dalam 48–72 jam setelah memulai terapi. Bila tidak ada perbaikan dalam periode ini, perlu dilakukan evaluasi ulang diagnosis dan pertimbangan terapi eskalasi.
Tindakan Suportif
Selain antibiotik, tindakan suportif penting dilakukan:
- Elevasi ekstremitas yang terdampak untuk mengurangi edema dan mempercepat penyembuhan
- Kompres dingin atau lembap untuk meredakan nyeri dan peradangan lokal
- Penanganan faktor risiko yang dapat dimodifikasi, seperti pengobatan tinea pedis, kontrol glikemik pada diabetisi, dan kompres atau stoking kompresi pada pasien edema kronik
Selulitis Rekuren: Ancaman yang Mengintai
Salah satu aspek yang paling menantang dalam penanganan selulitis adalah kecenderungannya untuk kambuh. Peghin et al. (2023) dalam ulasan mereka di Current Opinion in Infectious Diseases menyebutkan bahwa selulitis rekuren dapat terjadi pada hingga 47% pasien setelah episode pertama, terutama pada mereka dengan faktor predisposisi yang tidak tertangani.
Risiko rekurensi meningkat dengan setiap episode yang terjadi—ini bukan hanya masalah keberuntungan, tetapi siklus yang diperkuat oleh kerusakan limfatik persisten akibat episode infeksi sebelumnya, yang menciptakan predisposisi lebih lanjut untuk infeksi berikutnya.
Pencegahan Rekurensi
Ong et al. (2022) menekankan bahwa penanganan faktor risiko yang mendasari adalah fondasi utama pencegahan rekurensi, yang harus diprioritaskan di atas profilaksis antibiotik. Intervensi non-antibiotik yang penting meliputi:
- Pengobatan aktif tinea pedis dan kondisi dermatologis lain yang menjadi portal masuk bakteri
- Perawatan kulit yang baik: pelembap rutin untuk mencegah fisura/retakan, penjagaan kebersihan kaki
- Pengelolaan edema kronik: stoking kompresi, elevasi kaki, fisioterapi limfatik bila ada limfedema
- Kontrol berat badan dan manajemen komorbiditas (diabetes, penyakit vena)
Profilaksis antibiotik dapat dipertimbangkan pada pasien yang tetap mengalami rekurensi meskipun faktor risiko telah dikelola secara optimal. Penisilin V oral adalah pilihan yang direkomendasikan, biasanya diberikan selama 6–12 bulan (Peghin et al., 2023). Pada pasien dengan alergi beta-laktam, eritromisin atau klindamisin dapat menjadi alternatif.
Komplikasi yang Perlu Diwaspadai
Meskipun sebagian besar selulitis berespons baik terhadap terapi antibiotik, komplikasi serius dapat terjadi, terutama bila diagnosis terlambat atau pengobatan tidak adekuat.
Fasciitis nekrotikans adalah komplikasi yang paling ditakuti—infeksi bakteri yang bergerak cepat di sepanjang fasia, menyebabkan nekrosis jaringan yang luas dan mengancam jiwa. Kondisi ini memerlukan intervensi bedah segera di samping antibiotik intravena spektrum luas. Tanda-tanda peringatan yang membedakannya dari selulitis biasa antara lain: nyeri tidak proporsional dengan tampilan klinis, kulit mengeras seperti papan, bula hemoragik, krepitasi jaringan, dan perburukan klinis meskipun sudah mendapat antibiotik adekuat.
Sepsis dapat terjadi bila infeksi menyebar ke aliran darah. Limfedema kronik merupakan sekuel jangka panjang yang umum akibat kerusakan limfatik persisten pasca-infeksi berulang. Abses (kumpulan nanah yang terlokalisir) dapat berkembang dalam jaringan dan memerlukan drainase bedah.
Kapan Harus Segera ke Rumah Sakit?
Segera cari pertolongan medis atau langsung ke IGD bila ditemukan tanda-tanda berikut:
- Demam tinggi yang tidak membaik dengan obat penurun panas
- Kemerahan menyebar dengan cepat dalam hitungan jam
- Nyeri yang sangat hebat, tidak sebanding dengan tampilan kulit
- Muncul lepuhan besar, terutama berisi cairan gelap/kemerahan
- Kulit tampak mati rasa atau kehitaman
- Gejala tidak membaik setelah 48–72 jam pemberian antibiotik oral
- Pasien dengan diabetes, gangguan imun, atau penyakit kronis berat
Selulitis di Konteks Indonesia
Penanganan selulitis di Indonesia perlu mempertimbangkan beberapa aspek lokal. Pertama, prevalensi tinea pedis yang cukup tinggi di iklim tropis dan lembap Indonesia menjadi faktor risiko lokal yang relevan. Penggunaan alas kaki yang terbuka atau tidak memakai alas kaki sama sekali—terutama di pedesaan—juga meningkatkan risiko cedera kulit yang menjadi portal masuk bakteri.
Kedua, tingginya prevalensi diabetes melitus di Indonesia (diperkirakan lebih dari 19 juta jiwa menurut IDF Diabetes Atlas edisi terbaru) menjadikan komplikasi kulit termasuk selulitis sebagai masalah kesehatan yang signifikan. Kaki diabetik yang tidak terawat adalah predisposisi utama selulitis berat.
Ketiga, ketersediaan antibiotik yang tidak merata—baik dalam hal jenis maupun kontinuitas pasokan—di berbagai daerah di Indonesia merupakan tantangan tersendiri. Dalam konteks JKN/BPJS, pilihan antibiotik yang tersedia di Fasilitas Kesehatan Tingkat Pertama (FKTP) perlu disesuaikan dengan formularium nasional.
Kesimpulan
Selulitis adalah infeksi kulit dan jaringan lunak yang umum namun tidak boleh dianggap sepele. Keberhasilan penanganannya bergantung pada tiga hal utama: diagnosis yang tepat (termasuk menyingkirkan kondisi yang menyerupai selulitis), pemilihan antibiotik yang rasional berdasarkan derajat keparahan dan profil risiko pasien, serta penanganan faktor predisposisi untuk mencegah kekambuhan.
Dengan memahami tanda-tanda selulitis, mengenali kapan harus mencari pertolongan medis, dan secara aktif mengelola faktor risiko—mulai dari merawat kaki, mengontrol gula darah, hingga menangani edema kronik—sebagian besar kasus selulitis dapat dicegah atau ditangani secara efektif sebelum berkembang menjadi komplikasi yang serius.
Artikel ini disusun untuk tujuan edukasi dan tidak menggantikan konsultasi medis. Bila Anda atau orang terdekat mengalami gejala yang dicurigai sebagai selulitis, segera hubungi tenaga medis profesional.
Daftar Referensi
Bystritsky, R. J. (2021). Cellulitis. Infectious Disease Clinics of North America, 35(1), 49–60. https://doi.org/10.1016/j.idc.2020.10.002
Cranendonk, D. R., Lavrijsen, A. P. M., Prins, J. M., & Wiersinga, W. J. (2017). Cellulitis: current insights into pathophysiology and clinical management. The Netherlands Journal of Medicine, 75(9), 366–378.
Long, B., & Gottlieb, M. (2021). Diagnosis and management of cellulitis and abscess in the emergency department setting: An evidence-based review. The Journal of Emergency Medicine, 62(1), 16–27. https://doi.org/10.1016/j.jemermed.2021.09.015
Newton, H. (2023). Diagnosing, assessing and managing cellulitis. Nursing Standard, 39(2), 39–44. https://doi.org/10.7748/ns.2023.e12187
Ong, B. S., Dotel, R., & Ngian, V. J. J. (2022). Recurrent cellulitis: Who is at risk and how effective is antibiotic prophylaxis? International Journal of General Medicine, 15, 6561–6572. https://doi.org/10.2147/IJGM.S326459
Peghin, M., Graziano, E., Rovelli, C., & Grossi, P. A. (2023). Prevention and treatment of recurrent cellulitis. Current Opinion in Infectious Diseases, 36(2), 95–101. https://doi.org/10.1097/QCO.0000000000000903
Rodrigues, M. A., Caetano, M., Amorim, I., & Selores, M. (2021). Non-necrotizing acute dermo-hypodermal infections: Erysipela and infectious cellulitis. Acta Medica Portuguesa, 34(3), 217–228. https://doi.org/10.20344/amp.12642
Rrapi, R., Chand, S., & Kroshinsky, D. (2021). Cellulitis: A review of pathogenesis, diagnosis, and management. Medical Clinics of North America, 105(4), 723–735. https://doi.org/10.1016/j.mcna.2021.04.009
Shu, Z., Cao, J., Li, H., Chen, P., & Cai, P. (2024). Efficacy and safety of first- and second-line antibiotics for cellulitis and erysipelas: A network meta-analysis of randomized controlled trials. Archives of Dermatological Research, 316(8), 603. https://doi.org/10.1007/s00403-024-03317-1

Tinggalkan komentar