Pernahkah Anda mengalami jari kaki atau jari tangan yang tiba-tiba memerah, membengkak, dan terasa gatal atau nyeri setelah terpapar hawa dingin? Jika ya, Anda mungkin pernah mengalami kondisi yang dalam dunia medis dikenal sebagai chilblains — atau dalam istilah Latin yang lebih tua, pernio atau perniosis. Kondisi ini bukan sekadar “masuk angin” biasa pada kulit; ia merupakan respons inflamasi kompleks yang melibatkan pembuluh darah kecil dan sistem imun tubuh.
Chilblains telah dikenal selama berabad-abad, namun kembali menjadi sorotan ilmiah secara global sejak pandemi COVID-19, ketika banyak pasien — terutama anak muda — mengembangkan lesi serupa chilblains pada jari kaki mereka yang kemudian populer disebut “COVID toes.” Fenomena ini membuka kembali diskusi tentang mekanisme yang selama ini belum sepenuhnya dipahami.
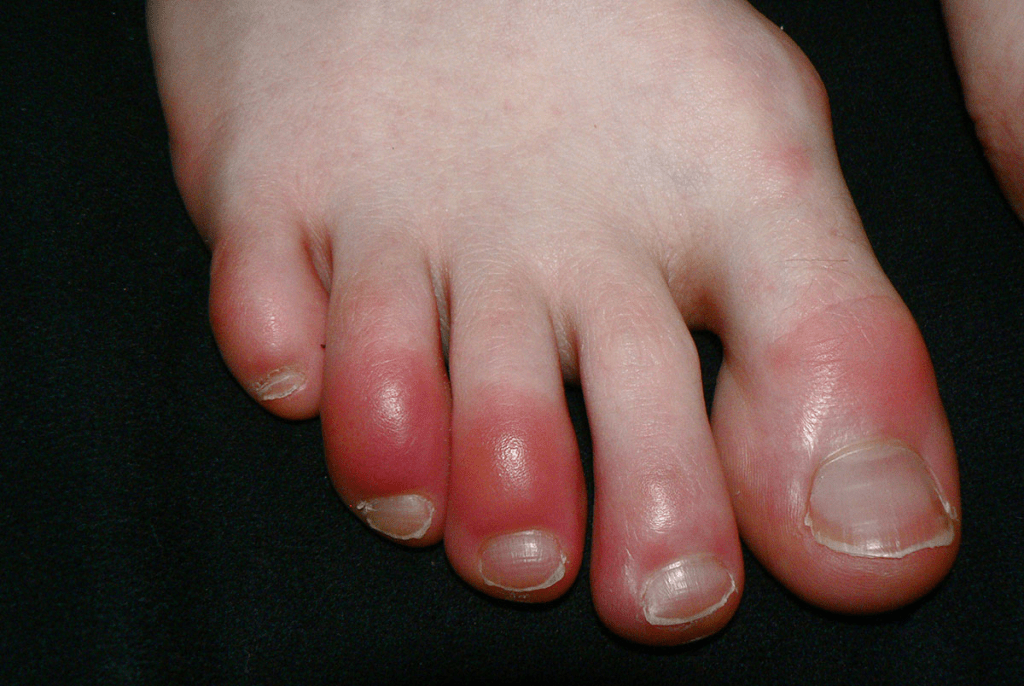
Apa Itu Chilblains?
Chilblains adalah kondisi inflamasi kulit yang terjadi akibat paparan terhadap dingin yang tidak membekukan (nonfreezing cold) dalam kondisi lembap. Berbeda dengan frostbite (radang beku) yang terjadi akibat suhu ekstrem di bawah titik beku, chilblains muncul pada suhu yang relatif tidak terlalu rendah — biasanya antara 0°C hingga 15°C — namun dikombinasikan dengan kelembapan tinggi dan paparan yang berulang atau berkepanjangan.
Kondisi ini memengaruhi area-area tubuh yang paling jauh dari jantung dan paling sering terpapar lingkungan, terutama:
- Jari kaki (paling umum)
- Jari tangan
- Tumit
- Telinga
- Hidung
- Tulang kering
Chilblains dapat bersifat primer (idiopatik, tanpa penyebab yang mendasari) atau sekunder, di mana ia muncul sebagai manifestasi dari penyakit lain.
Siapa yang Paling Rentan?
Meskipun chilblains dapat menyerang siapa saja, beberapa kelompok memiliki risiko lebih tinggi:
Perempuan muda. Mayoritas kasus chilblains idiopatik terjadi pada perempuan berusia 15–30 tahun. Perbedaan hormonal dan fisiologi vaskular antara perempuan dan laki-laki diyakini berkontribusi pada perbedaan kerentanan ini.
Individu dengan tubuh ramping. Lapisan lemak subkutan yang lebih tipis berarti perlindungan termal yang lebih rendah terhadap dingin.
Orang dengan sirkulasi yang sudah terganggu. Mereka yang memiliki fenomena Raynaud, penyakit vaskular perifer, atau tekanan darah rendah lebih rentan.
Orang yang hidup atau bekerja di lingkungan dingin dan lembap. Pekerjaan di luar ruangan, nelayan, petani, hingga pekerja dapur dengan paparan air terus-menerus termasuk kelompok berisiko.
Anak-anak dan lansia. Mekanisme termoregulasi yang belum matang (pada anak) atau sudah menurun (pada lansia) meningkatkan kerentanan.
Mekanisme di Balik Chilblains: Vasospasme dan Badai Imun
Patofisiologi chilblains melibatkan dua mekanisme utama yang saling berkaitan.
Vasospasme Pembuluh Darah Kecil
Ketika tubuh terpapar dingin, mekanisme termoregulasi normal menyebabkan vasokonstriksi — penyempitan pembuluh darah — di kulit untuk mengurangi kehilangan panas. Pada individu yang rentan terhadap chilblains, vasokonstriksi ini berlebihan dan berlangsung lebih lama dari yang seharusnya, terutama di pembuluh darah arteriol kecil yang menyuplai jari-jari.
Sebuah studi retrospektif yang dipublikasikan di jurnal Dermatology menunjukkan bahwa vasospasme akibat paparan dingin ditemukan secara konsisten pada semua pasien pernio yang diteliti, memperkuat dugaan bahwa vasospasme memiliki peran sentral dalam patogenesis kondisi ini. Ketika aliran darah tiba-tiba kembali normal setelah paparan dingin berakhir — proses yang disebut reactive hyperemia — terjadi ekstravasasi cairan dan sel inflamasi ke jaringan di sekitarnya, menghasilkan pembengkakan dan kemerahan yang khas.
Respons Imun: Peran Interferon Tipe I
Di luar vasospasme, penelitian modern mengungkap dimensi imunologi yang penting. Chilblains — baik yang idiopatik maupun yang terkait penyakit autoimun — menunjukkan adanya aktivasi berlebihan interferon tipe I (IFN-I), sitokin yang memainkan peran kunci dalam imunitas bawaan (innate immunity) tubuh.
Hal ini menjadi sangat relevan ketika menjelaskan chilblain lupus erythematosus (CHLE), bentuk langka lupus kutaneus yang ditandai oleh lesi mirip chilblains pada jari-jari, yang persisten bahkan di luar musim dingin. Pada CHLE, aktivasi jalur IFN-I yang berlebihan di kulit dipicu oleh gangguan imunologis mendasar, bukan semata-mata oleh paparan dingin. Ulasan komprehensif yang diterbitkan di jurnal Rheumatology (Oxford) mendokumentasikan bahwa CHLE pertama kali dideskripsikan sejak tahun 1888, jauh sebelum terminologi “chilblains” atau “perniosis” digunakan secara luas, dan kini dipahami sebagai kondisi yang melibatkan infiltrat limfositik perivaskular dengan deposisi imunoglobulin pada persimpangan dermo-epidermal.
Gambaran Klinis: Apa yang Terlihat dan Dirasakan
Bentuk Akut
Chilblains akut muncul beberapa jam setelah paparan dingin dan biasanya bersifat sementara. Tanda dan gejalanya meliputi:
- Eritema (kemerahan) yang berbatas tidak tegas di area yang terkena
- Pembengkakan (edema) lokal
- Rasa gatal (pruritus) yang kadang sangat mengganggu, terutama saat tubuh mulai menghangat
- Nyeri atau sensasi terbakar (burning sensation)
- Perubahan warna dari merah ke keunguan (violaceous) atau bahkan kehitaman pada kasus berat
Bentuk Kronik
Chilblains kronik dapat berlangsung melampaui musim dingin dan muncul kembali setiap tahun. Pada kasus yang berkepanjangan, dapat terjadi:
- Ulserasi (luka terbuka) pada area yang terdampak
- Pengerasan atau penebalan kulit (indurasi)
- Hiperpigmentasi atau hipopigmentasi residual
- Jaringan parut
Klasifikasi Chilblains
Chilblains diklasifikasikan berdasarkan ada tidaknya kondisi penyerta:
1. Chilblains Primer (Idiopatik)
Paling umum. Tidak ada penyakit mendasar yang dapat diidentifikasi. Dipicu murni oleh kombinasi paparan dingin dan kelembapan tinggi. Umumnya lebih ringan dan membaik sendiri (self-limiting) setelah musim dingin berakhir.
2. Chilblains Sekunder
Muncul sebagai manifestasi atau komplikasi dari kondisi lain, antara lain:
- Lupus eritematosus: terutama chilblain lupus erythematosus (CHLE), yang merupakan varian spesifik lupus kutaneus
- Penyakit jaringan ikat lainnya: sindrom Sjögren, skleroderma
- Gangguan darah (hematologis): cryoglobulinemia, cold agglutinin disease, polisitemia vera
- Infeksi: termasuk COVID-19 (dibahas lebih lanjut)
- Penyakit vaskular: penyakit Raynaud, vasculitis
- Kelainan genetik (monogenik): mutasi pada gen tertentu yang menyebabkan aktivasi IFN-I berlebihan secara bawaan (sangat jarang, terutama pada anak)
Diagnosis: Klinis dengan Konfirmasi Selektif
Diagnosis chilblains umumnya ditegakkan berdasarkan gambaran klinis — riwayat paparan dingin yang khas dikombinasikan dengan lesi kulit yang karakteristik. Tidak ada pemeriksaan laboratorium atau pencitraan yang patognomonik (khas khusus) untuk kondisi ini.
Namun, evaluasi lebih lanjut diperlukan untuk menyingkirkan penyebab sekunder. Pemeriksaan yang relevan meliputi:
- Darah lengkap dan hitung jenis: menyingkirkan kelainan hematologis
- Uji serologi autoimun: ANA (antinuclear antibody), anti-dsDNA, komplemen C3/C4, antibodi antifosfolipid — untuk mendeteksi lupus atau penyakit jaringan ikat lain
- Pemeriksaan krioglobulin dan cold agglutinin
- Biopsi kulit (selektif): terutama bila diagnosis meragukan atau perlu menyingkirkan CHLE. Gambaran histopatologi khas chilblains adalah infiltrat limfositik perivaskular dan perieccrine pada dermis superfisial dan dalam; namun gambaran ini tidak spesifik dan dapat ditemukan pada kondisi lain
Diagnosis Banding Penting
Kondisi berikut harus dibedakan dari chilblains:
| Kondisi | Perbedaan Utama |
|---|---|
| Frostbite | Suhu jauh lebih rendah, dapat terjadi nekrosis jaringan luas |
| Raynaud phenomenon | Perubahan warna trifasik (putih-biru-merah), tanpa lesi persisten |
| Vaskulitis | Lesi lebih persisten, bisa disertai gejala sistemik |
| Livedo reticularis | Pola biru keunguan menyerupai jaring, lebih difus |
| Purpura trombosit | Ada trombositopenia, lesi tidak hilang dengan penekanan |
| CHLE | Persisten sepanjang tahun, terkait SLE |
COVID Toes: Fenomena Pandemi yang Membuka Wawasan Baru
Selama pandemi COVID-19, laporan dari berbagai negara mendokumentasikan lonjakan kasus chilblains dan lesi mirip chilblains (chilblain-like lesions/CLL) pada kelompok usia muda yang tidak memiliki riwayat paparan dingin yang jelas. Fenomena ini mendapat nama populer “COVID toes” — mengacu pada warna keunguan khas yang muncul di jari-jari kaki.
Sebuah tinjauan sistematis yang menganalisis 31 studi dengan 813 kasus CLL yang dipublikasikan di Journal of Cutaneous Medicine and Surgery menemukan bahwa usia rata-rata pasien hanya 21 tahun (median 14 tahun), dengan distribusi jenis kelamin yang hampir seimbang. Sekitar 47% pasien sama sekali tidak memiliki gejala ekstradermal (gejala di luar kulit), sementara 53% memiliki gejala ringan. Yang menarik, hanya 15% pasien yang terbukti positif SARS-CoV-2 melalui pemeriksaan PCR atau serologi.
Mengapa Hubungannya Kompleks?
Ulasan penting yang diterbitkan di Mayo Clinic Proceedings menjelaskan beberapa mekanisme yang mungkin menyatukan pernio klasik dengan COVID toes: pertama, infeksi SARS-CoV-2 pada sel terjadi melalui reseptor ACE2 yang dimediasi oleh enzim TMPRSS2, memengaruhi sistem renin-angiotensin-aldosteron dan meningkatkan jalur angiotensin II yang bersifat vasokonstriksi, proinflamasi, dan protrombotik; kedua, infeksi virus ini memicu respons IFN-I yang kuat pada individu yang rentan; ketiga, perbedaan usia dan jenis kelamin dalam manifestasi COVID-19 — termasuk COVID toes sebagai tanda penyakit ringan — kemungkinan dijelaskan oleh perbedaan imunologis dan vaskular yang dipengaruhi hormon seks dan genetik.
Sebuah studi ekologis dari Victoria, Australia yang dipublikasikan di PLOS Global Public Health menemukan risk ratio 5,72 untuk insidensi chilblains yang berhubungan dengan infeksi COVID-19 yang terkonfirmasi, dengan hubungan yang lebih kuat pada kelompok usia 0–16 tahun selama pandemi — secara statistik menegaskan bahwa kaitan antara keduanya bukan kebetulan semata.
Namun, para peneliti menekankan bahwa COVID toes juga memiliki ciri khas: lesi umumnya muncul sekitar 16 hari setelah gejala ekstrakutan dan berprognosis baik — sebanyak 85% kasus mengalami resolusi parsial atau komplit dalam rata-rata 13 hari.
Penatalaksanaan
Tindakan Non-Farmakologis (Lini Pertama)
Penanganan awal chilblains dimulai dari penghangatan bertahap seluruh tubuh dan area yang terdampak. Yang perlu diperhatikan:
- Hindari penghangatan mendadak langsung di depan api atau sumber panas intens, karena dapat memperparah kerusakan jaringan dan memperburuk rasa nyeri
- Hangatkan secara bertahap dengan selimut atau air hangat (bukan panas)
- Gunakan pakaian berlapis (layering) dan kaus kaki tebal berbahan wol atau sintetis yang menyerap kelembapan
- Lindungi area yang rentan dengan sarung tangan, kaus kaki, pelindung telinga saat berada di lingkungan dingin
- Jaga agar tubuh tetap hangat secara keseluruhan, bukan hanya area yang terkena, karena suhu tubuh inti yang rendah memperburuk vasospasme perifer
- Berhenti merokok: nikotin menyebabkan vasokonstriksi yang memperparah kondisi
Tatalaksana Farmakologis
Nifedipine — calcium channel blocker golongan dihidropiridin — adalah terapi farmakologis yang paling didukung bukti untuk chilblains. Obat ini bekerja dengan menghambat masuknya ion kalsium ke sel otot polos pembuluh darah, menghasilkan vasodilatasi dan perbaikan aliran darah perifer. Pemberian nifedipine diketahui mempercepat penyembuhan dan mencegah rekurensi pada kasus sedang hingga berat.
Opsi lain yang kadang digunakan (terutama pada chilblains sekunder atau refrakter):
- Kortikosteroid topikal: membantu mengurangi inflamasi dan gatal pada lesi ringan-sedang
- Pentoxifylline: meningkatkan fleksibilitas eritrosit dan mengurangi viskositas darah
- Hydroxychloroquine: terutama pada kasus yang terkait lupus atau CHLE; menunjukkan efektivitas sebagai agen antiinflamasi
- Tofacitinib (penghambat JAK): dilaporkan efektif pada kasus CHLE yang refrakter terhadap terapi konvensional dalam laporan kasus yang dipublikasikan di International Journal of Dermatology
Untuk chilblains sekunder, pengobatan kondisi yang mendasarinya adalah kunci keberhasilan jangka panjang.
Komplikasi yang Perlu Diwaspadai
Sebagian besar kasus chilblains idiopatik bersifat jinak dan self-limiting, tetapi komplikasi berikut dapat terjadi:
- Superinfeksi bakteri: terutama bila terbentuk ulserasi atau bula yang pecah
- Ulserasi kronis: pada kasus berulang yang tidak dikelola dengan baik
- Jaringan parut dan perubahan pigmen yang menetap
- Gangguan psikososial: nyeri kronis dan gangguan penampilan yang memengaruhi kualitas hidup
Pencegahan: Lebih Baik dari Mengobati
Pencegahan chilblains berfokus pada manajemen termal dan perlindungan kulit:
- Pakaian yang tepat: lapisan pakaian yang efektif menahan panas tubuh, sarung tangan, kaus kaki tebal, pelindung telinga saat cuaca dingin
- Jaga kelembapan kulit: kulit yang kering lebih rentan mengalami kerusakan akibat dingin
- Hindari perubahan suhu mendadak: jangan langsung beralih dari lingkungan sangat dingin ke panas ekstrem
- Perhatikan asupan nutrisi: diet yang mendukung sirkulasi sehat (rendah lemak jenuh, kaya antioksidan)
- Aktivitas fisik yang cukup: meningkatkan sirkulasi darah perifer
- Bagi yang berisiko tinggi atau pernah mengalami chilblains: pertimbangkan konsultasi medis sejak awal musim dingin untuk tatalaksana pencegahan jika diperlukan
Relevansi di Indonesia
Meskipun Indonesia beriklim tropis dan chilblains lazimnya dikaitkan dengan negara-negara beriklim dingin, kondisi ini tidak sepenuhnya asing di konteks Indonesia. Beberapa situasi yang relevan:
- Daerah dataran tinggi seperti Dieng, Bromo, Semeru, Pegunungan Papua, dan kawasan Toba dapat mencapai suhu yang cukup rendah — terutama pada malam hari — untuk memicu chilblains pada individu yang rentan
- Aktivitas pendakian gunung yang semakin populer menempatkan pendaki pada risiko chilblains di ketinggian tinggi
- Pekerja di industri pendingin (cold storage) yang terpapar suhu rendah secara kronis
- Pasien dengan penyakit autoimun seperti lupus, yang terdapat di seluruh wilayah Indonesia, dapat mengembangkan CHLE tanpa paparan suhu ekstrem
- Konteks pasca-COVID-19: COVID toes telah dilaporkan di berbagai negara termasuk negara tropis, menunjukkan bahwa mekanisme IFN-I yang mendasarinya tidak bergantung semata pada faktor iklim
Ketika seorang pasien datang dengan keluhan kemerahan, pembengkakan, atau perubahan warna kulit pada jari-jari yang gatal dan nyeri — terutama setelah paparan dingin atau di konteks infeksi virus — chilblains harus masuk dalam daftar pertimbangan klinis, bahkan di Indonesia.
Penutup
Chilblains adalah kondisi yang menggabungkan vasospasme pembuluh darah, respons imun bawaan, dan faktor lingkungan dalam sebuah gambaran klinis yang khas namun sering kali disalahartikan. Dari sudut pandang dermatologi dan kedokteran vaskular, pemahaman yang baik tentang kondisi ini — mulai dari bentuk idiopatik yang jinak hingga varian yang terkait penyakit autoimun serius — sangat penting untuk diagnosis dan penatalaksanaan yang tepat.
Fenomena COVID toes selama pandemi memberikan pelajaran berharga: bahwa chilblains bukan sekadar kondisi “musim dingin” belaka, melainkan manifestasi kulit dari mekanisme imunologis yang lebih dalam, yang dapat dipicu oleh berbagai faktor termasuk infeksi virus. Memahami hal ini membuka peluang baru dalam diagnosis dini dan pendekatan terapi yang lebih terarah.
Artikel ini disusun untuk tujuan edukasi kesehatan umum dan tidak menggantikan konsultasi medis profesional. Jika Anda atau orang di sekitar Anda mengalami gejala yang diuraikan dalam artikel ini, segera berkonsultasi dengan dokter.
Referensi
Almahameed, A., & Pinto, D. S. (2008). Pernio (chilblains). Current Treatment Options in Cardiovascular Medicine, 10(2), 128–135. https://doi.org/10.1007/s11936-008-0014-0
Arkin, L. M., Moon, J. J., Tran, J. M., Asgari, S., O’Farrelly, C., Casanova, J. L., Cowen, E. W., Mays, J. W., Singh, A. M., & Drolet, B. A. (2021). From your nose to your toes: A review of severe acute respiratory syndrome coronavirus 2 pandemic–associated pernio. Journal of Investigative Dermatology, 141(12), 2791–2796. https://doi.org/10.1016/j.jid.2021.05.024
Burke, K. T., McGinnis, K. S., & Petronic-Rosic, V. (2021). COVID toes: Pernio-like lesions. Clinics in Dermatology, 39(3), 380–383. https://doi.org/10.1016/j.clindermatol.2021.01.016
Cappel, M. A., Cappel, J. A., & Wetter, D. A. (2021). Pernio (chilblains), SARS-CoV-2, and COVID toes unified through cutaneous and systemic mechanisms. Mayo Clinic Proceedings, 96(4), 989–1005. https://doi.org/10.1016/j.mayocp.2021.01.009
Dubey, S., Joshi, N., Stevenson, O., Gordon, C., & Reynolds, J. A. (2022). Chilblains in immune-mediated inflammatory diseases: A review. Rheumatology (Oxford), 61(12), 4631–4642. https://doi.org/10.1093/rheumatology/keac231
Elman, S. A., Mazori, D. R., & Merola, J. F. (2021). Tofacitinib for refractory chilblain lupus erythematosus. International Journal of Dermatology, 61(4), e156–e157. https://doi.org/10.1111/ijd.15625
Kashetsky, N., Mukovozov, I. M., & Bergman, J. (2021). Chilblain-like lesions (CLL) associated with COVID-19 (“COVID toes”): A systematic review. Journal of Cutaneous Medicine and Surgery, 25(6), 627–633. https://doi.org/10.1177/12034754211004575
Kolivras, A., Thompson, C., Pastushenko, I., Mathieu, M., Bruderer, P., de Vicq, M., … Richert, B. (2021). A clinicopathological description of COVID-19-induced chilblains (COVID-toes) correlated with a published literature review. Journal of Cutaneous Pathology, 49(1), 17–28. https://doi.org/10.1111/cup.14099
Sachdeva, M., Mufti, A., Maliyar, K., Lara-Corrales, I., Salcido, R., & Sibbald, C. (2021). A review of COVID-19 chilblains-like lesions and their differential diagnoses. Advances in Skin & Wound Care, 34(7), 348–354. https://doi.org/10.1097/01.ASW.0000752692.72055.74
Sawires, R., Pearce, C., Fahey, M., Clothier, H., Gardner, K., & Buttery, J. (2022). Snotwatch COVID-toes: An ecological study of chilblains and COVID-19 diagnoses in Victoria, Australia. PLOS Global Public Health, 2(10), e0000488. https://doi.org/10.1371/journal.pgph.0000488
Seirafianpour, F., Sodagar, S., Pour Mohammad, A., Panahi, P., Mozafarpoor, S., Almasi, S., & Goodarzi, A. (2020). Cutaneous manifestations and considerations in COVID-19 pandemic: A systematic review. Dermatologic Therapy, 33(6), e13986. https://doi.org/10.1111/dth.13986
Shahi, V., Wetter, D. A., Cappel, J. A., Davis, M. D. P., & Spittell, P. C. (2015). Vasospasm is a consistent finding in pernio (chilblains) and a possible clue to pathogenesis. Dermatology, 231(3), 274–279. https://doi.org/10.1159/000437224
Wang, W.-Y., & Lin, M.-C. (2024). Chilblain lupus erythematosus. New England Journal of Medicine, 391(4), e6. https://doi.org/10.1056/NEJMicm2400724
Zaladonis, A., Huang, S., & Hsu, S. (2020). COVID toes or pernio? Clinics in Dermatology, 38(6), 764–767. https://doi.org/10.1016/j.clindermatol.2020.06.002

Tinggalkan komentar