Pendahuluan
Bayangkan sebuah infeksi yang menginfeksi ratusan juta orang di seluruh dunia setiap tahunnya, namun sebagian besar penderitanya tidak menyadari keberadaannya — bahkan sama sekali tidak merasakan gejala apa pun. Begitulah gambaran chlamydia, salah satu infeksi menular seksual (IMS) bakteri yang paling umum di dunia.
Infeksi yang disebabkan oleh bakteri Chlamydia trachomatis ini bukan sekadar masalah kesehatan perseorangan. Ia adalah tantangan kesehatan masyarakat global yang nyata: mudah menular, jarang bergejala, dan bila dibiarkan tanpa penanganan dapat meninggalkan komplikasi permanen yang mengubah kualitas hidup seseorang seumur hidupnya.
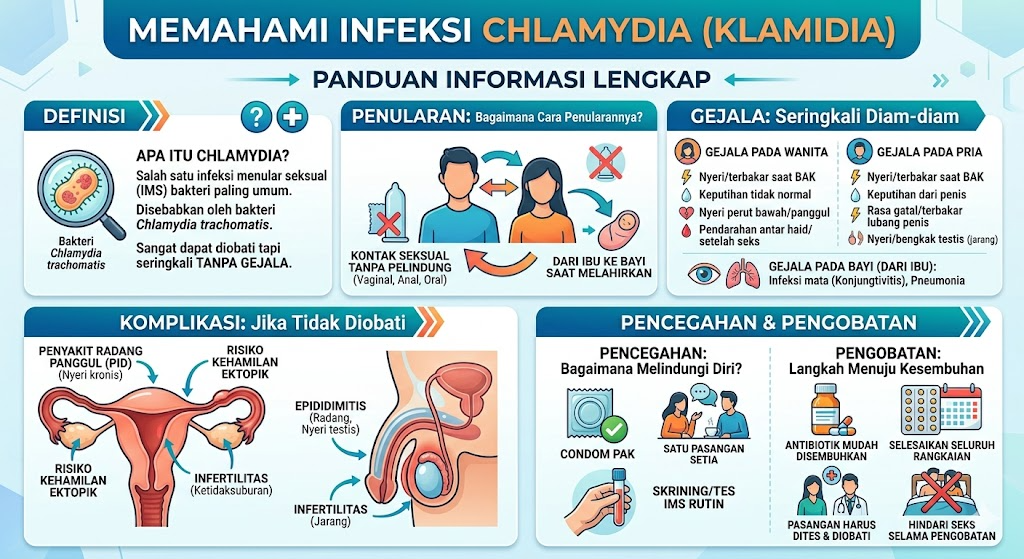
Apa Itu Chlamydia trachomatis?
Chlamydia trachomatis adalah bakteri intraseluler obligat — artinya, bakteri ini hanya dapat hidup dan berkembang biak di dalam sel-sel tubuh inangnya, bukan di luar sel seperti kebanyakan bakteri pada umumnya. Sifat inilah yang membuatnya unik sekaligus menjadi tantangan tersendiri dalam pengobatan: tidak semua antibiotik mampu menembus sel dan menghancurkannya di sana.
Bakteri ini dikenal memiliki berbagai serovarian (varian serologis) yang masing-masing menyebabkan penyakit yang berbeda. Serovar D hingga K menyebabkan infeksi saluran urogenital dan mata; serovar L1, L2, dan L3 menyebabkan lymphogranuloma venereum (LGV), bentuk infeksi yang lebih invasif; sementara serovar A, B, Ba, dan C menyebabkan trakoma — penyakit mata menular yang masih menjadi penyebab kebutaan yang dapat dicegah di negara-negara berkembang, namun ditularkan bukan melalui kontak seksual.
Dalam konteks IMS, yang dimaksud dengan “klamidia” (chlamydia) umumnya merujuk pada infeksi saluran urogenital oleh serovar D–K.
Gambaran Epidemiologi: Angka yang Mengejutkan
Skala masalah ini sungguh besar. Pada tahun 2020, diperkirakan terdapat 128,5 juta kasus infeksi baru Chlamydia trachomatis di seluruh dunia, di kalangan orang dewasa berusia 15 hingga 49 tahun. Prevalensi global diperkirakan sebesar 4,0% pada perempuan dan 2,5% pada laki-laki.
Bila digabungkan empat IMS bakteri yang dapat disembuhkan, estimasi kasusnya mencapai 374 juta infeksi baru per tahun — dengan klamidia menyumbang 129 juta kasus, diikuti trikomoniasis (156 juta), gonore (82 juta), dan sifilis (7,1 juta).
Sebuah meta-analisis besar yang melibatkan lebih dari 40.000 pasien dengan IMS dari 86 negara menemukan bahwa prevalensi C. trachomatis di antara populasi pasien IMS secara keseluruhan mencapai 41,6% (95% CI 40,1–43%). Prevalensi tertinggi ditemukan di Oseania (49,9%), diikuti Eropa (46,3%), Amerika (41,3%), Asia (41,1%), dan Afrika (36,1%).
Organisasi Kesehatan Dunia (WHO) merespons kenyataan ini dengan serius. Melalui Global Health Sector Strategies on HIV, Viral Hepatitis and STIs 2022–2030, WHO menetapkan target ambisius: pengurangan 50% kasus baru klamidia pada tahun 2030.
Kelompok yang Paling Rentan
Infeksi klamidia paling umum ditemukan pada kelompok usia muda. Data dari berbagai penjuru dunia menunjukkan pola yang konsisten. Studi di Guangzhou, Tiongkok, menemukan angka positif infeksi genital C. trachomatis sebesar 7,5%, dengan tingkat tertinggi pada perempuan usia 21–30 tahun.
Penelitian di Kenya yang melibatkan ibu hamil dan populasi risiko tinggi menemukan prevalensi C. trachomatis yang serupa antara kedua kelompok (9,6% pada ibu hamil dan 11,2% pada populasi risiko tinggi), namun prevalensi tertinggi ditemukan pada individu termuda: 15,1% pada ibu hamil berusia di bawah 20 tahun, dan mencapai 50% pada populasi risiko tinggi berusia di bawah 20 tahun.
Pola ini menegaskan bahwa remaja dan dewasa muda adalah kelompok yang paling perlu mendapatkan perhatian dalam strategi pencegahan dan skrining.
Bagaimana Chlamydia Menular?
Klamidia menular hampir secara eksklusif melalui kontak seksual — baik vaginal, anal, maupun oral — dengan seseorang yang terinfeksi. Infeksi dapat terjadi pada area genitalia (uretra, vagina/serviks), rektum, maupun faring (tenggorokan).
STI juga dapat ditularkan secara vertikal dari ibu kepada bayinya selama kehamilan atau pada saat persalinan, dengan potensi dampak negatif bagi bayi. Neonatus yang terpapar C. trachomatis pada saat lahir berisiko mengalami konjungtivitis neonatal (ophthalmia neonatorum) dan pneumonia.
Penting untuk dipahami: penggunaan kondom secara konsisten dan benar merupakan cara perlindungan yang efektif, meskipun tidak memberikan perlindungan 100%.
Gejala Klinis: Ketika Infeksi “Bersembunyi”
Aspek paling mengkhawatirkan dari klamidia adalah sifatnya yang sering tanpa gejala. Klamidia tidak menunjukkan gejala pada lebih dari 80% kasus. Ini berarti sebagian besar orang yang terinfeksi tidak mengetahui kondisinya dan secara tidak sadar dapat menularkan infeksi kepada pasangan seksualnya.
Bila gejala muncul, gejala tersebut mungkin baru tampak hingga tiga minggu setelah berhubungan seksual dengan seseorang yang terinfeksi klamidia.
Gejala pada Perempuan
Pada perempuan, infeksi umumnya terjadi di serviks (cervix uteri). Bila bergejala, manifestasi yang dapat muncul antara lain:
- Keputihan abnormal (vaginal discharge yang berbeda dari biasanya dalam jumlah, warna, atau bau)
- Rasa gatal atau perih di area vagina
- Nyeri saat buang air kecil (disuria)
- Nyeri di perut bagian bawah
- Perdarahan di antara siklus menstruasi atau setelah berhubungan seksual
Dalam studi pada perempuan di Guangzhou, keluhan yang paling sering ditemukan adalah keputihan abnormal (61,8%), diikuti cervical columnar epithelial ectopy — kondisi di mana jaringan yang seharusnya melapisi bagian dalam serviks meluas ke bagian luarnya (46,4%), gatal vagina (28,8%), dan nyeri perut bawah (22,8%).
Gejala pada Laki-laki
Pada laki-laki, infeksi umumnya terjadi di uretra. Gejala yang dapat muncul meliputi:
- Keluarnya cairan dari uretra (urethral discharge)
- Rasa terbakar atau nyeri saat berkemih
- Gatal di dalam atau di sekitar penis
- Nyeri atau pembengkakan di testis (bila infeksi berkembang menjadi epididymitis)
Infeksi di Lokasi Lain
Infeksi rektal umumnya tanpa gejala, namun dapat menimbulkan keluarnya cairan dari rektum, perdarahan, atau nyeri. Infeksi faring (pharyngeal chlamydia) juga hampir selalu tanpa gejala.
Komplikasi yang Tidak Bisa Diabaikan
Bila tidak diobati, klamidia yang “diam” ini dapat menimbulkan kerusakan yang serius dan permanen.
Pada Perempuan: Penyakit Radang Panggul
Komplikasi paling bermakna pada perempuan adalah pelvic inflammatory disease (PID) — infeksi yang menyebar dari serviks ke atas, mengenai rahim, tuba falopi, dan ovarium. Jika tidak diobati pada perempuan, klamidia genital dapat menyebar ke saluran genital bagian atas dan menyebabkan PID, yang meningkatkan risiko kehamilan ektopik, infertilitas, dan nyeri panggul kronik.
Kehamilan ektopik — kehamilan yang terjadi di luar rahim, biasanya di tuba falopi — adalah kondisi darurat medis yang mengancam jiwa. Sementara infertilitas akibat kerusakan tuba falopi adalah dampak jangka panjang yang memengaruhi kemampuan seseorang untuk memiliki anak.
Mekanisme kerusakan ini kini semakin dipahami secara ilmiah. Penelitian terkini menunjukkan bahwa infeksi C. trachomatis pada endometrium menyebabkan disregulasi microRNA (miRNA) yang mendorong respons sitokin yang merugikan, transisi epitelial-mesenkhimal yang patogenik, dan fibrosis — yang pada akhirnya mengarah pada pembentukan jaringan parut.
Pada Laki-laki: Epididimitis
Pada laki-laki, klamidia dapat menyebabkan epididymitis dan proctitis. Epididymitis adalah peradangan pada epididimis — saluran melingkar di belakang testis tempat sperma matang dan disimpan. Bila tidak diobati, ini dapat berujung pada infertilitas.
Risiko Tambahan: HIV dan Kehamilan
Infeksi klamidia meningkatkan risiko tertular atau menularkan HIV. Infeksi dengan satu IMS juga dapat memperlancar transmisi IMS lain, termasuk HIV.
Pada ibu hamil, konsekuensinya melibatkan lebih dari satu jiwa. Penelitian pada 742 ibu hamil di Spanyol menemukan prevalensi C. trachomatis sebesar 2,0% secara keseluruhan, namun melonjak menjadi 7,8% pada perempuan berusia ≤25 tahun. Infeksi pada kehamilan dikaitkan dengan risiko keguguran dan komplikasi persalinan.
Lymphogranuloma Venereum (LGV): Bentuk yang Lebih Berat
LGV disebabkan oleh strain tertentu Chlamydia trachomatis dan relatif jarang, namun terjadi kebangkitan kasusnya di beberapa negara, terutama di kalangan pria yang berhubungan seks dengan pria (LSL). LGV dapat menyebabkan ulkus genitalia, pembesaran kelenjar limfe, atau peradangan area anorektal disertai keluarnya cairan, kram perut, diare, sembelit, demam, atau nyeri saat buang air besar.
Diagnosis: Mengapa Tes Itu Penting
Mengingat mayoritas infeksi tidak bergejala, tes laboratorium adalah satu-satunya cara pasti untuk mengetahui apakah seseorang terinfeksi klamidia.
Metode diagnosis utama adalah Nucleic Acid Amplification Test (NAAT) — tes yang mendeteksi materi genetik bakteri langsung dari sampel. NAAT memiliki sensitivitas dan spesifisitas yang tinggi dan kini menjadi standar emas diagnosis.
NAAT dapat digunakan untuk deteksi patogen yang spesifik dan sensitif, dan sebagai uji diagnostik multiplex menawarkan kemungkinan untuk mendeteksi beberapa organisme dari sampel yang sama. Selain itu, dibandingkan kultur, organisme yang hidup tidak diperlukan, sehingga memungkinkan pengumpulan dan penggunaan sampel biologis yang lebih beragam dan kurang invasif — seperti urin porsi pertama pada laki-laki atau swab vagina.
Sampel dapat diambil dari beberapa lokasi tergantung pada riwayat seksual pasien: uretra atau urin pada laki-laki, serviks atau vagina pada perempuan, rektum bila ada riwayat hubungan anal, dan faring bila ada riwayat hubungan oral.
Siapa yang Perlu Dites?
Pedoman dari berbagai organisasi kesehatan internasional, termasuk WHO dan CDC Amerika Serikat, merekomendasikan skrining rutin pada:
- Perempuan aktif seksual berusia di bawah 25 tahun (setidaknya setahun sekali)
- Perempuan usia 25 tahun ke atas dengan faktor risiko (pasangan seksual baru atau multiple, dll.)
- Ibu hamil
- Individu dengan gejala IMS
- Mitra seksual dari individu yang terkonfirmasi terinfeksi
Pengobatan: Kabar Baiknya
Di sinilah kabar baiknya: klamidia dapat disembuhkan sepenuhnya dengan antibiotik. Klamidia mudah diobati dan disembuhkan dengan antibiotik. Klamidia tidak mungkin menyebabkan masalah jangka panjang jika diobati lebih awal.
Dua antibiotik yang paling umum digunakan adalah:
- Doksisiklin (doxycycline): 100 mg dua kali sehari selama 7 hari. Ini semakin direkomendasikan sebagai pilihan utama oleh pedoman terkini karena efektivitasnya yang lebih konsisten.
- Azitromisin (azithromycin): 1 gram dosis tunggal. Keunggulannya adalah dosis tunggal yang mempermudah kepatuhan pengobatan.
Doksisiklin dan azitromisin adalah dua antibiotik yang paling sering digunakan secara empiris untuk klamidia dan PID.
Apakah Resistensi Antibiotik Menjadi Masalah?
Berbeda dengan Neisseria gonorrhoeae (penyebab gonore) yang kian resisten terhadap banyak antibiotik, situasi untuk C. trachomatis relatif lebih terkendali saat ini. Sebuah studi multisentral di Spanyol pada isolat dari pasien dengan kegagalan pengobatan klinis tidak menemukan bukti resistensi genomik; semua isolat dianggap sensitif terhadap azitromisin dan doksisiklin.
Surveilans nasional di Jepang juga tidak mengidentifikasi strain yang resisten terhadap agen fluorokuinolon, tetrasiklin, atau makrolid. Namun, nilai MIC (minimum inhibitory concentration) azitromisin menunjukkan sedikit peningkatan dibandingkan surveilans sebelumnya, sehingga sensitivitasnya perlu terus dipantau.
Meski demikian, para ilmuwan terus mengeksplorasi alternatif pengobatan. Pendekatan drug repurposing (penggunaan kembali obat yang sudah ada untuk indikasi baru) mengidentifikasi epetraborole sebagai inhibitor poten untuk C. trachomatis dan N. gonorrhoeae, termasuk terhadap strain yang resisten terhadap beberapa obat. Epetraborole saat ini sedang dalam uji klinis untuk infeksi mikobakteri non-tuberkulosis dan menunjukkan harapan sebagai kandidat pengobatan IMS di masa depan.
Hal Penting Selama Pengobatan
- Pasangan seksual harus ikut diobati untuk mencegah infeksi ulang.
- Hindari hubungan seksual selama minimal 7 hari setelah selesai pengobatan (atau 7 hari setelah dosis tunggal azitromisin).
- Lakukan tes ulang tiga bulan setelah pengobatan untuk memastikan tidak ada infeksi ulang.
- Jangan menghentikan antibiotik sebelum waktunya meski gejala sudah hilang.
Tantangan dalam Pengendalian
Koinfeksi dengan IMS Lain
Klamidia sering ditemukan bersamaan dengan IMS lain. Studi di Eswatini menemukan bahwa 45,5% pasien yang positif M. genitalium juga terkoinfeksi dengan C. trachomatis, N. gonorrhoeae, atau Trichomonas vaginalis. Koinfeksi semacam ini mempersulit penatalaksanaan dan meningkatkan risiko penularan lebih lanjut.
Peran Skrining yang Optimal
Sebuah studi menunjukkan bahwa tidak ada satu pun karakteristik klinis yang mampu memprediksi infeksi IMS-positif dengan tingkat kepercayaan tinggi pada pasien dengan diagnosis klinis servistis atau PID. Pengobatan presumptif (pengobatan tanpa konfirmasi laboratorium) menyebabkan penggunaan antibiotik yang tidak perlu dalam jumlah signifikan. Ini menegaskan pentingnya akses terhadap pemeriksaan molekuler berbasis NAAT yang cepat dan terjangkau.
Pencegahan: Kuncinya Ada di Tangan Kita
Klamidia dapat dicegah. Langkah-langkah pencegahan yang efektif meliputi:
Pencegahan Primer (Mencegah Infeksi):
- Penggunaan kondom secara konsisten dan benar pada setiap hubungan seksual
- Membatasi jumlah pasangan seksual
- Berdiskusi terbuka dengan pasangan tentang riwayat dan status kesehatan seksual
- Menghindari hubungan seksual hingga pengobatan selesai bila salah satu pasangan didiagnosis IMS
Pencegahan Sekunder (Deteksi Dini):
- Skrining rutin sesuai pedoman, terutama bagi kelompok usia muda yang aktif seksual
- Pemeriksaan IMS menyeluruh sebagai bagian dari pemeriksaan antenatal pada ibu hamil
- Notifikasi dan pengobatan pasangan seksual
Sayangnya, hingga saat ini belum tersedia vaksin untuk mencegah infeksi Chlamydia trachomatis, meskipun penelitian ke arah ini terus berlangsung.
Klamidia di Indonesia: Konteks Lokal
Di Indonesia, data surveilans IMS termasuk klamidia masih terbatas dan belum merata. Pengumpulan data IMS banyak mengandalkan fasilitas layanan kesehatan tertentu dan belum mencerminkan gambaran populasi umum secara menyeluruh. Kondisi ini sejalan dengan masalah data yang diakui oleh WHO untuk banyak negara berkembang.
Dalam sistem layanan kesehatan Indonesia, penanganan IMS termasuk klamidia umumnya dilakukan di tingkat layanan primer (Puskesmas dan klinik pratama) serta poliklinik dermatovenerologi di fasilitas rujukan. Pemeriksaan NAAT untuk klamidia sudah tersedia di beberapa laboratorium klinik swasta dan rumah sakit rujukan, meski akses di daerah terpencil masih terbatas.
Program Kesehatan Reproduksi dan Pencegahan Penularan HIV dalam kerangka Jaminan Kesehatan Nasional (JKN/BPJS Kesehatan) menyediakan akses untuk konsultasi dan pengobatan IMS, namun cakupan pemeriksaan laboratorium diagnostik modern seperti NAAT masih menjadi tantangan tersendiri.
Edukasi seksual yang komprehensif, berbasis fakta, dan sensitif budaya tetap menjadi elemen krusial namun sering kali kurang mendapat perhatian dalam upaya pengendalian IMS di Indonesia.
Penutup
Klamidia adalah contoh nyata dari paradoks dalam kesehatan: infeksi yang sangat umum namun sangat tidak terlihat — sering tanpa gejala, sering tidak didiagnosis, namun dengan konsekuensi yang jauh dari tidak berbahaya.
Kabar baiknya adalah bahwa infeksi ini dapat dicegah, dapat dideteksi, dan dapat disembuhkan. Kuncinya terletak pada akses terhadap informasi yang tepat, kemauan untuk melakukan pemeriksaan kesehatan seksual secara rutin, dan pengobatan yang segera dan tuntas bila terdiagnosis.
Stigma seputar IMS sering kali menjadi penghalang terbesar. Membicarakan kesehatan seksual — dengan dokter, dengan pasangan, dengan diri sendiri — bukan tanda kelemahan atau ketidakmampuan moral. Ia adalah tanda tanggung jawab terhadap kesehatan diri dan orang-orang yang dicintai.
Artikel ini disusun untuk tujuan edukasi dan informasi kesehatan masyarakat. Artikel ini tidak menggantikan konsultasi, pemeriksaan, atau penanganan medis oleh tenaga kesehatan profesional. Apabila Anda memiliki pertanyaan atau kekhawatiran terkait kesehatan seksual Anda, hubungi dokter atau fasilitas layanan kesehatan terdekat.
Referensi
Abdelsattar, A. S., Kikiowo, B., Abutaleb, N. S., Dove, A. S., & Seleem, M. N. (2025). Repurposing epetraborole to combat Chlamydia trachomatis and Neisseria gonorrhoeae infections. Antimicrobial Agents and Chemotherapy, 70(1), e0144525. https://doi.org/10.1128/aac.01445-25
Buder, S. (2023). Urethritis — spectrum of pathogens, diagnostics and treatment. Dermatologie (Heidelberg), 74(11), 835–850. https://doi.org/10.1007/s00105-023-05230-6
Cannovo, N., Bianchini, E., Gironacci, L., Garbati, E., Di Prospero, F., Cingolani, M., Scendoni, R., & Fedeli, P. (2024). Sexually transmitted infections in adolescents and young adults: A cross section of public health. International Journal of Environmental Research and Public Health, 21(4), 501. https://doi.org/10.3390/ijerph21040501
Chawla, S., Varma, R., & Wong, A. K. C. (2026). Factors predicting STI-positive cervicitis and pelvic inflammatory disease, and implications on antibiotic use: A cross-sectional analysis. Sexual Health, 23(2). https://doi.org/10.1071/SH25221
Darville, T., Sun, X., Zhang, Y., O’Connell, C. M., Mokashi, N. V., Tang, W., Bhardwaj, A., Duncan, B., Andrews, C. W., Wiesenfeld, H. C., & Zheng, X. (2026). miRNA/mRNA analysis of increased TGF-β pathways drive epithelial-mesenchymal transition and regulatory T cell differentiation. Frontiers in Immunology, 17, 1679688. https://doi.org/10.3389/fimmu.2026.1679688
Hocking, J. S., Geisler, W. M., & Kong, F. Y. S. (2023). Update on the epidemiology, screening, and management of Chlamydia trachomatis infection. Infectious Disease Clinics of North America, 37(2), 267–288. https://doi.org/10.1016/j.idc.2023.02.007
Hu, J., Lan, Y., Zhang, D., Lan, G., & Wei, J. (2025). Global, regional, and national burden of chlamydial infection: A systematic analysis of incidence, prevalence, deaths, and DALYs with projections to 2046. Frontiers in Public Health, 13, 1674277. https://doi.org/10.3389/fpubh.2025.1674277
Kerschberger, B., Lekelem, S., Daka, M., Ntshalintshali, N., Mabhena, E., Mukooza, E., … Ciglenecki, I. (2025). Mycoplasma genitalium infection in Eswatini amid syndromic case management: Prevalence, coinfections, diagnostic challenges and treatment gaps. BMC Infectious Diseases, 25(1), 547. https://doi.org/10.1186/s12879-025-10944-0
López-Corbeto, E., González Soler, V., Tejada, G., Ramírez Marinero, A., Casabona Barbara, J., & Martínez Bueno, C. (2026). Sexually transmitted infections in pregnancy: Prevalence, coinfections, and pregnancy complications. Enfermedades Infecciosas y Microbiología Clínica (English Ed.), 503102. https://doi.org/10.1016/j.eimce.2026.503102
Ngugi, C., Nyaoke, B. A., Kingwara, L., Akinyi, P., Mmbone, M., Egondi, T. W., … Bettiol, E. (2026). Prevalence of Chlamydia trachomatis and Neisseria gonorrhoeae infections and associated risk factors among pregnant women and key populations in Kenya: A multi-centre cross-sectional study. PLOS Global Public Health, 6(2), e0005479. https://doi.org/10.1371/journal.pgph.0005479
Rowley, J., Vander Hoorn, S., Korenromp, E., Low, N., Unemo, M., Abu-Raddad, L. J., … Taylor, M. M. (2019). Chlamydia, gonorrhoea, trichomoniasis and syphilis: Global prevalence and incidence estimates, 2016. Bulletin of the World Health Organization, 97(8), 548–562P.
Takahashi, S., Yasuda, M., Wada, K., Matsumoto, M., Hayami, H., Kobayashi, K., … Masumori, N. (2021). Nationwide surveillance of the antimicrobial susceptibility of Chlamydia trachomatis from male urethritis in Japan: Comparison with the first surveillance report. Journal of Infection and Chemotherapy, 28(1), 1–5. https://doi.org/10.1016/j.jiac.2021.09.012
Tang, Y., Yang, X., Duan, L., Zhan, W., Chen, K., Chai, H., … Luo, M. (2022). Genetic and clinical characteristics of genital Chlamydia trachomatis infection in Guangzhou, China. Infection, Genetics and Evolution, 101, 105285. https://doi.org/10.1016/j.meegid.2022.105285
Villa, L., Boga, J. A., Otero, L., Vazquez, F., Milagro, A., Salmerón, P., … Piñeiro, L. (2023). Phenotypic and genotypic antimicrobial susceptibility testing of Chlamydia trachomatis isolates from patients with persistent or clinical treatment failure in Spain. Antibiotics (Basel), 12(6), 975. https://doi.org/10.3390/antibiotics12060975
World Health Organization. (2025). Chlamydia: Fact sheet. https://www.who.int/news-room/fact-sheets/detail/chlamydia

Tinggalkan komentar