Diperbarui dari artikel asli: “Sekilas tentang Malaria” (2014)
Sebelas tahun lalu, ketika artikel ini pertama kali ditulis, WHO melaporkan 627.000 kematian akibat malaria pada tahun 2012. Dunia saat itu penuh optimisme — angka kematian turun tajam sejak awal tahun 2000-an, vaksin tengah diuji, dan beberapa negara selangkah lagi mendeklarasikan diri bebas malaria. Kini, di pertengahan dekade 2020-an, gambarannya jauh lebih kompleks: ada kemajuan luar biasa di satu sisi, namun juga kemunduran dan ancaman baru di sisi lain.
Malaria tetap menjadi salah satu penyakit infeksi paling mematikan di dunia. Menurut World Malaria Report 2025 yang diterbitkan WHO, pada tahun 2024 terdapat estimasi 282 juta kasus malaria dan 610.000 kematian di 80 negara endemis. Angka ini meningkat sekitar 9 juta kasus dibanding tahun sebelumnya. Namun di balik angka yang mengkhawatirkan itu, sejak tahun 2000 hingga 2024, upaya global telah berhasil mencegah 2,3 miliar kasus dan menyelamatkan 14 juta jiwa — termasuk 1 juta jiwa yang diselamatkan sepanjang tahun 2024 saja. Malaria bisa dikendalikan. Perjalanan itu hanya tidak pernah lurus.
Mengenal Malaria: Parasit, Nyamuk, dan Lingkaran Penularan
Malaria disebabkan oleh parasit dari genus Plasmodium, yang ditularkan melalui gigitan nyamuk Anopheles betina yang terinfeksi. Ada lima spesies Plasmodium yang diketahui menginfeksi manusia: P. falciparum, P. vivax, P. malariae, P. ovale, dan — yang menjadi perhatian baru dalam beberapa tahun terakhir — P. knowlesi. Spesies terakhir ini secara alami menginfeksi kera, namun semakin banyak ditemukan pada manusia di kawasan Asia Tenggara, termasuk Malaysia dan beberapa wilayah Kalimantan.
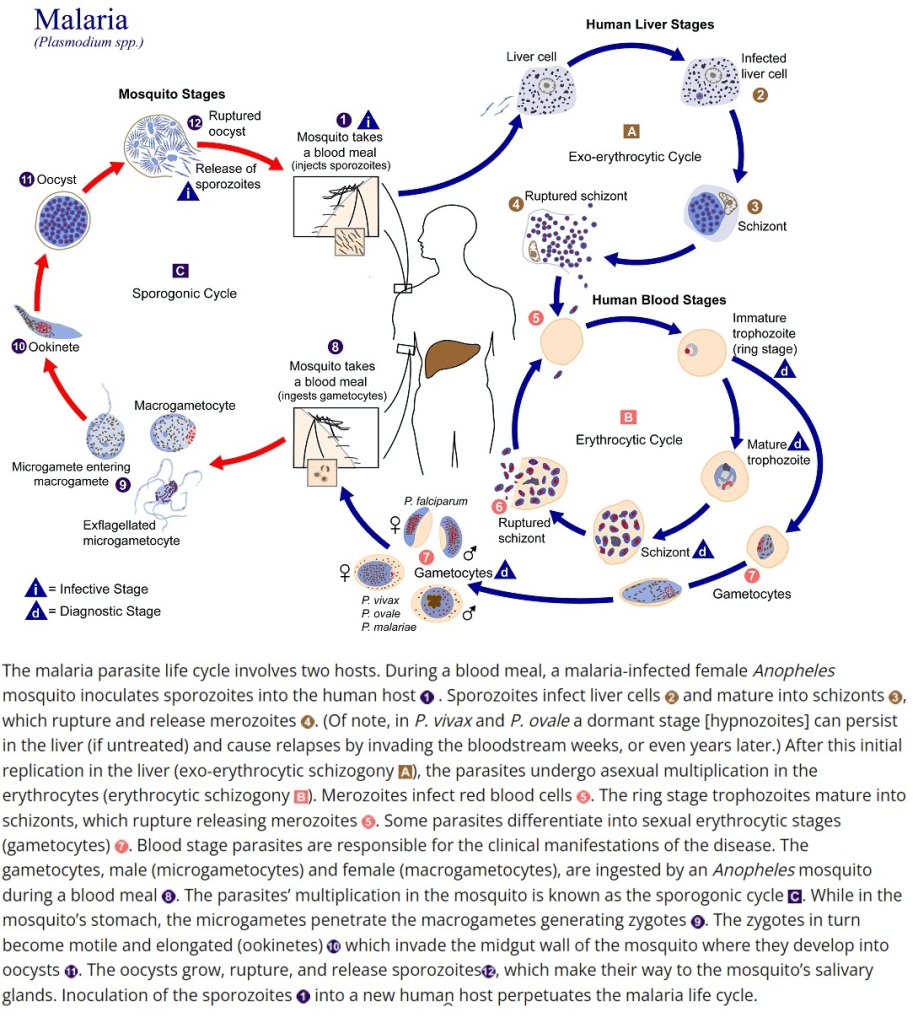
P. falciparum adalah spesies paling berbahaya dan penyebab sebagian besar kematian akibat malaria. P. vivax, meski jarang mematikan secara langsung, memiliki kemampuan membentuk stadium dorman (hipnozoit) di sel hati yang bisa aktif kembali berbulan-bulan hingga bertahun-tahun setelah infeksi awal — menjadikannya sangat sulit dieliminasi sepenuhnya. Di Indonesia, kedua spesies ini mendominasi kasus.
Siklus penularan malaria melibatkan dua inang: manusia dan nyamuk. Ketika nyamuk Anopheles menggigit manusia yang terinfeksi, ia menghisap gametosit — bentuk seksual parasit — yang kemudian berkembang biak di dalam tubuh nyamuk. Parasit dewasa dalam bentuk sporozoit bermigrasi ke kelenjar ludah nyamuk. Saat nyamuk ini menggigit manusia sehat, sporozoit masuk ke aliran darah, menuju hati, berkembang biak, lalu menyerang sel-sel darah merah. Penghancuran sel darah merah secara bergelombang inilah yang menimbulkan gejala demam khas malaria.
Gejala: Dari Demam Biasa hingga Ancaman Jiwa
Gejala malaria biasanya muncul 7 hingga 14 hari setelah gigitan nyamuk yang terinfeksi, meskipun pada P. vivax dan P. ovale masa inkubasi bisa memanjang hingga berbulan-bulan. Gejala awal sering kali menyerupai flu biasa: demam, menggigil, nyeri kepala, dan rasa tidak enak badan yang umum. Inilah yang membuat malaria sering terlambat dikenali, terutama di daerah yang tidak terbiasa dengan penyakit ini.
Pada kasus yang berkembang tanpa penanganan dalam 24 jam — terutama infeksi P. falciparum — malaria dapat berubah menjadi kondisi yang mengancam jiwa. Malaria berat ditandai dengan penurunan kesadaran, anemia berat, gagal ginjal akut, gangguan pernapasan, hingga syok. Cerebral malaria atau malaria otak, suatu komplikasi di mana parasit menyumbat pembuluh darah kecil di otak, bisa berujung pada kematian atau kecacatan permanen bahkan pada pasien yang akhirnya selamat.
Kelompok paling rentan adalah anak-anak di bawah usia 5 tahun — yang belum membangun kekebalan alami — ibu hamil, penderita HIV/AIDS, dan wisatawan dari daerah bebas malaria yang memasuki kawasan endemis tanpa perlindungan apapun. Secara global, sekitar 75% kematian akibat malaria di kawasan Afrika terjadi pada anak-anak di bawah usia lima tahun.
Diagnosis: Konfirmasi Sebelum Pengobatan
WHO menegaskan dalam pedoman terbarunya bahwa setiap kecurigaan kasus malaria harus dikonfirmasi dengan pemeriksaan laboratorium sebelum pengobatan dimulai. Dua metode utama tersedia: pemeriksaan mikroskopis pada apusan darah tebal dan tipis, yang merupakan standar emas diagnosis malaria; dan Rapid Diagnostic Test (RDT) berbasis deteksi antigen, yang lebih mudah dilakukan di lapangan tanpa peralatan canggih.
Pada situasi tertentu — terutama di daerah terpencil dengan akses laboratorium sangat terbatas — pengobatan presumtif dapat dipertimbangkan. Namun ini harus menjadi pengecualian, bukan kebiasaan, karena pemberian antimalaria tanpa konfirmasi diagnosis justru mempercepat resistensi obat. Di Indonesia, penggunaan RDT di puskesmas dan pos kesehatan terpencil telah menjadi strategi penting dalam memperluas jangkauan diagnosis, khususnya di Papua dan Nusa Tenggara.
Pengobatan: Artemisinin dan Ancaman Resistensi
Selama lebih dari dua dekade, terapi kombinasi berbasis artemisinin (artemisinin-based combination therapy/ACT) menjadi andalan pengobatan malaria, khususnya untuk P. falciparum. Artemisinin bekerja sangat cepat membunuh parasit dalam darah, sementara obat pasangannya — seperti lumefantrine, amodiaquine, atau mefloquine — bertugas membasmi sisa parasit yang mungkin bertahan.
Namun ancaman terbesar saat ini adalah resistensi. Sesuai laporan WHO terbaru, resistensi parsial terhadap artemisinin kini sudah dikonfirmasi di Eritrea, Rwanda, Uganda, dan Tanzania di Afrika, serta dicurigai ada di Ethiopia, Sudan, Namibia, dan Zambia. Resistensi ini muncul jauh lebih lama dari yang diperkirakan, mengingat resistensi artemisinin pertama kali terdeteksi di kawasan Mekong Raya (Kamboja, Thailand, Myanmar) pada awal 2010-an. Saat ini di beberapa negara Afrika, resistensi terhadap piperaquine — salah satu obat kombinasi artemisinin — juga mulai dilaporkan.
Untuk P. vivax, pengobatan memerlukan dua tahap: membunuh parasit dalam darah merah dan membasmi hipnozoit di hati. Primaquine adalah satu-satunya obat yang efektif untuk tahap kedua, namun penggunaannya memerlukan pemeriksaan defisiensi enzim G6PD (glucose-6-phosphate dehydrogenase) terlebih dahulu, karena pada pasien dengan kekurangan enzim ini, primaquine dapat menyebabkan anemia hemolitik yang serius. Di Indonesia, pemeriksaan G6PD sebelum pemberian primaquine sudah menjadi bagian dari protokol nasional.
Pencegahan: Kelambu, Semprotan, Kemoprofilaksis, dan Vaksin
Pencegahan malaria bersifat berlapis dan harus disesuaikan dengan kondisi setempat. Beberapa pendekatan yang terbukti efektif antara lain sebagai berikut.
Pertama, kelambu berinsektisida (Long-lasting Insecticidal Nets/LLINs). Tidur di bawah kelambu berinsektisida yang bertahan lama tetap menjadi salah satu intervensi paling efektif dan terjangkau untuk melindungi individu, terutama anak-anak dan ibu hamil. Generasi terbaru kelambu menggunakan kombinasi dua insektisida untuk mengatasi resistensi nyamuk terhadap insektisida tunggal.
Kedua, indoor residual spraying (IRS) atau penyemprotan insektisida di dalam rumah. Penyemprotan pada permukaan dinding dalam rumah membunuh nyamuk yang hinggap setelah menggigit. Efektivitasnya bergantung pada jenis insektisida dan cakupan penyemprotan yang memadai.
Ketiga, kemoprofilaksis untuk wisatawan dan ibu hamil. Bagi mereka yang akan memasuki kawasan endemis malaria, dokter dapat meresepkan obat antimalaria sebagai pencegahan. Bagi ibu hamil di daerah endemis tinggi, Intermittent Preventive Treatment in Pregnancy (IPTp) — pemberian sulfadoxine-pyrimethamine secara berkala selama kehamilan — direkomendasikan WHO sebagai standar perlindungan.
Keempat — dan ini adalah perkembangan paling signifikan sejak artikel asli ditulis pada 2014 — vaksin malaria. Apa yang satu dekade lalu masih berupa harapan dan uji klinis, kini menjadi kenyataan. WHO telah merekomendasikan dua vaksin malaria: RTS,S/AS01 (nama dagang Mosquirix) dan R21/Matrix-M. Pada Desember 2024, sebanyak 17 negara Afrika telah memasukkan vaksin malaria ke dalam program imunisasi rutin anak-anak mereka. Vaksin ini terbukti mengurangi risiko malaria klinis secara bermakna pada anak kecil, meskipun perlindungannya belum sempurna dan menurun setelah beberapa bulan, sehingga dosis booster tetap diperlukan. Vaksin malaria bukanlah peluru perak, tetapi merupakan tambahan penting dalam perangkat pengendalian malaria modern.
Malaria di Indonesia: Kemajuan di Tengah Tantangan Berat
Indonesia adalah negara endemis malaria kedua terbesar di Asia, setelah India. Menurut data Kementerian Kesehatan, pada tahun 2023 tercatat 418.546 kasus malaria di Indonesia — turun dari 443.530 kasus pada 2022. Sebanyak 369.119 kasus, atau sekitar 88%, ditemukan di empat provinsi Papua: Papua, Papua Tengah, Papua Selatan, dan Papua Pegunungan. Kawasan Nusa Tenggara, Sumba, dan Kabupaten Penajam Paser Utara di Kalimantan Timur juga masih menjadi daerah penularan aktif.
Dari sisi target eliminasi, progres Indonesia layak diapresiasi. Berdasarkan data Kemenkes, pada tahun 2023 sebanyak 389 kabupaten/kota telah mencapai tahap eliminasi malaria, melebihi target 385 kabupaten/kota. Pemerintah menetapkan target seluruh Indonesia bebas malaria pada tahun 2030. Namun Positivity Rate nasional masih di angka 12,08% pada 2023 — jauh dari target nasional di bawah 5%.
Tantangan menuju eliminasi nasional bukan sekadar angka. Daerah-daerah yang belum mencapai eliminasi adalah wilayah dengan kondisi geografis dan sosial budaya yang sangat berat — kawasan hutan terpencil, wilayah perbatasan, daerah dengan aksesibilitas rendah, dan komunitas yang secara historis sulit dijangkau layanan kesehatan formal. Di kawasan ini, tidak cukup hanya mengandalkan kelambu dan obat; diperlukan pendekatan yang menyentuh faktor determinan sosial kesehatan secara menyeluruh.
Tantangan lain yang tidak bisa diabaikan adalah kemunculan malaria zoonotik — khususnya P. knowlesi — yang dilaporkan di beberapa kabupaten di Kalimantan dan Sumatera. Meskipun secara global belum dimasukkan dalam kriteria eliminasi WHO, keberadaan spesies ini menuntut kewaspadaan lebih dan penguatan kapasitas diagnosis molekuler (PCR) di tingkat daerah.
Perubahan Iklim dan Masa Depan Malaria
Salah satu faktor yang semakin tidak bisa diabaikan adalah hubungan antara perubahan iklim dan dinamika malaria. Suhu yang lebih hangat dan pola curah hujan yang berubah memengaruhi siklus hidup nyamuk Anopheles dan distribusi geografis penyakit ini. Analisis dari Malaria Atlas Project memperkirakan perubahan iklim berpotensi menyebabkan 550.000 kematian tambahan akibat malaria antara tahun 2030 dan 2049, terutama akibat cuaca ekstrem yang menciptakan kondisi ideal bagi berkembang biaknya vektor.
Banjir besar di Pakistan pada 2022 menjadi pelajaran nyata: setelah banjir surut, genangan air yang tersisa menjadi tempat perindukan nyamuk, dan kasus malaria melonjak delapan kali lipat antara 2021 dan 2023. Indonesia, dengan posisi geografisnya yang rawan bencana iklim, perlu mengintegrasikan risiko malaria ke dalam perencanaan tanggap bencana.
Dari Mimpi Menjadi Komitmen
Pada artikel asli tahun 2014, ditulis harapan agar Indonesia bisa mengikuti jejak negara-negara yang telah mendapat sertifikasi bebas malaria. Kini daftarnya semakin panjang: per 2025, WHO telah mensertifikasi 47 negara dan satu wilayah sebagai bebas malaria, termasuk Georgia dan Suriname yang baru disertifikasi pada 2025, serta Timor-Leste yang berhasil mencapai nol kasus indigenous selama tiga tahun berturut-turut.
Indonesia tidak berada di titik yang sama dengan negara-negara kecil tersebut dalam hal skala tantangan, tetapi arahnya benar. Target bebas malaria 2030 yang ditetapkan pemerintah bukan sekadar slogan — ada peta jalan nyata, ada anggaran, ada program inovatif seperti Mass Drug Administration (MDA), dan ada komitmen lintas sektor yang terus dibangun.
Apa yang bisa kita lakukan secara individu? Tidak banyak yang berubah dari nasihat lama: lindungi diri dengan kelambu saat berada di daerah endemis, gunakan pakaian lengan panjang di malam hari, konsultasikan kemoprofilaksis sebelum bepergian ke wilayah risiko tinggi, dan — mungkin yang paling penting — tingkatkan kesadaran. Malaria bukan hanya masalah kawasan timur Indonesia. Selama satu kasus pun masih ada, risiko itu milik kita bersama.
Referensi
Aguti, M., Kizza, J., Kakuru, A., Nakalembe, M., Nankabirwa, J. I., Gaw, S. L., Rosenthal, P. J., Kamya, M., & Dorsey, G. (2025). Maternal and household risk factors for malaria in pregnancy and low birthweight: a prospective cohort study from Uganda. Malaria Journal, 25(1), 30. https://doi.org/10.1186/s12936-025-05746-3
Kementerian Kesehatan Republik Indonesia. (2024). Keputusan Menteri Kesehatan Republik Indonesia Nomor HK.01.07/MENKES/1988/2024 tentang Peta Jalan Eliminasi Malaria dan Pencegahan Penularan Kembali di Indonesia Tahun 2025–2045. Kemenkes RI. https://malaria.kemkes.go.id/sites/default/files/2025-03/20250219100417KMK%20No%20HK%2001%2007%20MENKES%201988%202024%20ttg%20Peta%20Jalan%20Eliminasi%20Malaria%20dan%20Pencegahan%20Penularan%20Kembali%20di%20Indonesia%20Th%202025%202045%20signed.pdf
Kementerian Kesehatan Republik Indonesia. (2024, Mei 27). Cegah dan kendalikan malaria. Sehat Negeriku. https://sehatnegeriku.kemkes.go.id/baca/rilis-media/20240528/5345585/cegah-dan-kendalikan-malaria/
Lake, M. W., Asemahagn, M. A., Nigussie, T. Z., Gelaye, K. A., Muchie, K. F., Engedaw, H. A., & Yenesew, M. A. (2025). Resurgence of malaria in the Amhara Region, Ethiopia (2014–2024): trends, spatial expansion, and control challenges. Malaria Journal, 24(1), 425. https://doi.org/10.1186/s12936-025-05668-0
The Lancet Microbe. (2025). WHO world malaria report 2024. The Lancet Microbe, 6(3). https://doi.org/10.1016/S2666-5247(25)00001-1
Ullah, I., Baig, R. M., Riaz, A., Mukhtar, M., Khan, M. A., Zaib, A., Muhammad, N., Khan, S., Ali, A., Ahmad, A., & Del Angel Nunez, R. M. (2025). Fighting malaria in Shangla District, Pakistan: insight into epidemiology, risk factors, and strategic control measures (2020–2024). Malaria Journal, 24(1), 353. https://doi.org/10.1186/s12936-025-05515-2
World Health Organization. (2024, Desember 11). World malaria report 2024. WHO. https://www.who.int/teams/global-malaria-programme/reports/world-malaria-report-2024
World Health Organization. (2025). World malaria report 2025. WHO. https://www.who.int/teams/global-malaria-programme/reports/world-malaria-report-2025
World Health Organization. (2025, Desember 4). Malaria: Fact sheet. WHO. https://www.who.int/news-room/fact-sheets/detail/malaria
Artikel ini merupakan pembaruan dari tulisan “Sekilas tentang Malaria” yang pertama kali dipublikasikan pada 28 April 2014, bertepatan dengan Hari Malaria Sedunia. Data dan informasi telah diperbarui berdasarkan literatur dan pedoman terkini per 2025.

Tinggalkan komentar