Seorang ibu datang ke poli dengan cerita yang terasa familiar. Putrinya yang berusia tiga tahun demam sejak dua hari lalu, batuk pilek, lalu pagi ini tubuhnya dipenuhi bentol-bentol merah yang gatal—muncul tiba-tiba, berpindah-pindah, kadang menyatu membentuk pola seperti peta. “Apakah anak saya alergi obat parasetamol, Dok?” tanyanya cemas. Skenario seperti ini terjadi setiap hari di praktik umum, IGD, hingga klinik anak. Dan pada sebagian besar kasus, jawabannya bukan alergi obat—melainkan urtikaria yang dipicu oleh infeksi itu sendiri. Fenomena ini lumrah, bahkan klasik, pada populasi anak.
Urtikaria Sekilas: Apa yang Sebenarnya Kita Lihat di Kulit?
Urtikaria adalah reaksi kulit berupa bentol menonjol berwarna pucat atau kemerahan (disebut wheal), dikelilingi halo eritema, dan disertai rasa gatal yang khas. Karakter utamanya adalah bersifat sementara: setiap bentol biasanya hilang dalam beberapa jam hingga kurang dari 24 jam, lalu muncul kembali di lokasi lain. Pada sekitar 40% kasus, urtikaria disertai pembengkakan jaringan yang lebih dalam, yang disebut angioedema, dan pada anak sering mengenai bibir, kelopak mata, atau punggung tangan. Bila keluhan berlangsung kurang dari enam minggu, kita menyebutnya urtikaria akut; jika lebih, barulah disebut kronis. Pada anak, bentuk akutlah yang mendominasi (Sekerel dkk., 2023; Zuberbier dkk., 2022).
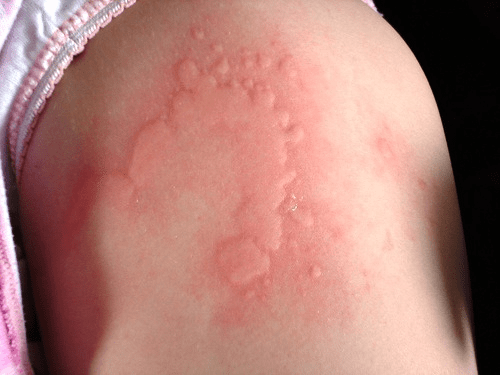
Seberapa Besar Peran Infeksi Sebagai Pemicu?
Angkanya cukup mengejutkan bagi banyak orang tua. Berbagai studi menunjukkan bahwa infeksi—terutama infeksi virus—menjadi pemicu 40% hingga lebih dari 80% kasus urtikaria akut pada anak, jauh melampaui alergi makanan atau obat. Sebuah studi pada 515 anak yang datang dengan urtikaria ke IGD di Thailand menemukan infeksi sebagai penyebab nomor satu lintas seluruh kelompok usia anak, diikuti jauh di belakang oleh makanan, obat, dan gigitan serangga (Techasatian dkk., 2021). Pola yang sama dilaporkan dari Italia, Portugal, Turki, dan negara-negara Eropa lain (Sekerel dkk., 2023; Talarico dkk., 2021). Konsekuensi klinisnya penting: ketika seorang anak muncul bentol mendadak beberapa hari setelah mulai batuk-pilek atau sedang mengonsumsi antibiotik, tergesa-gesa menyalahkan si antibiotik adalah kesalahan yang sering terjadi dan dapat berdampak panjang bagi pilihan terapi si anak di masa depan.
Pemain Utama di Balik Layar: Sel Mast
Untuk memahami mengapa infeksi bisa menghasilkan bentol di kulit, kita perlu berkenalan dengan aktor kunci: sel mast (mast cell). Ini adalah sel sistem imun yang tersebar di jaringan kulit, saluran napas, dan saluran cerna—tepatnya bersarang di sekitar pembuluh darah kecil dan ujung saraf sensorik. Setiap sel mast dipenuhi granula yang menyimpan histamin, triptase, prostaglandin D2, leukotrien, dan beragam sitokin. Anggap saja sel mast sebagai “gudang amunisi inflamasi” yang diposisikan strategis tepat di perbatasan tubuh dengan dunia luar.
Ketika sel mast teraktivasi dan melepaskan isinya—proses yang disebut degranulasi—histaminlah yang bertanggung jawab atas trio gejala klasik: pembuluh darah melebar (menghasilkan kemerahan), kebocoran cairan dari kapiler ke jaringan sekitarnya (menghasilkan tonjolan bentol), dan rangsangan ujung saraf sensorik (menghasilkan gatal). Semua itu terjadi dalam hitungan menit. Pertanyaan inti kita adalah: bagaimana mungkin sebuah virus pilek atau bakteri di tenggorokan sampai bisa “memerintahkan” sel mast di kulit untuk meledak?
Empat Jalur yang Menghubungkan Infeksi dan Urtikaria
Jawabannya terletak pada kenyataan bahwa sel mast bukanlah sekadar sel alergi. Sel mast juga merupakan sentinel imunitas bawaan, dan memiliki setidaknya empat jalur aktivasi ketika tubuh menghadapi infeksi.
Jalur pertama adalah melalui sistem komplemen. Ketika patogen masuk, kaskade komplemen teraktivasi—apakah melalui jalur klasik, alternatif, maupun lektin—dan menghasilkan fragmen C3a dan C5a yang disebut anafilatoksin. Nama ini tidak diberikan dengan sembarangan: sel mast memiliki reseptor khusus untuk C3a dan C5a di permukaannya, dan begitu anafilatoksin berikatan, sel mast mengalami degranulasi tanpa perlu perantara IgE alergi sama sekali. Inilah mengapa urtikaria akibat infeksi tidak selalu menunjukkan hasil “positif” pada tes alergi klasik—mekanismenya memang berbeda dari alergi makanan atau obat (Elieh Ali Komi dkk., 2020).
Jalur kedua adalah aktivasi langsung oleh pola molekul patogen. Sel mast membawa beragam reseptor pengenal pola (pattern-recognition receptors), termasuk Toll-like receptors (TLR). Reseptor-reseptor ini mengenali komponen khas mikroba—RNA untai ganda virus, lipopolisakarida bakteri Gram negatif, peptidoglikan bakteri Gram positif—dan memicu sel mast untuk melepaskan TNF-α, IL-6, serta mediator inflamasi lain (Marshall, 2004). Jalur ini bekerja tanpa perlu antibodi sama sekali.
Jalur ketiga melibatkan kompleks imun. Saat tubuh mulai memproduksi antibodi terhadap patogen, kompleks antigen-antibodi akan terbentuk dan dapat mengaktifkan komplemen (reaksi hipersensitivitas tipe III). Mekanisme ini khususnya menonjol pada infeksi hepatitis virus, mononukleosis infeksiosa akibat Epstein-Barr virus, dan infeksi Streptococcus pyogenes grup A—tersangka yang bertanggung jawab atas sekitar 17% kasus urtikaria akut pada anak (Sekerel dkk., 2023; Brehler dkk., 2023).
Jalur keempat, yang sering terlupakan, adalah sensitisasi sel mast oleh sitokin inflamasi. Saat tubuh berperang melawan infeksi, sitokin seperti IL-33, IL-1β, TNF-α, dan thymic stromal lymphopoietin (TSLP) beredar dalam jumlah tinggi. Sitokin-sitokin ini menurunkan ambang aktivasi sel mast—artinya, sel mast menjadi jauh lebih “sensitif” sehingga rangsangan kecil yang biasanya tidak memicu reaksi kini cukup untuk membuatnya meledak (Sekerel dkk., 2023).
Mengapa Anak Lebih Rentan Dibandingkan Dewasa?
Jika mekanismenya sama pada dewasa, mengapa urtikaria yang dipicu infeksi jauh lebih sering kita jumpai pada anak? Beberapa alasan berpadu di sini. Pertama, anak-anak—terutama usia prasekolah—mengalami infeksi virus jauh lebih sering, sebagian karena sistem imunnya sedang “belajar” mengenali ribuan patogen baru. Enam hingga sepuluh episode infeksi saluran napas atas per tahun adalah hal normal pada balita, dibanding dua hingga empat kali pada dewasa.
Kedua, respons imun anak cenderung condong ke arah Th2, yang secara alami berasosiasi dengan aktivasi sel mast dan basofil. Anak atopik—yang juga memiliki asma, dermatitis, atau rinitis alergi—memiliki risiko urtikaria yang jauh lebih tinggi, sekitar 20% dibandingkan 15% pada anak non-atopik (Brehler dkk., 2023). Ketiga, terdapat fenomena unik pada anak usia 4 bulan sampai 4 tahun yang disebut urticaria multiforme—bentol polisiklik menyerupai cincin atau target dengan area tengah yang kebiruan, yang sering muncul setelah infeksi virus ringan. Bentuk ini sering salah didiagnosis sebagai erythema multiforme atau bahkan reaksi alergi berat, padahal perjalanannya jinak dan sembuh sendiri (Sekerel dkk., 2023).
Siapa Saja “Tersangka” yang Paling Sering?
Daftar patogen yang terlibat cukup panjang. Di kelompok virus, yang paling sering dilaporkan adalah virus saluran napas atas (rinovirus, adenovirus, respiratory syncytial virus, enterovirus), Epstein-Barr virus, sitomegalovirus, virus hepatitis A, B, dan C, herpes simpleks, dan rotavirus. Sejak pandemi, SARS-CoV-2 bergabung dalam daftar ini—urtikaria dilaporkan menjadi manifestasi kulit pada 10–20% anak dengan COVID-19 (Sekerel dkk., 2023; Brehler dkk., 2023). Pada kelompok bakteri, Streptococcus pyogenes grup A menempati urutan teratas dan tidak boleh terlewat, mengingat potensi komplikasinya seperti demam rematik. Mycoplasma pneumoniae dan Helicobacter pylori juga dilaporkan, meski hubungan terakhir masih diperdebatkan. Parasit, meski jarang di populasi urban, tetap layak dipertimbangkan—terutama bila ditemukan eosinofilia pada pemeriksaan darah.
Pesan Praktis untuk Orang Tua dan Klinisi
Bagi orang tua, munculnya bentol gatal pada anak yang sedang atau baru saja pulih dari infeksi sebaiknya tidak langsung dilabeli sebagai alergi obat. Konsultasikan ke dokter agar penyebab dapat dievaluasi secara sistematis, karena salah diagnosis alergi obat dapat mempersempit pilihan terapi antibiotik anak seumur hidupnya.
Bagi klinisi, urtikaria akut pada anak dengan riwayat infeksi pada umumnya bersifat self-limiting dan tidak memerlukan pemeriksaan laboratorium rutin, kecuali bila ada petunjuk klinis spesifik seperti angioedema berat, keluhan sistemik, demam persisten, atau kecurigaan ke arah infeksi streptokokus (Caffarelli dkk., 2019). Antihistamin H1 generasi kedua—setirizin, loratadin, feksofenadin—tetap menjadi tulang punggung terapi simtomatik, dengan dosis yang disesuaikan usia dan berat badan. Kortikosteroid sistemik hanya dicadangkan untuk kasus dengan angioedema berat atau urtikaria yang refrakter, dan hanya dalam kurun singkat. Yang jauh lebih penting adalah mengidentifikasi infeksi yang membutuhkan terapi spesifik—terutama Streptococcus pyogenes—dan menahan diri dari refleks melabeli anak “alergi antibiotik” hanya karena bentol muncul saat ia meminum amoksisilin (Ensina dkk., 2025).
Pada akhirnya, urtikaria yang dipicu infeksi adalah bahasa tubuh yang agak kasar: cara sistem imun bawaan mengumumkan bahwa ia sedang bekerja keras di medan tempur mikroskopik di dalam tubuh. Bentol tersebut menjengkelkan, membuat anak rewel, dan mengganggu tidur—tetapi pada sebagian besar kasus akan mereda dengan sendirinya seiring mundurnya infeksi, meninggalkan kulit yang utuh dan sistem imun yang sedikit lebih berpengalaman dari sebelumnya.
Referensi
Brehler, A. C. E., Bauer, A., & Wedi, B. (2023). Urticaria in childhood—what’s new? Allergo Journal International, 32(8), 318–325. https://doi.org/10.1007/s40629-023-00271-8
Caffarelli, C., Paravati, F., El Hachem, M., Duse, M., Bergamini, M., Simeone, G., Capra, L., Cardinale, F., Dondi, A., Diaferio, L., Manca, E., Magistrelli, A., Miniello, V. L., Pelosi, U., Tosca, M. A., Varin, E., Calvani, M., Chiappini, E., Miceli Sopo, S., … Cravidi, C. (2019). Management of chronic urticaria in children: A clinical guideline. Italian Journal of Pediatrics, 45(1), 101. https://doi.org/10.1186/s13052-019-0695-x
Elieh Ali Komi, D., Shafaghat, F., & Kovanen, P. T. (2020). Mast cells and complement system: Ancient interactions between components of innate immunity. Allergy, 75(11), 2818–2828. https://doi.org/10.1111/all.14413
Ensina, L. F., Brandão, L., Netchiporouk, E., & Ben-Shoshan, M. (2025). Managing chronic urticaria in children: An update. Current Allergy and Asthma Reports, 25(1), 21. https://doi.org/10.1007/s11882-025-01202-z
Marshall, J. S. (2004). Mast-cell responses to pathogens. Nature Reviews Immunology, 4(10), 787–799. https://doi.org/10.1038/nri1460
Sekerel, B. E., Ilgun Gurel, D., Sahiner, U. M., Soyer, O., & Kocaturk, E. (2023). The many faces of pediatric urticaria. Frontiers in Allergy, 4, 1267663. https://doi.org/10.3389/falgy.2023.1267663
Talarico, V., Marseglia, G. L., Lanari, M., Esposito, S., Masi, S., De Filippo, M., Gallelli, L., Licari, A., Lubrano, R., & Zampogna, S. (2021). Pediatric urticaria in the Emergency Department: Epidemiological characteristics and predictive factors for its persistence in children. European Annals of Allergy and Clinical Immunology, 53(2), 80–85. https://doi.org/10.23822/EurAnnACI.1764-1489.148
Techasatian, L., Phungoen, P., Chaiyarit, J., & Uppala, R. (2021). Etiological and predictive factors of pediatric urticaria in an emergency context. BMC Pediatrics, 21(1), 92. https://doi.org/10.1186/s12887-021-02553-y
Zuberbier, T., Abdul Latiff, A. H., Abuzakouk, M., Aquilina, S., Asero, R., Baker, D., Ballmer-Weber, B., Bangert, C., Ben-Shoshan, M., Bernstein, J. A., Bindslev-Jensen, C., Brockow, K., Brzoza, Z., Chong Neto, H. J., Church, M. K., Criado, P. R., Danilycheva, I. V., Dressler, C., Ensina, L. F., … Maurer, M. (2022). The international EAACI/GA2LEN/EuroGuiDerm/APAAACI guideline for the definition, classification, diagnosis, and management of urticaria. Allergy, 77(3), 734–766. https://doi.org/10.1111/all.15090

Tinggalkan komentar