Cutaneous larva migrans — atau disingkat CLM, yang secara harfiah berarti larva yang bermigrasi di lapisan kulit — adalah salah satu infeksi parasit kulit yang paling sering dijumpai di daerah tropis dan subtropis. Di Indonesia, kondisi ini bukan sesuatu yang langka, terutama di daerah dengan sanitasi lingkungan yang belum optimal dan kebiasaan berjalan tanpa alas kaki. Penyakit ini dikenal pula dengan nama creeping eruption — erupsi yang merayap — karena gambaran klinisnya yang khas: lesi berliku-liku menyerupai jalur seekor cacing yang bergerak di bawah permukaan kulit.
Artikel ini merupakan pembaruan dari tulisan terdahulu yang terbit pada 2015, dengan merujuk pada bukti ilmiah terkini serta pedoman klinis yang berlaku.
Apa Itu Cutaneous Larva Migrans?
CLM adalah infeksi dermal yang disebabkan oleh invasi larva cacing tambang (cacing gelang) yang bukan inang alami manusia. Larva ini menembus kulit ketika seseorang bersentuhan langsung dengan tanah atau pasir yang terkontaminasi kotoran hewan — terutama anjing dan kucing. Karena manusia bukan inang sejati dari cacing-cacing ini, larva tidak mampu menembus lapisan dermis lebih dalam dan terjebak di lapisan epidermis dan lapisan paling atas dermis, bergerak secara acak sambil meninggalkan jejak peradangan yang khas (Kuna et al., 2023).
Secara klinis, CLM ditandai dengan lesi eritematosa berbentuk jalur berkelok-kelok (serpiginous) yang gatal dan sedikit menonjol di permukaan kulit. Jalur ini bergerak beberapa milimeter hingga sentimeter setiap harinya, mencerminkan pergerakan larva yang masih hidup di dalam kulit (Gill et al., 2020).
Siapa yang Menyebabkannya?
Sejumlah spesies cacing bisa menjadi penyebab CLM. Yang paling sering dijumpai adalah Ancylostoma braziliense dan Ancylostoma caninum — cacing tambang pada anjing dan kucing — yang bertanggung jawab atas sebagian besar kasus CLM di seluruh dunia (Kuna et al., 2023). Spesies lain yang juga dilaporkan sebagai penyebab antara lain Uncinaria stenocephala, Bunostomum phlebotomum, Ancylostoma ceylanicum, Ancylostoma tibaeforme, Strongyloides papillosus, dan Strongyloides westeri.
Dalam beberapa kasus, cacing yang sejatinya menggunakan manusia sebagai inang utama — seperti Necator americanus dan Ancylostoma duodenale — juga dapat menyebabkan gambaran serupa, meskipun pada mereka larva umumnya dapat menembus lapisan kulit lebih dalam dan menyelesaikan siklus hidupnya di dalam tubuh manusia (Patil et al., 2024).
Bagaimana Siklus Penularannya?
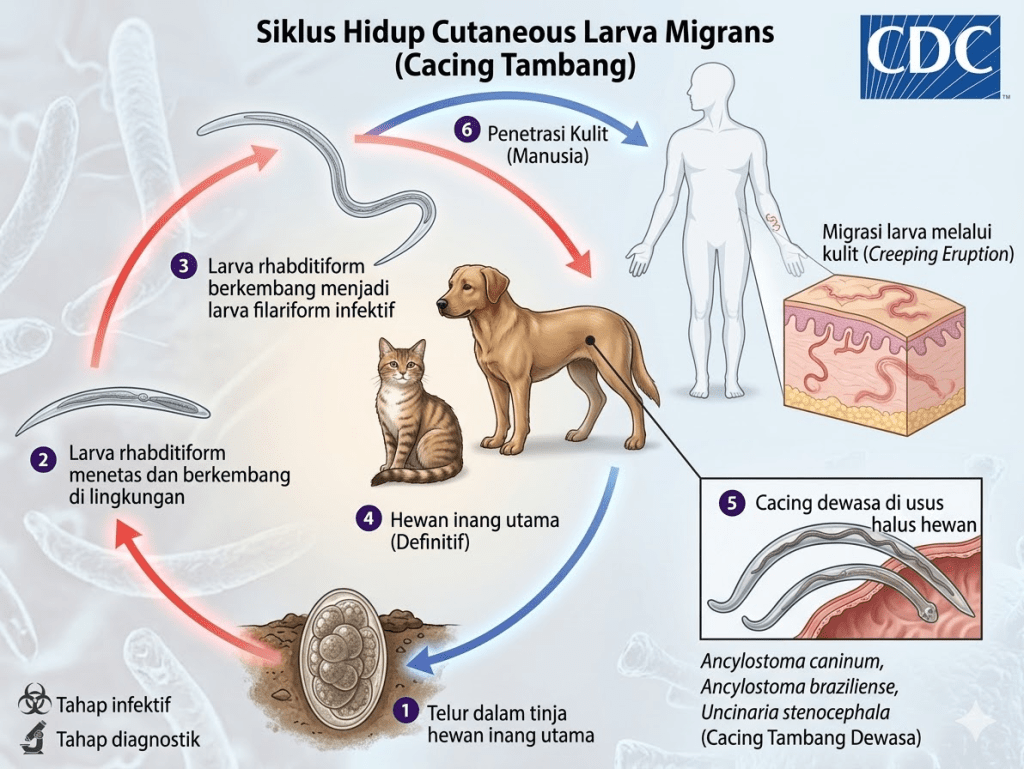
Memahami siklus hidup parasit ini penting untuk memutus rantai penularan:
Inang definitif — anjing, kucing, atau hewan lainnya — mengeluarkan telur cacing tambang bersama tinja. Di lingkungan yang hangat, lembap, dan berpasir, telur ini menetas dan berkembang menjadi larva infektif (larva stadium ketiga). Larva inilah yang akan menembus kulit manusia ketika ada kontak langsung dengan tanah atau pasir yang terkontaminasi.
Pada manusia yang bukan inang alaminya, larva tidak dapat memproduksi enzim yang cukup — seperti hialuronidase — untuk menembus lapisan dermis yang lebih dalam. Akibatnya, larva terjebak di lapisan epidermal dan papiler dermis, bergerak secara lateral sambil menimbulkan reaksi peradangan lokal yang menghasilkan jejak khas CLM (Kuna et al., 2023; Gill et al., 2020).
Pada inang hewan yang sesuai, larva akan menembus dermis, masuk ke aliran darah dan limfa, bermigrasi ke paru-paru, lalu naik ke trakea dan tertelan. Setelah itu larva akan berkembang dewasa di usus halus dan menghasilkan telur yang kembali keluar bersama tinja — menyempurnakan siklus. Pada manusia, siklus ini tidak dapat terselesaikan, sehingga pada akhirnya larva akan mati sendiri setelah beberapa minggu hingga beberapa bulan.
Siapa yang Berisiko?
CLM dapat mengenai semua kelompok usia, namun anak-anak memiliki risiko yang lebih tinggi karena kegemaran bermain di tanah dengan hygienitas yang masih rendah. Pada orang dewasa, kelompok berisiko meliputi pekerja pertanian, nelayan, penjaga pantai, dan wisatawan yang mengunjungi daerah endemik.
Di tingkat global, CLM tersebar di wilayah tropis dan subtropis, termasuk Karibia, Amerika Tengah dan Selatan, Afrika Sub-Sahara, Asia Selatan, dan Asia Tenggara. Indonesia, sebagai negara tropis dengan prevalensi infeksi cacing tambang yang diperkirakan masih berkisar 30–50%, merupakan salah satu daerah endemik utama (Topik & Marpaung, 2023).
Yang menarik, sejumlah laporan terkini menunjukkan bahwa CLM mulai ditemukan di wilayah yang bukan secara tradisional dianggap endemik. Johanis et al. (2023) melaporkan kasus CLM yang diperoleh di wilayah timur laut Amerika Serikat — bukan daerah tropis — dan menegaskan perlunya kewaspadaan terhadap perluasan geografis penyakit ini, kemungkinan berkaitan dengan perubahan iklim. Hal ini juga relevan bagi wisatawan Indonesia yang bepergian ke daerah endemik di luar negeri dan kembali dengan gejala CLM.
Tanda dan Gejala
Gejala umumnya muncul beberapa hari hingga beberapa minggu setelah kontak dengan tanah atau pasir yang terkontaminasi. Riwayat berjalan tanpa alas kaki, berenang di pantai, berkebun, atau kontak langsung dengan tanah merupakan kunci penting dalam penelusuran penyebab.
Bagian tubuh yang paling sering terkena adalah area yang mudah bersentuhan langsung dengan tanah: telapak dan punggung kaki, ruang antar jari kaki, tangan, lutut, pantat, dan area perianal.
Pada tempat masuknya larva, akan muncul papul atau ruam kemerahan yang menonjol dan terasa gatal. Setelah periode dorman yang bisa berlangsung beberapa hari hingga beberapa minggu, larva mulai bermigrasi dan meninggalkan jejak khas berupa lesi eritematosa berbentuk serpiginous — berkelok-kelok seperti ular — selebar 2–3 mm, sedikit menonjol, berwarna merah muda hingga merah, dan terletak beberapa sentimeter dari titik masuk. Gatal yang ditimbulkan bisa sangat hebat, terutama pada malam hari, dan disebabkan oleh reaksi hipersensitivitas terhadap larva atau produk metabolismenya (Kuna et al., 2023).
Kecepatan pergerakan larva bervariasi antara 2 mm hingga 2 cm per hari tergantung spesies. Pada beberapa kasus, larva dapat dorman selama berbulan-bulan sebelum mulai bermigrasi, sehingga penelusuran riwayat kontak bisa menjangkau jauh ke belakang.
Diagnosis
Diagnosis CLM pada dasarnya adalah diagnosis klinis — tidak memerlukan pemeriksaan penunjang yang rumit. Dokter yang terlatih mampu mengenali pola lesi khas ini hanya dengan inspeksi langsung dalam pencahayaan yang cukup, dipandu oleh riwayat perjalanan atau kontak dengan tanah/pasir (Gill et al., 2020).
Perkembangan terkini menunjukkan bahwa dermoskopi — alat genggam yang memperbesar dan menerangi permukaan kulit — kini menjadi alat bantu diagnosis yang semakin bernilai untuk CLM. Dengan dermoskopi, dokter dapat mengidentifikasi larva secara langsung di dalam jalur epidermal, memperlihatkan segmen-segmen kuning-kecoklatan yang semi-transparan di sepanjang lesi. Hal ini sangat berguna untuk membedakan CLM dari kondisi yang menyerupainya, terutama pada kasus yang presentasinya tidak tipikal (Bazzacco et al., 2024; Enechukwu et al., 2024). Dermoskopi juga terbukti berguna untuk memantau respons terapi — apakah larva masih aktif bergerak atau sudah mati setelah pemberian obat (Bazzacco et al., 2024).
Pada pusat kesehatan yang lebih canggih, reflectance confocal microscopy (RCM) telah digunakan untuk memvisualisasikan larva di dalam epidermis secara real-time tanpa biopsi invasif (Tang et al., 2023). Namun alat ini masih sangat terbatas ketersediaannya.
Biopsi kulit pada ujung aktif lesi dapat dilakukan jika diagnosis masih meragukan, meski hasilnya pun tidak selalu berhasil mendeteksi larva karena larva bergerak lebih cepat dari progresivitas pengambilan sampel.
Diagnosis banding yang perlu dipertimbangkan meliputi: dermatitis kontak, dermatofitosis (infeksi jamur kulit), skabies (creeping scabies), penyakit Lyme, dan larva currens akibat Strongyloides stercoralis — yang bergerak jauh lebih cepat (beberapa sentimeter per jam) dan lebih sering di area perianal dan batang tubuh (Patil et al., 2024).
Penanganan dan Terapi
Tanpa terapi, CLM adalah self-limiting disease — penyakit yang akan sembuh sendiri. Larva pada akhirnya akan mati dalam 4–8 minggu, meskipun pada beberapa kasus bisa berlangsung hingga 6 bulan. Namun mengingat gatal yang sangat mengganggu dan risiko komplikasi akibat garukan berlebihan, terapi aktif sangat dianjurkan untuk mempercepat penyembuhan dan mengurangi penderitaan pasien.
Ivermectin oral kini diakui sebagai terapi lini pertama yang paling efektif untuk CLM berdasarkan sejumlah laporan klinis terkini. Dosis tunggal ivermectin 200 mcg/kgBB umumnya sudah cukup, meskipun pada kasus dengan banyak lesi dosis dapat diulang pada hari kedua. Ivermectin memiliki keunggulan berupa efek cepat, tolerabilitas yang baik, dan kenyamanan dosis tunggal (Kuna et al., 2023; Johanis et al., 2023).
Albendazole oral merupakan alternatif yang sama efektif dan lebih mudah didapat di Indonesia. Dosis yang umum diberikan adalah 400 mg sekali sehari selama 3–7 hari. Pengalaman klinis menunjukkan albendazole umumnya memberikan respons yang memuaskan (Kuna et al., 2023).
Terapi topikal seperti krim atau salep tiabendazol 10–15% dapat digunakan sebagai terapi tambahan atau pilihan ketika obat sistemik tidak tersedia atau tidak dapat diberikan, terutama pada ibu hamil atau anak sangat kecil. Sediaan tiabendazol topikal tidak selalu mudah ditemukan di Indonesia; sebagai alternatif, beberapa klinisi meracik albendazol topikal dari tablet yang dilarutkan. Pada kasus terbaru, ivermectin topikal juga mulai diteliti sebagai pilihan kombinasi dengan ivermectin oral, khususnya untuk memantau dan memastikan kematian larva di bawah dermoskopi (Bazzacco et al., 2024).
Penggunaan semprotan etilklorida (chlorethyl spray) untuk membekukan larva tidak lagi direkomendasikan. Modalitas ini hanya memperlambat pergerakan larva secara sementara tanpa membunuhnya, sehingga tidak memberikan penyembuhan yang memadai dan dapat menyebabkan nyeri, terutama pada anak-anak.
Untuk mengurangi rasa gatal yang mengganggu, antihistamin oral dapat diberikan sebagai terapi simptomatik sementara sambil menunggu efek antihelmintik bekerja.
Komplikasi
CLM jarang menyebabkan komplikasi serius. Namun garukan berlebihan akibat gatal hebat dapat menyebabkan ekskoriasi kulit yang kemudian terinfeksi bakteri sekunder (impetiginisasi), memerlukan terapi antibiotik tambahan. Patil et al. (2024) melaporkan kasus CLM dengan eksematisasi sekunder yang cukup berat sebagai komplikasi yang perlu diwaspadai.
Pada kasus dengan banyak larva yang menembus kulit sekaligus, dapat terjadi eosinofilia sistemik dan infiltrat paru yang disebut sindrom Löffler — kombinasi gejala respirasi dan peningkatan eosinofil darah tepi. Kondisi ini jarang terjadi tetapi memerlukan penanganan tambahan.
Salah satu hal yang perlu mendapat perhatian adalah kemungkinan keterlambatan diagnosis, terutama di fasilitas kesehatan yang dokternya kurang familiar dengan CLM. Kuna et al. (2024) melaporkan klaster kasus CLM pada atlet bola voli yang pulang dari Afrika; meskipun semua menunjukkan lesi khas, seluruhnya mengalami salah diagnosis di awal. Kewaspadaan klinis dan pengetahuan tentang CLM menjadi kunci untuk menghindari penundaan terapi.
Konteks Indonesia
Indonesia sebagai negara tropis dengan berbagai variasi ekosistem dan kepadatan populasi hewan peliharaan serta ternak merupakan daerah yang kondusif bagi kelangsungan hidup larva cacing tambang di lingkungan. Prevalensi infeksi cacing tambang di Indonesia secara umum masih cukup tinggi, terutama di daerah pedesaan dengan sanitasi rendah.
Pedoman klinis di Indonesia untuk CLM tersedia melalui Panduan Praktik Klinis (PPK) bagi Dokter di Fasilitas Pelayanan Kesehatan Primer (Permenkes No. 5 Tahun 2014) dan Panduan Praktik Klinis PERDOSKI (2021) yang mencantumkan creeping eruption (hookworm-related CLM) dalam kategori infeksi kulit. Dalam konteks sistem JKN-BPJS, kasus CLM tanpa komplikasi seharusnya dapat ditangani di tingkat fasilitas kesehatan primer.
Langkah pencegahan yang paling sederhana dan efektif tetap relevan: biasakan memakai alas kaki saat keluar rumah, terutama saat berkebun, ke sawah, ke pantai, atau ke daerah dengan tanah berpasir; gunakan alas seperti tikar atau handuk saat duduk atau berbaring di pasir; cuci tangan dan kaki dengan air bersih setelah beraktivitas di luar ruangan; serta dukung program sanitasi lingkungan dan pengendalian populasi hewan liar.
Penutup
Cutaneous larva migrans adalah penyakit yang gambaran klinisnya cukup khas sehingga bisa dikenali dengan baik oleh tenaga kesehatan yang terlatih. Meski bukan penyakit yang mengancam jiwa, gatal yang ditimbulkannya sangat mengganggu kualitas hidup. Terapi antihelmintik — ivermectin atau albendazol — efektif dan aman. Yang tidak kalah penting adalah edukasi masyarakat tentang pencegahan melalui perubahan perilaku sederhana dalam kehidupan sehari-hari.
Daftar Referensi
Bazzacco, G., Nardello, C., Caposiena Caro, R. D., Di Meo, N., Zalaudek, I., & Agozzino, M. (2024). Cutaneous larva migrans: Is dermoscopy useful for the treatment? Dermatology Reports, 17(1). https://doi.org/10.4081/dr.2024.10049
Conforti, C., Dri, A., Toffoli, L., Zelin, E., Zalaudek, I., & Di Meo, N. (2021). Entodermoscopy: A useful tool for the diagnosis of cutaneous larva migrans. Dermatology Practical & Conceptual, 11(2), e2021014. https://doi.org/10.5826/dpc.1102a14
Enechukwu, N. A., Ogun, G. O., Malachy, D. E., Errichetti, E., & Rudnicka, L. (2024). Dermoscopic characteristics of cutaneous larva migrans in dark skin: A study from Banjul, The Gambia. Clinical and Experimental Dermatology, 49(4), 379–382. https://doi.org/10.1093/ced/llad381
Gill, N., Somayaji, R., & Vaughan, S. (2020). Exploring tropical infections: A focus on cutaneous larva migrans. Advances in Skin & Wound Care, 33(7), 356–359. https://doi.org/10.1097/01.ASW.0000662248.18996.b5
Johanis, M., Cheema, K. S., Young, P. A., Narala, S., Saleem, A., Novoa, R. A., & Bae, G. H. (2023). Cutaneous larva migrans in the northeastern US. Dermatology Online Journal, 29(4). https://doi.org/10.5070/D329461906
Kuna, A., Olszański, R., Sikorska, K. (2023). Cutaneous larva migrans as a frequent problem in travellers. International Maritime Health, 74(4), 259–264. https://doi.org/10.5603/imh.98098
Kuna, A., Olszański, R., Wroczyńska, A., Biernat, B., & Sikorska, K. (2024). Beach volleyball and cutaneous larva migrans. Journal of Travel Medicine, 31(1). https://doi.org/10.1093/jtm/taad087
Patil, S., Bhatnagar, A., & Mitra, D. (2024). Cutaneous larva migrans, a neglected tropical disease of skin, with severe secondary eczematization at an unusual location. Tropical Doctor, 54(4), 369–371. https://doi.org/10.1177/00494755241274594
Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia (PERDOSKI). (2021). Panduan praktik klinis bagi dokter spesialis kulit dan kelamin di Indonesia (B.26 Creeping Eruption). PERDOSKI.
Tang, N., Huang, Q.-A., Cai, L.-H., Deng, D.-M., & Niu, M. (2023). Reflectance confocal microscopy and dermoscopy for the diagnosis and treatment of cutaneous larva migrans. Clinical, Cosmetic and Investigational Dermatology, 16, 1019–1023. https://doi.org/10.2147/CCID.S401982
Topik, M. M., & Marpaung, R. A. N. (2023). Cutaneous larva migrans. Jurnal Ilmiah Kedokteran dan Kesehatan, 3(1), 92–97. https://doi.org/10.55606/klinik.v3i1.2257

Tinggalkan Balasan ke geon Batalkan balasan