Kardiomiopati bukan sekadar “jantung lemah.” Ia adalah sekelompok penyakit kompleks yang menyerang otot jantung itu sendiri — dan pemahaman kita tentangnya baru saja direvolusi oleh pedoman terbaru dunia.
Jantung yang Bermasalah dari Dalam
Ketika seseorang bicara tentang penyakit jantung, pikiran kita biasanya langsung melayang pada penyumbatan pembuluh darah atau tekanan darah tinggi. Namun ada sekelompok penyakit yang menyerang jantung secara lebih langsung — bukan lewat pembuluh darahnya, melainkan langsung pada otot jantung itu sendiri. Inilah yang disebut cardiomyopathy, atau dalam bahasa Indonesia: kardiomiopati.
Kardiomiopati didefinisikan sebagai kelainan pada miokardium (otot jantung) di mana struktur dan fungsi otot jantung mengalami gangguan secara abnormal, tanpa dapat dijelaskan semata-mata oleh penyakit arteri koroner, hipertensi, penyakit katup, atau kelainan jantung bawaan. Penyakit ini bisa menyebabkan jantung membesar, mengeras, menebal secara tidak normal, atau mengalami gangguan ritme berbahaya — bahkan kematian mendadak pada individu yang tampak sehat.
Kondisi ini jauh lebih umum dari yang banyak orang kira. Bukti terbaru menunjukkan bahwa kardiomiopati lebih sering terjadi dari perkiraan sebelumnya, dan penanganannya seringkali memerlukan pendekatan yang berbeda dari tatalaksana gagal jantung atau aritmia konvensional.
Seberapa Besar Masalah Ini di Indonesia?
Di Indonesia, penyakit kardiovaskular secara keseluruhan merupakan penyebab utama kematian dan kesakitan. Penyakit kardiovaskular merupakan penyebab utama morbiditas dan mortalitas, bertanggung jawab atas sepertiga dari seluruh kematian di Indonesia. Data khusus kardiomiopati di Indonesia memang belum terdokumentasi secara sistematis, namun gambaran tren sudah mulai terlihat.
Berdasarkan analisis Global Burden of Disease, dalam tiga dekade terakhir hampir semua subkategori penyakit kardiovaskular menunjukkan peningkatan prevalensi di Indonesia, dengan kardiomiopati dan miokarditis mencatat kenaikan sebesar 13% dalam perubahan prevalensi.
Data dari perspektif pediatrik pun mengkhawatirkan. Peningkatan prevalensi pada semua kelompok usia diamati untuk kardiomiopati dan miokarditis di Indonesia, berbeda dari endokarditis dan stroke yang justru menunjukkan penurunan. Ini mengisyaratkan bahwa kardiomiopati adalah masalah yang terus tumbuh — bukan menyusut — di tengah transisi epidemiologi Indonesia menuju penyakit tidak menular.
Klasifikasi Baru: Revolusi Panduan ESC 2023
Selama bertahun-tahun, klasifikasi kardiomiopati telah menjadi perdebatan di kalangan kardiolog dunia. Pada tahun 2023, European Society of Cardiology (ESC) menerbitkan panduan komprehensif pertama yang secara khusus dan tuntas membahas kardiomiopati dari semua jenisnya dalam satu dokumen.
Inovatif dalam panduan 2023 ini adalah pembaruan sistem klasifikasi yang mencakup deskripsi fenotipik baru untuk menyederhanakan terminologi, sekaligus memberikan kerangka konseptual untuk diagnosis dan pengobatan.
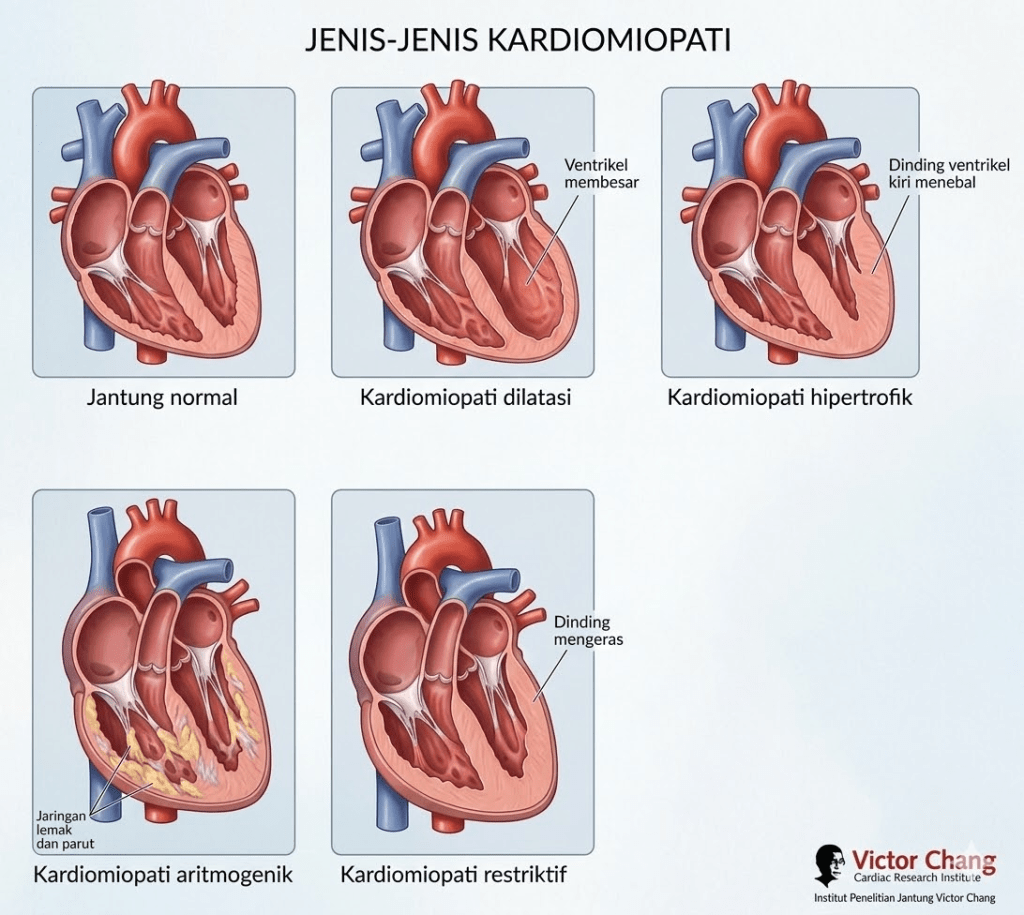
Panduan ESC mengategorikan kardiomiopati ke dalam lima fenotipe utama: kardiomiopati hipertrofik (hypertrophic cardiomyopathy/HCM), kardiomiopati dilatasi (dilated cardiomyopathy/DCM), kardiomiopati aritmogenik ventrikel kanan (arrhythmogenic right ventricular cardiomyopathy/ARVC), kardiomiopati restriktif (restrictive cardiomyopathy/RCM), dan entitas baru yang diperkenalkan: kardiomiopati ventrikel kiri non-dilatasi (non-dilated left ventricular cardiomyopathy/NDLVC).
Yang penting untuk dipahami: fenotipe-fenotipe ini tidak boleh dianggap sebagai diagnosis akhir; deskripsi fenotipe yang cermat dan konsisten hanyalah langkah pertama yang krusial dalam jalur diagnostik. Tujuan akhirnya adalah menemukan etiologi spesifik untuk panduan pengobatan yang terindividualisasi.
Kardiomiopati Hipertrofik (HCM)
Kardiomiopati hipertrofik ditandai oleh penebalan (hipertrofi) dinding ventrikel kiri yang tidak dapat dijelaskan oleh kondisi lain seperti hipertensi atau penyakit katup. Ini adalah salah satu penyakit jantung genetik yang paling umum, diperkirakan memengaruhi 1 dari 500 orang di populasi umum. Mayoritas kasus disebabkan oleh mutasi pada gen yang mengkode protein sarkomer jantung — “motor molekuler” yang membuat jantung bisa berkontraksi.
Manifestasi HCM sangat beragam. Sebagian besar pasien tidak merasakan gejala apa pun selama bertahun-tahun, sementara yang lain mengalami sesak napas saat beraktivitas, nyeri dada, palpitasi, atau bahkan kematian mendadak — yang tragisnya seringkali terjadi pada atlet muda yang tampak sehat.
Salah satu perkembangan paling menarik dalam dekade terakhir adalah lahirnya kelas terapi baru: penghambat miosin kardiak (cardiac myosin inhibitor). Mavacamten, obat pertama dari kelas ini yang mendapat persetujuan regulatori, bekerja dengan mengurangi hiperaktivitas kontraksi jantung secara langsung pada level molekuler. Mavacamten terbukti secara menguntungkan memodulasi gaya hemodinamik ventrikel kiri, menunda inisiasi dorongan sistolik dan menormalkan distribusi gaya — memberikan wawasan mekanistik baru tentang cara kerjanya pada HCM.
Obat lain dari kelas serupa, aficamten, juga menunjukkan hasil yang menjanjikan. Penambahan aficamten pada pasien HCM obstruktif terbukti meringankan obstruksi left ventricular outflow tract (LVOT), memperbaiki gejala, dan menurunkan kadar NT-proBNP secara signifikan.
Kardiomiopati Dilatasi (DCM)
DCM ditandai oleh pembesaran (dilatasi) dan penurunan fungsi pompa (disfungsi sistolik) ventrikel kiri, tanpa penyebab yang jelas seperti penyakit arteri koroner. DCM didefinisikan sebagai adanya dilatasi ventrikel kiri dan disfungsi sistolik global atau regional yang tidak dapat dijelaskan semata-mata oleh kondisi beban abnormal atau penyakit arteri koroner.
DCM adalah penyebab paling umum dari gagal jantung pada usia muda dan merupakan indikasi tersering transplantasi jantung di banyak negara. Penyebabnya sangat beragam: genetik (mutasi pada gen titin, lamin A/C, dan lainnya), infeksi virus (terutama setelah miokarditis), toksik (alkohol, kemoterapi), atau idiopatik (tidak diketahui penyebabnya). Pengobatan DCM pada dasarnya mengikuti panduan terapi gagal jantung secara umum, namun identifikasi etiologi genetik memiliki implikasi penting untuk penapisan keluarga dan keputusan pemasangan implantable cardioverter-defibrillator (ICD).
Kardiomiopati Ventrikel Kiri Non-Dilatasi (NDLVC) — Entitas Baru
Ini adalah kontribusi terpenting panduan ESC 2023 bagi dunia kardiologi. NDLVC didefinisikan sebagai (a) adanya jaringan parut/fibrosis LV non-iskemik atau penggantian lemak tanpa memandang ada tidaknya gangguan gerakan dinding, atau (b) hipokinesia LV global atau regional yang terisolasi tanpa fibrosis.
Sebelumnya, pasien-pasien ini tercecer dalam berbagai label yang membingungkan — ada yang disebut DCM tapi tanpa dilatasi, ada yang disebut kardiomiopati aritmogenik ventrikel kiri, atau berbagai nama lain. NDLVC hadir untuk menampung semua kasus “abu-abu” ini di bawah satu payung yang lebih terstruktur, mendorong dokter untuk segera melakukan pendekatan multiparameter menuju diagnosis etiologis yang spesifik.
Kardiomiopati Aritmogenik Ventrikel Kanan (ARVC)
ARVC didefinisikan sebagai adanya dilatasi dan/atau disfungsi ventrikel kanan yang predominan, bersama dengan keterlibatan histologis dan/atau kelainan elektrokardiografik sesuai dengan kriteria yang telah dipublikasikan.
ARVC adalah penyebab penting kematian mendadak pada atlet muda. Kondisi ini ditandai oleh penggantian otot jantung ventrikel kanan oleh jaringan lemak dan jaringan ikat (fibrofatty replacement), yang menciptakan substrat untuk aritmia ventrikel berbahaya. Sebagian besar kasus ARVC bersifat genetik, dengan mutasi pada gen-gen yang mengkode protein desmosom — struktur yang menyatukan sel-sel otot jantung satu sama lain.
Kardiomiopati Restriktif (RCM)
RCM didefinisikan sebagai disfungsi diastolik dengan pembesaran biatrial tanpa penyebab yang dapat diidentifikasi dan tanpa memenuhi kriteria kardiomiopati lain. Pada RCM, otot jantung menjadi kaku sehingga ventrikel tidak bisa mengembang dengan baik saat fase relaksasi. Akibatnya, tekanan pengisian jantung meningkat drastis, menyebabkan gagal jantung yang seringkali refrakter terhadap terapi.
Penyebab RCM yang semakin mendapat perhatian adalah amiloidosis jantung (cardiac amyloidosis) — kondisi di mana protein abnormal (amiloid) menumpuk di dalam otot jantung. Amiloidosis jantung adalah penyakit yang membatasi hidup dengan prognosis buruk jika tidak diidentifikasi dan ditangani sejak dini; gagal jantung akibat amiloidosis membawa mortalitas tinggi dan memerlukan intervensi yang tepat waktu.
Mengapa Genetik Sangat Penting?
Salah satu perubahan paradigma terbesar dalam kardiomiopati modern adalah semakin sentralnya peran genetika. Kardiogenetika menjadi semakin penting seiring berkembangnya implikasi klinis bagi pasien dan kerabat (yang berpotensi terdampak), dengan jalur perawatan dan pilihan terapi yang spesifik berdasarkan gen.
Panduan ESC terbaru menekankan peran cardiac magnetic resonance imaging (CMR) dan pengujian genetik dalam proses diagnostik, dengan sistem klasifikasi berbasis fenotipe baru yang menekankan pendekatan pencitraan multimodal untuk diagnosis dan stratifikasi risiko.
Implikasi praktisnya: ketika seseorang terdiagnosis kardiomiopati genetik, seluruh anggota keluarga biologis perlu menjalani skrining. Seorang anak dari penderita HCM memiliki kemungkinan 50% mewarisi mutasi yang sama. Deteksi dini sebelum penyakit bergejala memungkinkan intervensi pencegahan yang jauh lebih efektif.
Penelitian terbaru mengungkap dimensi lain yang menarik: hubungan antara genetik dan peradangan. Dalam kardiomiopati genetik, basis genetik dan inflamasi merupakan komponen dari satu kontinum yang membentuk fenotipe kompleks; miokarditis pada kardiomiopati harus secara aktif didiagnosis dan diobati karena merupakan target terapeutik penting. Prevalensi miokarditis pada pasien dengan ARVC ditemukan setinggi 74,3%, dan pada DCM sekitar 56,7%.
Mengenali Tanda dan Gejala
Salah satu tantangan terbesar kardiomiopati adalah bahwa penyakit ini bisa berlangsung tanpa gejala selama bertahun-tahun. Ketika gejala muncul, spektrumnya luas:
Gejala akibat gagal jantung: sesak napas saat beraktivitas atau berbaring (dyspnea, orthopnea), mudah lelah, bengkak pada kaki dan perut (edema), batuk malam hari.
Gejala akibat aritmia: jantung berdebar (palpitasi), pusing, pingsan (syncope), atau — yang paling ditakuti — henti jantung mendadak (sudden cardiac arrest).
Gejala akibat obstruksi aliran darah: pada HCM obstruktif, dapat timbul nyeri dada saat aktivitas, sesak napas, dan penurunan toleransi latihan yang progresif.
Karena gejalanya tidak spesifik dan tumpang tindih dengan banyak kondisi lain, diagnosis kardiomiopati memerlukan kecurigaan klinis yang tinggi. Pedoman ESC 2023 memperkenalkan konsep “cardiomyopathy mindset” — konsep bahwa diperlukan pola pikir “kardiomiopati” untuk mempertimbangkan kemungkinan kardiomiopati sebagai penyebab yang mendasari presentasi klinis yang umum.
Diagnosis: Dari EKG hingga MRI Jantung
Proses diagnostik kardiomiopati kini mengandalkan pendekatan multimodal — kombinasi berbagai modalitas pemeriksaan yang saling melengkapi.
Elektrokardiogram (EKG) sering kali menunjukkan kelainan, meskipun tidak spesifik. Perubahan gelombang T, hipertrofi ventrikel, gangguan konduksi, atau kelainan repolarisasi bisa menjadi petunjuk awal.
Ekokardiografi tetap menjadi tulang punggung diagnosis, memungkinkan penilaian ukuran ruang jantung, ketebalan dinding, fungsi sistolik dan diastolik, serta deteksi obstruksi aliran darah pada HCM.
Cardiac Magnetic Resonance (CMR) kini menduduki posisi sentral. CMR memiliki peran sentral dalam diagnosis kardiomiopati pada pasien (Kelas I, tingkat bukti B) dan kerabat (Kelas IIa, tingkat bukti B), dengan implikasi prognostik dan terapeutik yang penting. Teknik late gadolinium enhancement (LGE) pada CMR dapat mendeteksi fibrosis miokard yang tidak terlihat pada ekokardiografi — sebuah temuan yang kritis untuk stratifikasi risiko kematian mendadak.
Panduan konsensus klinis EACVI ESC 2025 untuk pencitraan multimodal pada HCM menekankan bahwa ekokardiografi, CMR, CT jantung, dan pencitraan nuklir masing-masing memiliki peran yang saling melengkapi dalam pendekatan yang komprehensif.
Pemeriksaan genetik direkomendasikan pada semua pasien dengan dugaan kardiomiopati herediter, dan jika positif, membuka pintu untuk skrining keluarga secara sistematik.
Tatalaksana: Pendekatan yang Kian Personal
Pengobatan kardiomiopati tidak lagi bersifat “satu ukuran untuk semua.” Prinsip utamanya adalah: identifikasi etiologi, lalu sesuaikan terapi.
Terapi Umum dan Gaya Hidup
Olahraga teratur dengan intensitas ringan-sedang direkomendasikan untuk semua pasien kardiomiopati yang mampu melakukannya. Penilaian risiko yang terindividualisasi untuk resep olahraga direkomendasikan pada semua pasien kardiomiopati, dengan evaluasi yang dipandu oleh tiga prinsip: mencegah aritmia yang mengancam jiwa saat olahraga, pengelolaan gejala, dan mencegah progresi kondisi aritmogenik akibat olahraga.
Terapi Farmakologis
Pada DCM, pengobatan mengikuti panduan terapi gagal jantung standar: penghambat ACE/angiotensin receptor blocker (ARB), penghambat beta, antagonis mineralokortikoid, dan yang kini semakin penting, penghambat sodium-glucose cotransporter-2 (SGLT2i). Obat golongan SGLT2i — yang awalnya dikembangkan untuk diabetes — telah terbukti memperbaiki luaran klinis pada pasien yang dirawat karena gagal jantung akut, baik pada gagal jantung de novo maupun dekompensasi akut dari gagal jantung kronik.
Pada HCM, di samping terapi konvensional (beta-blocker, calcium channel blocker), kini tersedia penghambat miosin kardiak. Definisi etiologi sangat penting untuk penatalaksanaan yang tersesuaikan pada pasien dengan kardiomiopati sindromik dan metabolik — misalnya, terapi penggantian enzim pada penyakit penyimpanan lisosomal, atau tafamidis pada amiloidosis ATTR-wildtype.
Tafamidis adalah terapi spesifik untuk amiloidosis ATTR (transthyretin amyloid cardiomyopathy) — bentuk amiloidosis jantung yang lebih sering terjadi dan lebih bisa diobati dibanding yang dulu dipikirkan. Obat ini menstabilkan protein transthyretin sehingga tidak salah lipat menjadi amiloid.
Intervensi dan Alat Bantu
Pada HCM obstruktif yang tidak respons terhadap terapi medis, tersedia dua prosedur untuk mengurangi obstruksi: miotomi-miektomi septum (operasi) atau ablasi septum dengan alkohol (prosedur kateterisasi). Keduanya efektif dalam mengurangi gradien obstruksi dan memperbaiki gejala.
Pada pasien dengan risiko kematian mendadak yang signifikan, pemasangan ICD (implantable cardioverter-defibrillator) menjadi pertimbangan utama. Temuan CMR memainkan peran penting dalam panduan implantasi ICD untuk pasien dengan DCM dan NDLVC; pada pasien DCM dan NDLVC, ICD perlu dipertimbangkan untuk bentuk genetik tertentu bahkan jika fraksi ejeksi ventrikel kiri (LVEF) lebih dari 35%.
Untuk kasus terminal, transplantasi jantung tetap menjadi opsi definitif. Namun, penelitian menunjukkan bahwa hasilnya tidak setara untuk semua jenis kardiomiopati: baik RCM maupun HCM dikaitkan dengan prognosis pasca-transplantasi jangka pendek yang kurang menguntungkan dibandingkan DCM; pada tanda 5 tahun, perbedaan yang tidak menguntungkan ini hanya masih terlihat nyata pada RCM.
Kardiomiopati dan Kehamilan: Perhatian Khusus
Perempuan dengan kardiomiopati yang merencanakan kehamilan perlu mendapat perhatian khusus. Kehamilan membawa perubahan hemodinamik dramatis — volume darah meningkat, curah jantung bertambah — yang dapat memperburuk kondisi jantung yang sudah terganggu. Kehamilan dan periode pascapersalinan dikaitkan dengan peningkatan risiko kardiovaskular pada perempuan dengan kardiomiopati yang sudah diketahui; tim multidisiplin harus mengevaluasi risiko yang terkait dengan kehamilan.
Selain itu, ada satu kondisi khusus yang hanya terjadi pada perempuan: kardiomiopati peripartum (peripartum cardiomyopathy) — kardiomiopati yang muncul di bulan-bulan terakhir kehamilan atau segera setelah melahirkan pada perempuan yang sebelumnya tidak memiliki penyakit jantung. Patogenesisnya kompleks, melibatkan fragmentasi prolaktin, stres oksidatif, dan kemungkinan inflamasi.
Tantangan di Indonesia
Mengelola kardiomiopati di Indonesia menghadapi sejumlah tantangan nyata. Pertama, akses terhadap CMR jantung masih sangat terbatas — alat ini hanya tersedia di rumah sakit rujukan besar di kota-kota tertentu. Padahal, CMR kini menjadi standar emas diagnosis yang direkomendasikan panduan internasional.
Kedua, pemeriksaan genetik masih sangat mahal dan jarang tersedia, sementara panduan terbaru menempatkannya sebagai komponen sentral dalam tatalaksana kardiomiopati herediter. Tanpa pemeriksaan genetik, skrining keluarga yang sistematis menjadi sulit dilakukan.
Ketiga, kesadaran masyarakat tentang kardiomiopati masih rendah. Tidak seperti penyakit jantung koroner yang sudah lebih dikenal publik, kardiomiopati seringkali tidak terpikirkan oleh pasien maupun bahkan sebagian tenaga kesehatan. Akibatnya, banyak kasus baru terdiagnosis setelah komplikasi berat terjadi — atau bahkan ditemukan pertama kali saat autopsi pascakematian mendadak.
Keempat, terapi spesifik terbaru seperti mavacamten atau tafamidis belum tersedia atau belum terjangkau di Indonesia, sehingga pengelolaan harus beradaptasi dengan formularium yang ada — dengan tetap mengikuti prinsip-prinsip yang direkomendasikan panduan internasional.
Ke Mana Arah Perkembangan Ilmu?
Perkembangan ilmu tentang kardiomiopati terus melaju pesat. Beberapa arah yang paling menjanjikan meliputi:
Terapi berbasis gen: Perkembangan teknologi gene editing seperti CRISPR membuka kemungkinan untuk, suatu hari nanti, memperbaiki mutasi genetik penyebab kardiomiopati secara langsung di tingkat DNA.
Biomarker baru: Penelitian intensif sedang berlangsung untuk menemukan penanda biologis (biomarker) darah yang dapat mendeteksi kardiomiopati lebih awal, sebelum gejala muncul — serupa dengan peran troponin dalam mendiagnosis serangan jantung.
Kecerdasan buatan: Algoritma machine learning yang dilatih pada ribuan rekaman EKG dan ekokardiogram mulai menunjukkan kemampuan untuk mendeteksi kardiomiopati dengan akurasi yang mendekati spesialis kardiovaskular — potensial memperluas akses diagnosis hingga ke fasilitas layanan kesehatan primer.
Pemahaman interaksi gen-inflamasi: Sebagaimana ditunjukkan oleh penelitian terbaru, hubungan antara faktor genetik dan peradangan (inflamasi) pada kardiomiopati lebih kompleks dari yang dikira. Terapi yang menargetkan jalur inflamasi pada pasien dengan kardiomiopati genetik mungkin menjadi strategi baru yang efektif.
Pesan untuk Masyarakat
Kardiomiopati adalah penyakit yang bisa menyerang siapa saja — dari bayi baru lahir hingga lansia, dari atlet elit hingga individu yang sama sekali tidak terlihat sakit. Beberapa pesan penting yang perlu dipahami masyarakat:
Waspadai riwayat keluarga. Jika ada anggota keluarga yang meninggal mendadak pada usia muda (di bawah 50 tahun), atau yang diketahui menderita gagal jantung tanpa penyebab yang jelas, lakukan pemeriksaan kardiologis.
Jangan abaikan gejala tidak jelas. Sesak napas saat aktivitas yang sebelumnya bisa dilakukan dengan mudah, jantung berdebar tanpa sebab jelas, atau pingsan tiba-tiba — adalah alarm yang harus segera diperiksa.
Olahraga harus bijak. Pada penderita kardiomiopati, olahraga berat dan kompetitif bisa memicu aritmia berbahaya. Konsultasikan dulu dengan dokter sebelum berolahraga intens.
Diagnosis bukan akhir segalanya. Dengan kemajuan terapi yang pesat, banyak penderita kardiomiopati kini dapat hidup normal dengan pengelolaan yang tepat dan teratur.
Kesimpulan
Kardiomiopati adalah tantangan medis yang sesungguhnya — kompleks dalam etiologinya, beragam dalam manifestasinya, dan memerlukan pendekatan yang terindividualisasi dalam terapinya. Panduan ESC 2023, sebagai panduan komprehensif pertama yang membahas seluruh spektrum kardiomiopati dalam satu dokumen, membawa perubahan paradigma penting: dari pendekatan berbasis gejala menuju pendekatan berbasis fenotipe-etiologi yang lebih presisi.
Di Indonesia, perjalanan untuk meningkatkan kualitas penanganan kardiomiopati masih panjang. Namun dengan meningkatnya kesadaran — baik di kalangan masyarakat maupun tenaga kesehatan — deteksi dini dan tatalaksana yang lebih baik adalah tujuan yang sangat layak untuk diperjuangkan. Karena ketika otot jantung bermasalah, setiap momen untuk bertindak adalah berharga.
Daftar Referensi
Arbelo, E., Protonotarios, A., Gimeno, J. R., Arbustini, E., Barriales-Villa, R., Basso, C., Bezzina, C. R., Biagini, E., Blom, N. A., de Boer, R. A., De Winter, T., Elliott, P. M., Flather, M., Garcia-Pavia, P., Haugaa, K. H., Ingles, J., Jurcut, R. O., Klaassen, S., Limongelli, G., … ESC Scientific Document Group. (2023). 2023 ESC Guidelines for the management of cardiomyopathies. European Heart Journal, 44(37), 3503–3626. https://doi.org/10.1093/eurheartj/ehad194
Cardim, N., Haugaa, K., Mohiddin, S. A., Hinojar, R., Hirsch, A., Szabo, L., Podlesnikar, T., Dall’Armellina, E., Cameli, M., Mandoli, G. E., … Petersen, S. E. (2026). Role of multi-modality cardiac imaging in the management of patients with hypertrophic cardiomyopathy in 2025: A Clinical Consensus Statement of the EACVI of the ESC. European Heart Journal. Cardiovascular Imaging, 27(3), 369–399. https://doi.org/10.1093/ehjci/jeaf282
González-Urbistondo, F., Almenar-Bonet, L., Gómez-Bueno, M., Crespo-Leiro, M., González-Víchez, F., García-Cosío, M. D., … Díaz-Molina, B. (2024). Prognosis after heart transplant in patients with hypertrophic and restrictive cardiomyopathy: A nationwide registry analysis. Revista Española de Cardiología (English Edition), 77(4), 304–313. https://doi.org/10.1016/j.rec.2023.10.006
Kaski, J. P., & Arbelo, E. (2024). The 2023 ESC guidelines for the management of cardiomyopathies: the 10 commandments. European Heart Journal, 45(13), 1101. https://doi.org/10.1093/eurheartj/ehad858
Korthals, D., & Eckardt, L. (2023). The new European Society of Cardiology guideline for the management of cardiomyopathies: key messages for cardiac electrophysiologists. Herzschrittmachertherapie & Elektrophysiologie, 34(4), 311–323. https://doi.org/10.1007/s00399-023-00975-y
Lutokhina, Y., Zaklyazminskaya, E., Kogan, E., Nartov, A., Nartova, V., & Blagova, O. (2025). Incidence and impact of myocarditis in genetic cardiomyopathies: Inflammation as a potential therapeutic target. Genes (Basel), 16(1), 51. https://doi.org/10.3390/genes16010051
Maharani, A., Sujarwoto, Praveen, D., Oceandy, D., Tampubolon, G., & Patel, A. (2019). Cardiovascular disease risk factor prevalence and estimated 10-year cardiovascular risk scores in Indonesia: The SMARThealth Extend study. PLOS One, 14(4), e0215219. https://doi.org/10.1371/journal.pone.0215219
Masri, A., Maron, M. S., Abraham, T. P., Nassif, M. E., Barriales-Villa, R., Bilen, O., Coats, C. J., Elliott, P., Garcia-Pavia, P., Massera, D., … Sherrid, M. V. (2025). Concomitant aficamten and disopyramide in symptomatic obstructive hypertrophic cardiomyopathy. JACC Heart Failure, 14(2), 102441. https://doi.org/10.1016/j.jchf.2025.03.008
Perotto, M., Pio Loco Detto Gava, C., Rossi, M., Rizzi, J. G., Lalario, A., Dal Ferro, M., Paldino, A., Merlo, M., De Luca, A., & Sinagra, G. (2025). Critical analysis of the 2023 ESC guidelines on cardiomyopathy management. European Heart Journal Supplements, 27(Suppl 1), i31–i35. https://doi.org/10.1093/eurheartjsupp/suae096
Purnamaasri Harmadha, W. S., Muharram, F. R., & Cardiology Department Airlangga University team. (2023). Explaining the increase of incidence and mortality from cardiovascular disease in Indonesia: A global burden of disease study analysis (2000–2019). PLOS One, 18(12), e0294128. https://doi.org/10.1371/journal.pone.0294128
Rifianto, T., Puspitasari, I. M., Wicaksono, B., & Kholili, U. (2024). The 30 years of shifting in the Indonesian cardiovascular burden — Analysis of the Global Burden of Disease Study. Journal of Epidemiology and Global Health. https://doi.org/10.1007/s44197-024-00187-8
Zocchi, C., Milazzo, A., Panichella, G., Garofalo, M., Fanizzi, A. I., Ragagnin, M., Coppini, R., Chan, R. H., Zampieri, M., Cappelli, F., … Del Franco, A. (2026). Non-invasive evaluation of left ventricular hemodynamic force abnormalities in hypertrophic cardiomyopathy: Implications for myosin inhibition. International Journal of Cardiology, 448, 134175. https://doi.org/10.1016/j.ijcard.2026.134175
Artikel ini disusun berdasarkan publikasi ilmiah dari PubMed dan sumber akademis terpercaya. Tidak dimaksudkan sebagai pengganti konsultasi medis profesional. Jika Anda mengalami gejala yang disebutkan dalam artikel ini, segera konsultasikan ke dokter.

Tinggalkan komentar