Tidak semua orang yang hidup dengan pola makan tidak sehat akhirnya menderita diabetes. Sebaliknya, ada pula orang dengan berat badan ideal dan rajin berolahraga yang justru terdiagnosis diabetes. Mengapa bisa begitu? Jawabannya terletak pada sifat diabetes melitus (DM) sebagai penyakit multifaktorial—penyakit yang timbul dari interaksi kompleks antara faktor genetik, biologis, dan gaya hidup, bukan dari satu penyebab tunggal.
Memahami faktor risiko diabetes bukan sekadar urusan akademis. Ini adalah langkah pertama yang paling praktis untuk mencegah atau menunda diabetes berkembang—terutama untuk diabetes tipe 2, yang menyumbang lebih dari 90% kasus diabetes di seluruh dunia. Berdasarkan Survei Kesehatan Indonesia (SKI) 2023, prevalensi diabetes melitus pada penduduk usia 15 tahun ke atas berdasarkan pemeriksaan kadar gula darah mencapai 11,7%—angka yang terus meningkat dari tahun ke tahun, dan sebagian besar peningkatannya didorong oleh faktor risiko yang sebetulnya dapat dimodifikasi.
Artikel ini menelaah faktor-faktor risiko diabetes melitus berdasarkan bukti ilmiah terkini: dari yang tidak dapat diubah hingga yang sepenuhnya ada dalam kendali kita—termasuk beberapa faktor risiko baru yang mungkin belum banyak Anda ketahui.
Kerangka Memahami Faktor Risiko
Dalam dunia medis, faktor risiko diabetes melitus umumnya dibagi ke dalam dua kelompok besar: faktor yang tidak dapat dimodifikasi—yaitu kondisi bawaan atau biologis yang tidak bisa diubah hanya dengan perubahan perilaku—dan faktor yang dapat dimodifikasi—yaitu hal-hal yang berkaitan dengan pilihan gaya hidup dan kondisi yang masih bisa dipengaruhi melalui intervensi.
Pembagian ini penting bukan untuk membuat seseorang merasa pasrah terhadap faktor yang tidak bisa diubah, melainkan justru untuk memfokuskan energi pada hal-hal yang masih berada dalam jangkauan. Seseorang dengan banyak faktor risiko tidak-dapat-dimodifikasi justru semakin perlu memperhatikan faktor yang bisa dimodifikasi.
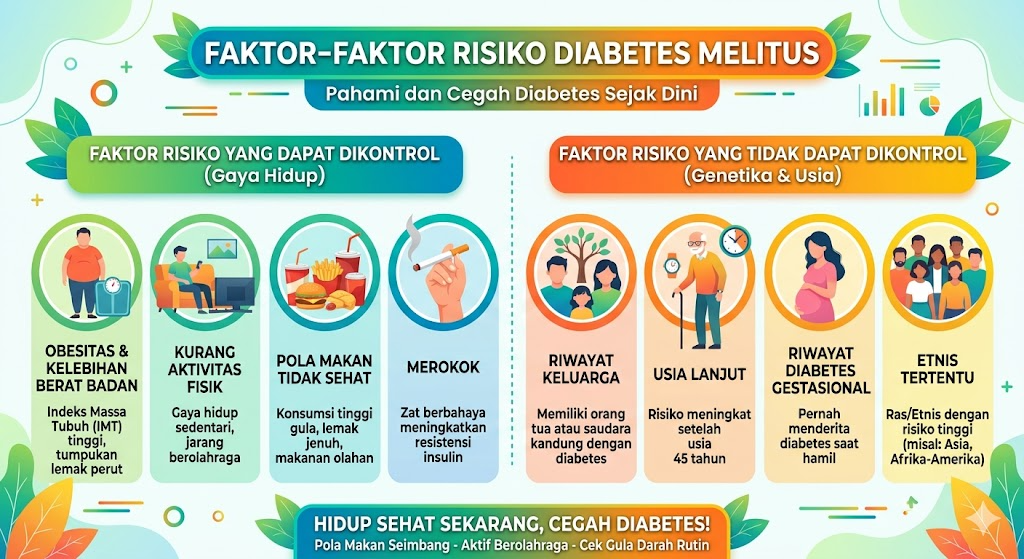
Faktor Risiko yang Tidak Dapat Dimodifikasi
Usia
Semakin bertambahnya usia, fungsi pankreas dalam memproduksi insulin cenderung menurun, dan sel-sel tubuh menjadi kurang responsif terhadap insulin—kondisi yang disebut insulin resistance atau resistensi insulin. Risiko diabetes tipe 2 meningkat secara bermakna mulai usia 40–45 tahun ke atas. Inilah mengapa skrining diabetes direkomendasikan secara rutin pada kelompok usia ini, bahkan tanpa adanya keluhan.
Namun penting untuk dicatat: tren terkini di Indonesia menunjukkan semakin banyak kasus diabetes tipe 2 yang ditemukan pada usia yang lebih muda, bahkan pada remaja. Ini bukan karena usia bukan faktor risiko, melainkan karena faktor-faktor lain yang dapat dimodifikasi (terutama obesitas dan gaya hidup sedentari) kini muncul lebih awal dalam kehidupan seseorang.
Riwayat Keluarga dan Predisposisi Genetik
Jika satu atau kedua orang tua menderita diabetes tipe 2, risiko keturunannya untuk mengalami kondisi serupa jauh lebih tinggi. Ini mencerminkan komponen genetik yang kuat dalam diabetes tipe 2. Risiko semakin besar jika saudara kandung juga terkena.
Penelitian berbasis polygenic risk score (skor risiko poligenik) pada populasi Asia Timur—yang karakteristik genetiknya cukup dekat dengan populasi Asia Tenggara termasuk Indonesia—menunjukkan bahwa heritabilitas diabetes tipe 2 cukup signifikan. Temuan ini juga menunjukkan bahwa faktor-faktor seperti hipertensi dan indeks massa tubuh (IMT) berperan sebagai perantara dan pengubah (mediator dan modifier) antara predisposisi genetik dan kejadian diabetes—artinya, bahkan pada orang dengan faktor genetik tinggi, pengendalian berat badan dan tekanan darah dapat secara bermakna mengubah trajektori risiko.
Berbeda dari diabetes tipe 2, diabetes tipe 1 bersifat autoimun dengan komponen genetik yang berbeda. Meskipun hampir 80% penderita diabetes tipe 1 baru tidak memiliki riwayat keluarga dengan penyakit yang sama, faktor genetik tetap berperan melalui pola HLA (Human Leukocyte Antigen) tertentu.
Ras dan Etnis: Mengapa Orang Asia Lebih Rentan?
Ini adalah faktor risiko yang kerap kurang dipahami masyarakat umum. Orang Asia—termasuk orang Indonesia—memiliki predisposisi biologis untuk mengalami resistensi insulin dan disfungsi sel beta pankreas pada tingkat lemak tubuh yang lebih rendah dibandingkan populasi Eropa.
Artinya: seseorang keturunan Asia dapat mengembangkan diabetes tipe 2 meskipun tidak tampak “gemuk” menurut standar visual atau bahkan menurut kategori IMT global. Ini bukan berarti orang Asia sudah “dikutuk” untuk terkena diabetes, tetapi bahwa ambang risiko metabolik pada populasi Asia terjadi lebih awal. Inilah mengapa kriteria obesitas di Indonesia—dan Asia pada umumnya—menggunakan ambang IMT yang lebih rendah (≥ 23 kg/m² untuk berat badan lebih, dan ≥ 25 kg/m² untuk obesitas) dibandingkan standar global (≥ 25 kg/m² untuk berat badan lebih).
Jenis Kelamin dan Faktor Reproduksi
Secara epidemiologis, wanita memiliki risiko tertentu yang berkaitan dengan siklus hormonal sepanjang hidup mereka. Fluktuasi hormon estrogen dan progesteron—yang terjadi selama siklus menstruasi, kehamilan, menyusui, dan menopause—dapat memengaruhi sensitivitas insulin secara siklikal. Wanita dengan sindrom ovarium polikistik (PCOS / polycystic ovary syndrome) memiliki risiko diabetes tipe 2 yang jauh lebih tinggi, karena PCOS erat kaitannya dengan resistensi insulin yang bersifat struktural.
Riwayat Diabetes Gestasional
Ini adalah faktor risiko yang sangat penting tetapi sering diremehkan. Wanita yang pernah mengalami diabetes gestasional—yaitu diabetes yang muncul selama kehamilan—memiliki risiko yang jauh lebih tinggi untuk mengembangkan diabetes tipe 2 dalam dekade berikutnya.
Diabetes gestasional terjadi karena hormon kehamilan mengganggu kerja insulin, dan kondisi ini bersifat sementara. Prevalensi diabetes gestasional secara global diperkirakan mencapai 14%, dengan faktor risiko utama mencakup obesitas, riwayat keluarga dengan diabetes, usia ibu yang lebih tua, dan etnis tertentu. Lebih jauh, sebuah studi kohort selama 30 tahun pada lebih dari 91.000 wanita menemukan bahwa mereka yang memiliki riwayat diabetes gestasional menunjukkan risiko kematian total yang lebih tinggi—termasuk dari penyakit kardiovaskular—dibandingkan mereka yang tidak mengalaminya, bahkan setelah memperhitungkan perkembangan diabetes tipe 2 selanjutnya.
Bagi wanita Indonesia yang pernah didiagnosis diabetes gestasional saat hamil, pemantauan kadar gula darah secara berkala pascapersalinan sangat dianjurkan—ini bukan sekadar formalitas medis.
Faktor Risiko yang Dapat Dimodifikasi
Kelebihan Berat Badan dan Obesitas Sentral
Ini adalah faktor risiko yang paling kuat dan paling banyak diteliti untuk diabetes tipe 2. Kelebihan lemak tubuh—khususnya lemak viseral yang menumpuk di sekitar organ-organ perut (obesitas sentral atau abdominal obesity)—merupakan pemicu utama resistensi insulin.
Mengapa lemak visceral berbahaya? Lemak yang tersimpan di perut bukan hanya jaringan inert; ia aktif secara metabolik dan mensekresi berbagai senyawa proinflamasi (sitokin seperti TNF-α dan IL-6) yang secara langsung mengganggu sinyal insulin. Resistensi insulin, yang merupakan kondisi awal diabetes melitus, disebabkan oleh lemak viseral yang menghasilkan sitokin proinflamasi yang dapat menghambat kerja insulin, dan disfungsi sel beta pankreas yang disebabkan oleh akumulasi lemak viseral dapat menyebabkan lipotoksisitas yang merusak sel beta.
Berdasarkan SKI 2023, prevalensi obesitas sentral pada penduduk usia di atas 15 tahun secara nasional mencapai 36,8%, dengan tiga provinsi tertinggi adalah DKI Jakarta dan Sulawesi Utara (masing-masing 45,7%), serta Papua Tengah (44,3%). Angka ini mengkhawatirkan karena obesitas sentral pada hampir sepertiga lebih penduduk Indonesia dewasa merupakan reservoir besar risiko diabetes yang belum sepenuhnya terkelola.
Untuk populasi Asia, batasan obesitas sentral yang digunakan adalah: lingkar pinggang pria lebih dari 90 cm, dan wanita lebih dari 80 cm—ambang yang lebih rendah dari standar Eropa—karena, seperti telah dijelaskan, orang Asia cenderung menyimpan lebih banyak lemak viseral pada ukuran tubuh yang sama dibandingkan orang Eropa.
Kurang Aktivitas Fisik dan Gaya Hidup Sedentari
Aktivitas fisik yang cukup membantu sel-sel otot menyerap glukosa secara lebih efisien—dengan atau tanpa bantuan insulin. Sebaliknya, gaya hidup sedentari (banyak duduk, sedikit bergerak) tidak hanya mengurangi kapasitas ini, tetapi juga berkontribusi langsung pada penumpukan lemak visceral.
Studi eksperimental menunjukkan bahwa program latihan fisik terstruktur pada pasien diabetes tipe 2 menghasilkan perbaikan bermakna pada kadar glukosa darah, HbA1c, dan IMT, dengan kelompok aktif menunjukkan perbaikan yang lebih nyata dan lebih cepat dibandingkan kelompok sedentari—terutama dalam 3 bulan pertama. Aktivitas fisik dengan demikian bukan hanya alat pencegahan, tetapi juga terapi tambahan yang efektif.
Rekomendasi minimal yang dianjurkan adalah 150 menit aktivitas fisik intensitas sedang per minggu (setara dengan berjalan kaki cepat sekitar 30 menit sehari, 5 hari seminggu), atau 75 menit aktivitas fisik intensitas tinggi per minggu, ditambah latihan kekuatan setidaknya 2 kali seminggu.
Pola Makan Tidak Sehat: Termasuk Makanan Ultra-Proses
Selama ini diskusi tentang pola makan dan diabetes cenderung berfokus pada konsumsi gula berlebih. Ini memang penting, tetapi pemahaman ilmiah terkini menunjukkan gambaran yang lebih kompleks—dan salah satu perkembangan terpenting adalah bukti tentang peran makanan ultra-proses (ultra-processed food/UPF).
Makanan ultra-proses adalah produk yang mengalami serangkaian proses industri intensif dan biasanya mengandung banyak tambahan bahan—pewarna, pengawet, penambah rasa, pemanis buatan, pengemulsi—yang tidak lazim digunakan dalam masakan rumah tangga. Contohnya: mi instan, minuman bersoda dan berenergi, sosis dan nugget kemasan, keripik, biskuit kemasan, dan minuman rasa bubble tea kemasan.
Bukti ilmiah terbaru sangat konsisten: sebuah systematic review dan meta-analysis terbaru yang menganalisis 14 studi kohort prospektif dengan total 692.508 peserta menemukan bahwa konsumsi ultra-processed food tertinggi dikaitkan dengan peningkatan risiko diabetes sebesar 24% dibandingkan konsumsi terendah; setiap kenaikan 10% dalam konsumsi UPF dikaitkan dengan 13% peningkatan risiko diabetes.
Temuan dari studi di tiga kohort besar di Amerika Serikat yang diterbitkan di jurnal Diabetes Care juga menunjukkan hasil yang senada: konsumsi ultra-processed food dikaitkan dengan risiko diabetes tipe 2 yang lebih tinggi, dan dalam meta-analysis yang menyertainya, setiap kenaikan 10% konsumsi UPF dikaitkan dengan 12% peningkatan risiko—kualitas bukti dinilai tinggi. Subkelompok yang paling berbahaya mencakup minuman berpemanis gula maupun pemanis buatan, produk daging ultra-proses, dan camilan manis berkemasan.
Selain UPF, pola makan tinggi karbohidrat olahan (nasi putih dalam porsi besar, roti putih, tepung olahan), rendah serat, rendah sayuran dan buah, serta tinggi lemak jenuh juga berkontribusi pada resistensi insulin dan kenaikan berat badan. Pola ini sayangnya sangat umum di Indonesia, terutama di kalangan perkotaan yang mengonsumsi makanan cepat saji dan kemasan secara rutin.
Merokok
Rokok bukan hanya musuh paru-paru. Komponen kimia dalam asap rokok terbukti meningkatkan resistensi insulin, merusak sel-sel pankreas, dan memperburuk profil metabolik secara keseluruhan. Sebuah meta-analysis dari uji klinis acak menemukan bahwa penghentian merokok berkaitan dengan perbaikan sensitivitas insulin dan penurunan moderat kadar HbA1c pada pasien diabetes tipe 2.
Karena artikel tentang hubungan merokok dan diabetes sudah tersedia secara lebih mendalam di laman legawa.com, pembaca disarankan merujuk ke artikel tersebut untuk ulasan lebih lengkap.
Gangguan dan Ketidakteraturan Tidur
Ini adalah faktor risiko yang relatif baru dalam kesadaran publik, tetapi bukti ilmiahnya kini sudah sangat kuat. Tidur yang tidak cukup, tidak teratur, atau berkualitas buruk mengganggu regulasi hormon-hormon kunci yang mengatur rasa lapar dan sensitivitas insulin—termasuk leptin, ghrelin, dan kortisol. Penelitian menunjukkan bahwa kurangnya durasi tidur berkaitan dengan risiko obesitas yang meningkat, dengan mekanisme yang melibatkan ketidakseimbangan regulasi nafsu makan—termasuk perubahan pada hormon orexin, ghrelin, leptin, dan sekresi insulin.
Yang lebih menarik, sebuah studi prospektif berbasis perangkat wearable pada lebih dari 73.000 orang dewasa selama 8 tahun menemukan bahwa bukan hanya durasi tidur yang penting, tetapi juga keteraturannya. Dibandingkan dengan tidur yang teratur, tidur yang tidak teratur (irregular sleepers) memiliki risiko diabetes tipe 2 yang 38% lebih tinggi, dan bahkan tidur yang cukup durasinya tidak mampu meniadakan efek buruk dari pola tidur yang tidak teratur terhadap risiko diabetes.
Di Indonesia, pola tidur tidak teratur sudah menjadi masalah yang semakin umum, terutama di kalangan generasi muda perkotaan yang terpapar layar gawai hingga larut malam.
Stres Kronis dan Depresi
Hubungan antara kondisi kesehatan mental dan diabetes adalah jalan dua arah (bidirectional). Depresi dapat meningkatkan risiko diabetes, dan diabetes yang tidak terkontrol dapat memperburuk depresi. Ulasan ilmiah terbaru menegaskan bahwa diabetes melitus dan depresi menunjukkan hubungan bidireksional yang kompleks, dengan mekanisme yang melibatkan inflamasi, stres oksidatif, dan disregulasi neuroendokrin.
Pada level fisiologis, stres kronis mengaktifkan sumbu HPA (hypothalamic-pituitary-adrenal) yang meningkatkan produksi kortisol—hormon stres yang juga meningkatkan kadar gula darah dan memicu resistensi insulin. Pada level perilaku, stres dan depresi sering dikaitkan dengan pola makan emosional (emotional eating), berkurangnya aktivitas fisik, dan tidur yang terganggu—yang semuanya merupakan faktor risiko diabetes independen.
Hipertensi
Tekanan darah tinggi dan diabetes sering hadir bersama-sama dalam apa yang disebut sindrom metabolik. Hipertensi dapat mempercepat disfungsi sel beta pankreas melalui berbagai mekanisme, termasuk kerusakan mikrovaskular pada pankreas itu sendiri. Selain itu, beberapa obat antihipertensi generasi lama (seperti diuretik tiazid dan beta-bloker) dapat meningkatkan kadar gula darah. Seseorang dengan hipertensi yang tidak terkontrol memiliki risiko diabetes yang jauh lebih tinggi dibandingkan mereka dengan tekanan darah normal.
Dislipidemia dan Sindrom Metabolik
Dislipidemia—kadar lemak darah yang abnormal, khususnya kadar trigliserida yang tinggi dan kadar kolesterol HDL (“kolesterol baik”) yang rendah—adalah komponen kunci dari sindrom metabolik, yaitu kumpulan faktor risiko yang secara bersama-sama meningkatkan risiko diabetes tipe 2 dan penyakit kardiovaskular secara dramatis. Sindrom metabolik adalah kluster faktor risiko yang mencakup obesitas abdominal, resistensi insulin, hipertensi, dislipidemia (peningkatan trigliserida dan penurunan kolesterol HDL), serta kadar glukosa puasa yang tinggi—semuanya meningkatkan risiko penyakit kardiovaskular dan diabetes tipe 2.
Seseorang yang memiliki tiga atau lebih komponen sindrom metabolik berada dalam risiko sangat tinggi untuk mengembangkan diabetes tipe 2.
Inflamasi Kronik: Benang Merah di Balik Berbagai Faktor Risiko
Semakin dipahami oleh ilmu pengetahuan bahwa berbagai faktor risiko diabetes tipe 2 yang dapat dimodifikasi—obesitas, gaya hidup sedentari, pola makan tidak sehat, merokok, stres, dan kurang tidur—semuanya memiliki satu jalur akhir yang sama: inflamasi derajat rendah yang kronis (low-grade inflammation/LGI).
LGI merupakan penggerak utama diabetes tipe 2 dan penyakit kardiovaskular yang menyertainya. Penanda-penanda inflamasi seperti high-sensitivity C-reactive protein (hs-CRP) dan interleukin-6 (IL-6) terbukti memprediksi perkembangan diabetes tipe 2, dan kadarnya sudah meningkat sebelum diagnosis diabetes ditegakkan. Memahami hal ini membantu menjelaskan mengapa modifikasi gaya hidup yang komprehensif—bukan hanya mengurangi satu faktor risiko—jauh lebih efektif daripada pendekatan parsial.
Konteks Indonesia: Faktor Risiko dalam Lanskap Lokal
Tren kenaikan diabetes di Indonesia tidak terjadi dalam vakum—ini adalah cerminan dari perubahan sosial dan gaya hidup yang berlangsung cepat. Transisi gizi (nutrition transition) yang ditandai dengan pergeseran dari pola makan tradisional berbasis sayuran, ikan, dan karbohidrat kompleks menuju pola makan kaya makanan ultra-proses, minuman berpemanis, dan makanan cepat saji telah berlangsung sejak dekade 1990-an—dan kini sudah menjangkau wilayah pedesaan sekalipun.
Urbanisasi yang pesat telah menciptakan lingkungan yang mendorong gaya hidup sedentari: kendaraan bermotor menggantikan berjalan kaki, pekerjaan berbasis layar menggantikan pekerjaan fisik, dan fasilitas hiburan dalam ruangan menggantikan aktivitas luar ruang. SKI 2023 melaporkan prevalensi obesitas sentral nasional sebesar 36,8%—angka yang menggambarkan beratnya beban faktor risiko yang harus dihadapi oleh sistem kesehatan Indonesia dalam dekade mendatang.
Di sisi lain, masyarakat Indonesia juga memiliki kekuatan: pola makan tradisional Indonesia—dengan kekayaan rempah, sayuran, tempe, tahu, dan ikan—sebenarnya mendekati pola makan yang oleh literatur ilmiah terbukti protektif terhadap diabetes. Tantangannya adalah mempertahankan pola makan ini di tengah gempuran produk makanan ultra-proses yang semakin mudah diakses dan terjangkau.
Kesimpulan: Mengelola Risiko Secara Proaktif
Memiliki faktor risiko diabetes bukan berarti diabetes sudah pasti terjadi. Ini adalah peringatan dini yang perlu dijawab dengan tindakan nyata—bukan dengan kekhawatiran pasif.
Bagi mereka yang memiliki faktor risiko yang tidak dapat diubah (usia, genetik, etnis), strategi terbaik adalah berfokus dengan lebih sungguh-sungguh pada faktor-faktor yang bisa dikendalikan: jaga berat badan ideal dengan perhatian khusus pada lingkar pinggang, pertahankan kebiasaan gerak aktif, utamakan pola makan dengan sedikit makanan ultra-proses, jaga kualitas dan keteraturan tidur, dan kelola stres secara aktif.
Sementara itu, skrining rutin kadar gula darah sangat dianjurkan—terutama bagi mereka yang berusia di atas 40 tahun, memiliki riwayat keluarga dengan diabetes, mengalami obesitas sentral, atau memiliki kombinasi faktor risiko metabolik (hipertensi, dislipidemia). Di Indonesia, pemeriksaan ini dapat diakses melalui fasilitas kesehatan primer yang bekerja sama dengan BPJS Kesehatan.
Deteksi dini risiko adalah investasi terbaik untuk kesehatan jangka panjang.
Artikel ini ditulis untuk tujuan edukasi kesehatan dan tidak menggantikan konsultasi, diagnosis, maupun nasihat medis dari dokter atau tenaga kesehatan yang kompeten. Jika Anda memiliki kekhawatiran mengenai kondisi kesehatan atau faktor risiko Anda, segera berkonsultasilah dengan dokter.
Referensi
Badan Kebijakan Pembangunan Kesehatan (BKPK) Kementerian Kesehatan RI. (2024). Hasil utama SKI 2023. BKPK Kemenkes RI. https://www.badankebijakan.kemkes.go.id/daftar-frequently-asked-question-seputar-hasil-utama-ski-2023/hasil-utama-ski-2023/
Chang, X., Shih, C. C., Chen, J., Lee, A. S., Tan, P., Wang, L., Liu, J., Li, J., Yuan, J. M., Khor, C. C., Koh, W. P., & Dorajoo, R. (2025). Predictive capabilities of polygenic scores in an East-Asian population-based cohort: The Singapore Chinese health study. Communications Biology, 8(1), 1228. https://doi.org/10.1038/s42003-025-08675-8
Chaput, J. P., Biswas, R. K., Ahmadi, M., Cistulli, P. A., Sabag, A., St-Onge, M. P., & Stamatakis, E. (2024). Sleep irregularity and the incidence of type 2 diabetes: A device-based prospective study in adults. Diabetes Care, 47(12), 2139–2145. https://doi.org/10.2337/dc24-1208
Chen, Z., Khandpur, N., Desjardins, C., Wang, L., Monteiro, C. A., Rossato, S. L., Fung, T. T., Manson, J. E., Willett, W. C., Rimm, E. B., Hu, F. B., Sun, Q., & Drouin-Chartier, J. P. (2023). Ultra-processed food consumption and risk of type 2 diabetes: Three large prospective U.S. cohort studies. Diabetes Care, 46(7), 1335–1344. https://doi.org/10.2337/dc22-1993
Du, S., Sullivan, V. K., Fang, M., Appel, L. J., Selvin, E., & Rebholz, C. M. (2024). Ultra-processed food consumption and risk of diabetes: Results from a population-based prospective cohort. Diabetologia, 67(10), 2225–2235. https://doi.org/10.1007/s00125-024-06221-5
Kementerian Kesehatan RI. (2023). Survei Kesehatan Indonesia (SKI) 2023. Kemenkes RI.
Liu, Y., Huang, S. Y., Liu, D. L., Zeng, X. X., Pan, X. R., & Peng, J. (2024). Bidirectional relationship between diabetes mellitus and depression: Mechanisms and epidemiology. World Journal of Psychiatry, 14(10), 1429–1436. https://doi.org/10.5498/wjp.v14.i10.1429
Liu, S., Wang, X., Zheng, Q., Gao, L., & Sun, Q. (2022). Sleep deprivation and central appetite regulation. Nutrients, 14(24), 5196. https://doi.org/10.3390/nu14245196
Messina, G., Alioto, A., Parisi, M. C., Mingrino, O., Di Corrado, D., Crescimanno, C., Kuliś, S., Nese Sahin, F., Padua, E., Canzone, A., & Francavilla, V. C. (2023). Experimental study on physical exercise in diabetes: Pathophysiology and therapeutic effects. European Journal of Translational Myology, 33(4). https://doi.org/10.4081/ejtm.2023.11560
Mi, N., Liu, M., Meng, C., & Fu, F. (2024). Evaluation of the effects of vitamin D deficiency and cigarette smoking on insulin resistance in type 2 diabetes mellitus: A meta-analysis of randomized controlled trials. Advances in Clinical and Experimental Medicine, 33(7), 679–689. https://doi.org/10.17219/acem/171451
Pellegrini, V., La Grotta, R., Carreras, F., Giuliani, A., Sabbatinelli, J., Olivieri, F., Berra, C. C., Ceriello, A., & Prattichizzo, F. (2024). Inflammatory trajectory of type 2 diabetes: Novel opportunities for early and late treatment. Cells, 13(19), 1662. https://doi.org/10.3390/cells13191662
Perkumpulan Endokrinologi Indonesia (PERKENI). (2024). Pedoman pengelolaan dan pencegahan diabetes melitus tipe 2 dewasa di Indonesia 2024. PB PERKENI.
Scaglione, S., Di Chiara, T., Daidone, M., & Tuttolomondo, A. (2025). Effects of the Mediterranean diet on the components of metabolic syndrome concerning the cardiometabolic risk. Nutrients, 17(2), 358. https://doi.org/10.3390/nu17020358
Souza, M., Moura, F. S., Lima, L. C. V., & Amaral, M. J. M. (2025). Association between higher consumption of ultra-processed foods and risk of diabetes and its complications: A systematic review & updated meta-analysis. Metabolism, 165, 156134. https://doi.org/10.1016/j.metabol.2025.156134
Torres-Torres, J., Monroy-Muñoz, I. E., Perez-Duran, J., Solis-Paredes, J. M., Camacho-Martinez, Z. A., Baca, D., Espino-Y-Sosa, S., Martinez-Portilla, R., Rojas-Zepeda, L., Borboa-Olivares, H., & Reyes-Muñoz, E. (2024). Cellular and molecular pathophysiology of gestational diabetes. International Journal of Molecular Sciences, 25(21), 11641. https://doi.org/10.3390/ijms252111641
Wang, Y. X., Mitsunami, M., Manson, J. E., Gaskins, A. J., Rich-Edwards, J. W., Wang, L., Zhang, C., & Chavarro, J. E. (2023). Association of gestational diabetes with subsequent long-term risk of mortality. JAMA Internal Medicine, 183(11), 1204–1213. https://doi.org/10.1001/jamainternmed.2023.4401
Saran tautan internal:

Tinggalkan komentar